2. 西安交通大学第二附属医院小儿外科, 西安 710004
2. Department ofPediat-ric Surgery, Second Affiliated Hospital, Xi'an Jiaotong University, Xi'an 710004, China
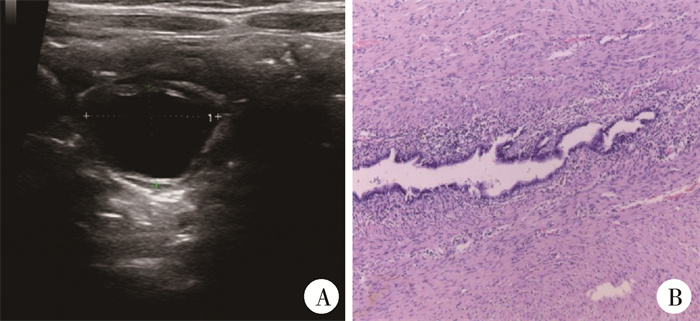
病例1,女,3岁,因腹痛1 d入院。查体:腹平软,右下腹压痛、无反跳痛,未触及包块。术前B超示回盲部近回肠末段肠壁旁1.5 cm×1.2 cm囊性包块,囊壁为平滑肌样结构(图 1A)。术中腹腔镜探查见回肠末段近回盲部系膜缘侧有一1.5 cm ×1.5 cm×1.0 cm大小囊性肿块,距离回盲瓣约5 cm,向肠腔内突出,与正常肠管有部分共壁,管腔间无交通,为肠内囊肿型。术后病理检查结果证实为回盲部肠重复畸形(图 1B)。
|
图 1 病例1回盲部肠重复畸形患儿术前B超图像及术后病理检查结果(HE染色,×50) Fig.1 Preoperative ultrasound of Case 1:A 1.5 cm×1.2 cm cystic mass with smooth muscle-like structure was located adjacent to ileocecal wall 注 回盲部近回肠末段肠壁旁1.5 cm×1.2 cm囊性包块,囊壁为平滑肌样结构 |
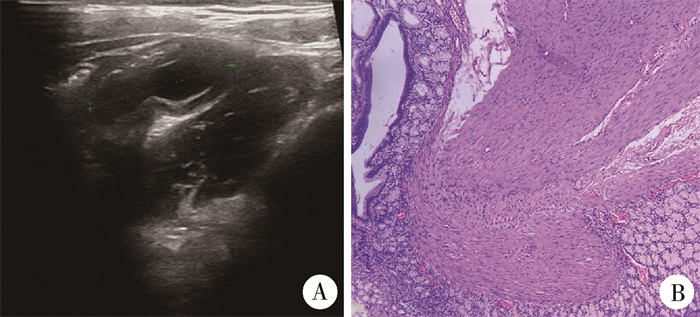
病例2,女,8岁,因体检发现腹部包块1年入院。查体:腹平软,无明显压痛、反跳痛,未触及明显包块。术前B超检查提示回盲部肠壁有一2.5 cm×0.9 cm囊性包块,囊壁可见平滑肌样结构(图 2A)。术中腹腔镜检查见回盲部肠系膜缘侧2.5 cm×1.0 cm×1.0 cm憩室样肿块,距离回盲瓣4.5 cm,与正常肠管平列走行,形成双腔管道,近端为盲端,远端与正常肠管相通,为管状型。术后病理检查结果证实为回盲部肠重复畸形(图 2B)。
|
图 2 病例2回盲部肠重复畸形患儿术前B超图像及术后病理检查结果(HE染色,×100) Fig.2 Preoperative ultrasound of Case 2:A 2.5 cm×0.9 cm tubular mass with smooth muscle-like structure was present in ileocecal intestinal wall 注 回盲部肠壁2.5 cm×0.9 cm管状肿块,囊壁可见平滑肌样结构 |
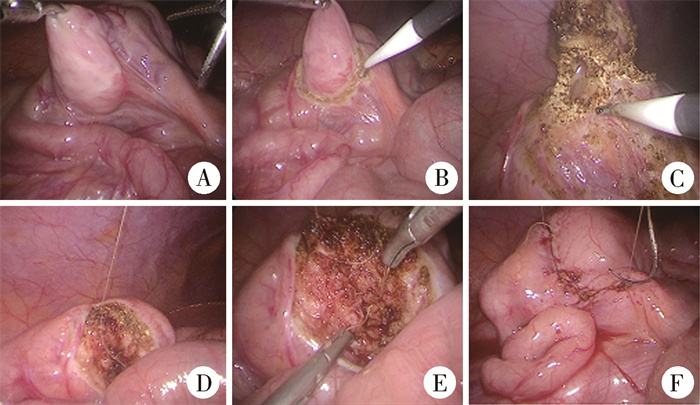
手术方法:患儿仰卧,取头低右侧抬高位。于脐环做0.5 cm弧行切口,置入5 mm Trocar。建立CO2气腹,压力控制在10~12 mmHg(1 mmHg=0.133 kPa)。于同一切口旁置入2个3 mm Trocar。探查回盲部,充分显露重复畸形肠管界限,辨别血供情况。分离重复畸形肠管周围粘连,凝切供应重复畸形肠管的血管。电凝钩于浆膜层标记,作预切线。沿预切线逐步行回盲部肠重复畸形局部切除术。2 - 0可吸收线牵引悬吊肠管。5 - 0可吸收线连续锁边缝合黏膜及黏膜下层,再连续缝合浆肌层。检查吻合口良好,无渗漏,自标本袋取出标本,送病理检查。可吸收线缝合脐孔,医用胶粘合皮肤切口(图 3)。
|
图 3 回盲部肠重复畸形患儿完全腹腔镜下手术过程图 Fig.3 Total laparoscopic local resection of ileocecal intestinal duplication 注 A: 充分暴露回盲部重复畸形肠管,辨认血供情况;B: 分离周围粘连,凝切供应重复畸形肠管的血管,标记预切线;C: 按预切线逐层切除病变;D: 牵引线悬吊固定;E:5-0可吸收线连续锁边缝合黏膜、黏膜下层;F: 5-0可吸收线连续缝合浆肌层 |
小儿消化道重复畸形是一种相对少见的胚胎发育性疾病,发病率约为1/4 500,可发生于消化道任何部位,但回盲部极为少见[1-2]。通常无症状,常因肠梗阻、消化道出血或腹膜炎等并发症就诊,需手术治疗[3-4]。手术方式取决于肠重复畸形类型[5]。回盲部肠重复畸形分为囊肿型和管状型两种病理类型,囊肿型又包括肠外囊肿型、肠内囊肿型[3]。国内外学者关于回盲部囊肿型肠重复畸形手术方式的报道主要为囊肿黏膜剥除术、回盲部切除术和单纯重复囊肿切除术,讨论焦点在于是否保留回盲瓣功能、保留回盲部[6-8]。付桂兵等[7]认为,为保证根治,应行回盲部切除、回结肠吻合术,且回结肠吻合血运充足,容易愈合,发生吻合口漏等并发症的概率低。Yoshizawa等[9]认为,为了保持正常的解剖和生理机能,防止因回盲瓣缺失导致并发症,应保留回盲部。笔者认为,于回盲部肠管局部切除囊肿,不影响肠壁血运,在彻底切除囊肿的基础上又保留回盲部,是理想的手术方式。
与传统开腹手术相比,腹腔镜下手术具有微创、美观、术后恢复快等优点[10]。腹腔镜手术治疗回盲部肠重复畸形可分为腹腔镜辅助下病变肠管拖出腹腔外切除术和完全腹腔镜下肠重复畸形切除术[11]。腹腔镜辅助下操作是先在腹腔镜下找到回盲部重复畸形,扩大脐部切口,将重复畸形经切口拖出,在腹腔外完成囊肿切除、肠吻合术,该方式更接近于传统开腹手术。而完全腹腔镜下手术是指回盲部病变肠管的切除以及肠吻合均在腹腔内完成,更加微创,随着高清腹腔镜技术的发展和镜下吻合技术的进步,笔者所在中心已大量完成各种脏器的吻合,吻合技术逐渐成熟,完全可以实现全腹腔镜下小肠吻合,既能保证吻合口的良好血运,又能保证黏膜和浆肌层的严密对合。
肠内囊肿型重复畸形因与正常肠壁有肌层共壁,行完全腹腔镜下囊肿黏膜剥除术有时较为困难,剥除过程中可能造成正常肠壁黏膜损伤、缺血或穿孔[12]。梅董昱等[10]采用剥除囊肿大部,对共壁的囊壁仅烧灼其黏膜面,再缝合浆膜和部分系膜的方法,其风险是若共壁组织残留过多,术后易发生复发和肠腔狭窄。官考平等[6]采取在黏膜下注入生理盐水的方法,可增加间隙,避免损伤正常肠管,但必须将囊肿提出腹腔外操作。本组病例1剥除囊肿黏膜时困难,笔者采用完整切除囊肿及共壁的正常肠管黏膜层(病变肠管局部切除术)的方法,切缘1~2 mm,用5 - 0可吸收线连续锁边缝合黏膜及黏膜下层,浆肌层连续缝合加固,既不外翻,也不内翻,严密对合。这种切除方式更彻底,无复发可能,发生吻合口漏和狭窄的概率也很小,也可避免肠管提出腹腔外操作导致肠壁浆液性渗出,发生肠粘连。
为保留回盲部,减轻创伤,我们采取完全腹腔镜下病变肠管局部切除、吻合术,体会如下:①先明确畸形肠管与正常肠管的血供关系,离断病变肠管血供时注意保护正常肠管血供,避免回盲部缺血坏死。②游离顺序为:病变肠管盲端至交通口端,为明确切除范围,可在交通口处肠管表面标记预切线,切缘1~2 mm,切勿过多切除肠管,以免导致肠腔狭窄。③为防止肠液溢出污染腹腔,可用吸引器吸除,清理完毕后用小块碘伏棉球消毒两侧肠管。④缝合肠管时,为充分显露肠管两侧切缘及固定肠管,可用悬吊法将肠管于12点钟方向固定于腹壁。⑤吻合口径线与肠管径线垂直,可防止吻合口狭窄。⑥为防止吻合口漏,分别连续锁边缝合黏膜、黏膜下层以及浆肌层,以达到严密对合的目的。
与腹腔镜辅助回盲部切除术相比,全腹腔镜下回盲部肠重复畸形局部切除、吻合术的优势明显,表现在:①保留了回盲瓣功能,可避免回盲部切除所致并发症;②完全腹腔内操作,避免肠管暴露在空气中,减少纱布等器械接触,术后不易发生肠粘连、肠梗阻;且有利于术后肠道功能的恢复,缩短住院时间,减少住院费用;③仅行回盲部肠管局部切除、吻合术,相较于回盲部切除、回结肠吻合术,明显缩短手术时间; ④不延长切口,术后疼痛较轻,瘢痕小,伤口美观,更容易被患儿家属接受。但是该手术对术者腹腔镜技术要求较高,同时还需具备应对术中困难以及中转开腹手术的能力,学习曲线也较长。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 张友满、李福广、李鹏负责文献检索和病例收集,张友满和李鹏负责论文讨论分析
| [1] |
Neazy A, Almatrfi A, Alharbi W, et al. Two different presentations of intestinal duplication cyst in pediatric age group[J]. Suadi Surg J, 2018, 6(3): 100-103. DOI:10.4103/ssj.ssj_72_17 |
| [2] |
Fiolita D, Karyana IPG, Sanjaya Putra IGN, et al. Duplication cysts in caecum in three months old girl[J]. American J Pediatr, 2020, 6(2): 105-108. DOI:10.11648/j.ajp.20200602.17 |
| [3] |
蔡威, 张潍平, 魏光辉. 小儿外科学[M]. 第6版. 北京: 人民卫生出版社, 2020: 405-409. Cai W, Zhang WP, Wei GH. Pediatric Surgery[M]. 6th Edition. Beijing: People's Medical Publishing House, 2020: 405-409. |
| [4] |
Di Serafino M, Mercogliano C, Vallone G. Ultrasound evaluation of the enteric duplication cyst: the gut signature[J]. J Ultrasound, 2016, 19(2): 131-133. DOI:10.1007/s40477-015-0188-8 |
| [5] |
Xiang L, Lan JM, Chen BL, et al. Clinical characteristics of gastrointestinal tract duplications in children: a single-institution series review[J]. Medicine (Baltimore), 2019, 98(44): e17682. DOI:10.1097/MD.0000000000017682 |
| [6] |
管考平, 刘树立, 李旭, 等. 腹腔镜辅助经脐入路治疗小儿回盲部肠重复畸形(附5例报告)[J]. 中国微创外科杂志, 2018, 18(3): 233-235. Guan KP, Liu SL, Li X, et al. Laparoscopic-assisted umbilical approach resection for intestinal duplication of ileocecal region in children: a report of 5 cases[J]. Chin J Min Inv Surg, 2018, 18(3): 233-235. DOI:10.3969/j.issn.1009-6604.2018.03.011 |
| [7] |
付桂兵, 麻晓鹏, 王斌, 等. 婴幼儿回盲部肠重复畸形临床分析[J]. 临床小儿外科杂志, 2005, 4(5): 376-377. Fu GB, Ma XP, Wang B, et al. Clinical analysis of infantile ileocecal duplication deformity[J]. J Clin Ped Sur, 2005, 4(5): 376-377. DOI:10.3969/j.issn.1671-6353.2005.05.020 |
| [8] |
Catalano P, Di Pace MR, Caruso AM, et al. Ileocecal duplication cysts: is the loss of the valve always necessary?[J]. J Pediatr Surg, 2014, 49(6): 1049-1051. DOI:10.1016/j.jpedsurg.2013.12.026 |
| [9] |
Yoshizawa J, Takamizawa S, Yoshizawa K, et al. Mucosectomy preserving ileocecal valve for cecal duplication cyst: a case report[J]. J Jpn Soc Pediatr Surg, 2009, 45(5): 874-878. DOI:10.11164/jjsps.45.5_874 |
| [10] |
梅董昱, 严志龙, 陈盛. 腹腔镜下儿童肠重复畸形的外科治疗[J]. 临床小儿外科杂志, 2017, 16(6): 569-573. Mei DY, Yan ZL, Chen S. Laparoscopy for pediatric intestinal duplication[J]. J Clin Ped Sur, 2017, 16(6): 569-573. DOI:10.3969/j.issn.1671-6353.2017.06.010 |
| [11] |
Górecki W, Bogusz B, Zając A, et al. Laparoscopic and laparoscopy-assisted resection of enteric duplication cysts in children[J]. J Laparoendosc Adv Surg Tech A, 2015, 25(10): 838-840. DOI:10.1089/lap.2015.0103 |
| [12] |
黎明, 李勇, 黄召. 6例小儿肠道多发憩室、肠重复畸形的诊治分析[J]. 临床小儿外科杂志, 2021, 20(2): 168-171, 186. Li M, Li Y, Huang Z. Diagnosis and treatment of multiple ileal diverticulum and intestinal duplication in children: a report of 6 cases[J]. J Clin Ped Sur, 2021, 20(2): 168-171, 186. DOI:10.12260/lcxewkzz.2021.02.011 |
 2023, Vol. 22
2023, Vol. 22


