2. 儿童癌症研究中心 儿童少年健康与疾病国家临床医学研究中心, 杭州 310000
2. Pediatric Cancer Research Center, National Clinical Research Center for Children and Adolescents' Health and Diseases, Hangzhou 310000, China
神经母细胞瘤是儿童最常见的颅外实体肿瘤之一,其起源、临床表现及治疗结局具有高度异质性[1]。颈胸交界处的神经母细胞瘤位置特殊,毗邻颈总动脉、锁骨下动脉、无名静脉、喉返神经、迷走神经、膈神经等重要血管和神经,如何在保护重要解剖结构的同时实现肿瘤完整切除,一直是儿童肿瘤外科治疗的难点[2]。传统手术入路(如侧胸切口、经颈横纹切口等)因暴露有限、操作空间狭窄,难以在保护关键血管神经的同时实现肿瘤的完整切除,进而可能导致较高并发症发生率及肿瘤残留风险,影响患儿预后[3]。个体化手术方案对于儿童颈胸交界处神经母细胞瘤的治疗至关重要。
近年来,国内外学者尝试采取多种手术入路以提升颈胸交界区肿瘤的治疗效果。Martucciello等[4]提出了颈胸骨旁胸切口(cervico-parasternal thoracotomy, CPT),通过分离胸锁关节和肋软骨,能较好暴露后肋椎间隙,其报道的5例患儿均实现完全切除。对于病灶范围相对局限的肿瘤,Li等[5]采用单纯颈部横切口联合单侧胸腔镜入路,近期效果良好。对于累及后纵隔或双侧胸腔的复杂肿瘤,Mayer等[6]推荐采用Clamshell入路(双侧前胸切口),在其报道的12例患儿中,11例实现大体完全切除,无一例发生重大并发症。De Corti等[7]比较了前侧颈部切口(从甲状软骨水平开始向下延伸,沿胸锁乳突肌的前缘延伸至胸骨)与Trapdoor手术入路,结果显示二者在手术时间、出血量及并发症方面无显著差异,均为安全有效的选择。因此,个体化手术方案对于儿童颈胸交界处神经母细胞瘤的治疗具有重要意义。
Trapdoor手术入路(经颈横纹、胸骨正中、肋间切口)是儿童颈胸交界处神经母细胞瘤的一种特定手术方式。该方法通过优化手术视野,为颈胸交界区域提供了良好的显露,有利于在该复杂解剖区域实施精细操作,从而在争取肿瘤完整切除的同时,最大限度降低对周围重要解剖结构的损伤[8]。然而,关于该入路在儿童颈胸交界处神经母细胞瘤手术治疗中的应用价值,目前国内外研究仍较少。
本研究旨在明确Trapdoor手术入路在儿童颈胸交界处神经母细胞瘤治疗中的作用,评估其手术可行性、围手术期安全性、并发症情况以及中长期随访结果,为颈胸交界处神经母细胞瘤的外科治疗选择提供循证依据。
资料与方法 一、临床资料本研究为回顾性研究。收集2018年1月至2025年12月于浙江大学医学院附属儿童医院接受Trapdoor手术治疗的72例颈胸交界处神经母细胞瘤患儿临床资料。其中男23例(31.9%)、女49例(68.1%),平均年龄4岁9个月(范围:6个月18天至10岁9个月);初诊临床表现:颈部肿物33例(33/72,45.8%),呼吸道症状26例(26/72,36.1%),肌力改变4例(4/72,5.5%);肿瘤部位:左侧50例(50/72,69.4%),右侧22例(22/72,30.6%);36例(36/72,50.0%)初诊时即发生转移,转移部位包括骨、骨髓、肺、肝等;按照国际神经母细胞瘤危险度分级协作组(International Neuroblastoma Risk Group,INRG)标准分级为:极低危9例(9/72,12.5%),低危4例(4/72,5.56%),中危22例(22/72,30.6%),高危37例(37/72,51.4%)。60例(60/72,83.3%)接受术前化疗,20例(30.8%)既往接受过手术治疗。术后病理检查结果:51例(51/72, 70.8%)神经母细胞瘤,1例(1/72, 1.39%)节细胞神经瘤,14例(14/72, 19.4%)混杂型节细胞神经母细胞瘤,6例(6/72, 8.33%)结节型节细胞神经母细胞瘤。本研究经浙江大学医学院附属儿童医院伦理委员会审核批准(2026 — IRB — 0157 — P — 01)。患儿监护人均知情并签署知情同意书。
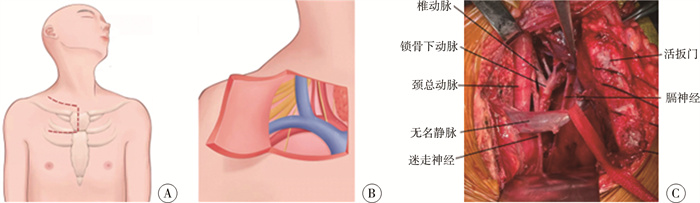
二、手术方式患儿仰卧,头偏向健侧,颈胸部垫高。于患侧锁骨上颈部皮纹处做一切口,并连至胸骨上窝的纵向正中切口及前外侧肋间横切口(如图 1A)。
|
图 1 颈胸交界处神经母细胞瘤Trapdoor手术入路示意图 Fig.1 Schematic diagram of Trapdoor approach for neuroblastoma at cervical thoracic junction 注 A:Trapdoor手术入路,经颈横纹、胸骨正中、肋间切口;B:形成“活板门”后骨骼化血管的手术视野,从左到右:黄色依次为臂丛神经、膈神经、迷走神经、喉返神经,蓝色依次为锁骨下静脉、头臂静脉,红色依次为锁骨下动脉、椎动脉、右侧颈总动脉、头臂干动脉 |
切开颈阔肌,松解胸锁乳突肌(注意不离断胸锁乳突肌),向外侧牵拉;游离胸骨上窝,暴露胸骨柄上缘,行胸骨正中及肋间肌切开术,胸骨向下切开的长度及切开肋间部位取决于肿瘤下段的位置;结扎并离断胸廓内血管;向外上方牵拉游离的胸骨柄,形成“活板门”,进入纵隔,暴露胸廓入口重要结构(如图 1B、1C)。随后先游离未被肿瘤包绕的血管上下两端,并预置止血带,分离时如出现血管损伤,则立即收紧止血带,行血管修补或端端吻合。同样方法处理神经(注意避免过度牵拉及电刀刺激,尽量采用钝性分离)。采用血管外膜剥离技术分块切除肿瘤,骨骼化大血管,游离神经,完全切除肿瘤。最后于纵隔内放置负压引流,0号线缝合胸骨,颈部加压包扎。需注意颈静脉角处有胸导管汇入,注意避免损伤或尽量结扎淋巴管,以防发生淋巴漏。
三、资料收集及随访方法收集手术时间、手术出血量、术后纵膈负压引流管留置时间、术后住院时间以及并发症相关情况。术后1个月复查CT或磁共振,明确有无病灶残留。出院后通过互联网医院、电话、门诊就诊记录进行随访,记录患儿随访时间及生存结局。
四、统计学处理采用R软件4.1.3对数据进行统计学分析。计量资料采用x ± s表示;计数资料采用例数表示。采用Spearman相关系数确定基于影像学定义的危险因子数量(Image-Defined Risk Factors, IDRFs)与并发症发生率的相关性。
结果 一、Trapdoor手术情况72例均顺利完成手术,达到肉眼全切。切除肿瘤最大长径为(52.57±23.15)mm,手术时间(4.77±2.20)h,术中出血(104.11±131.20)mL。纵隔负压引流管留置时间(7.40±2.72)d,术后住院时间(10.69±5.48)d。术后1个月影像学复查结果显示手术区域均无明显病灶。
二、并发症情况72例患儿中,17例(23.6%)出现并发症。8例出现声音嘶哑,于术后3个月内逐步缓解;10例出现肺不张伴肺炎,经保守治疗后好转;4例出现肋骨骨折,自行愈合;4例出现乳糜漏,其中3例经禁食、静脉营养、生长抑素等保守治疗后好转,1例经手术修补治愈。无一例因手术并发症死亡的病例。
三、随访结果患儿均获随访,随访截止时间2025年12月31日,随访时间1个月至5年。2023年1月至2025年12月随访39例,平均随访时间19.6个月,中位随访时间为22个月。2018年1月至2022年12月随访33例,平均随访时间42.5个月,中位随访时间51个月。随访期间13例(13/72, 18.1%)出现病情进展或复发(7例复发部位为手术部位,6例为非手术部位),其中手术部位复发患儿IDRFs中位数为4项,非手术部位IDRFs中位数为3项;11例死亡(11/72,15.3%),其中8例死因为疾病进展,3例死因为化疗后重度骨髓抑制引起严重感染。
四、相关性分析IDRFs与手术并发症之间具有正相关性(ρ=0.2475,P=0.036),术后并发症的发生率随着IDRFs的增加而增高。
讨论颈胸交界处是颈部和胸部交接部位,涉及众多解剖结构,如神经(迷走神经、喉返神经、膈神经及臂丛神经等)、血管(颈内动静脉、锁骨下动静脉、头臂干等)、气管、食管及淋巴管等。颈胸交界处空间较为狭小,该区域发生的肿瘤常压迫或包绕神经、血管等重要解剖结构,难以获得良好的手术视野,无法实现肿瘤完整切除[9]。神经母细胞瘤(neuroblastoma,NB)是儿童最常见的颅外恶性实体肿瘤,约占儿童所有恶性肿瘤的7%。其起源于交感神经系统神经嵴衍生的前体细胞,主要发生于肾上腺和脊柱旁神经节[10]。因此,神经母细胞瘤也是颈胸交界处肿瘤中常见的恶性肿瘤之一。针对神经母细胞瘤的治疗,完整手术切除配合放化疗的方案能够有效减少复发、延长生存期[11]。而针对颈胸交界处神经母细胞瘤的治疗,手术入路对于减少后期并发症以及改善预后至关重要。
Trapdoor手术入路是经颈横纹切口、胸骨切口及肋间切口(图 1)的入路方法,最早源于成人的Hemi-Clamshell切口,也称为半蛤壳手术切口,主要应用于胸廓入口血管损伤的治疗[12]。Trapdoor切口主要包括3个部分:颈部、胸骨正中及肋间切口。颈部切口为锁骨上颈横纹切口,胸骨劈开的长度及肋间切口的位置取决于肿瘤的定位。
Pranikoff等[12]是最早将Trapdoor手术入路应用于儿童颈胸交界处肿瘤手术的外科团队,其研究证明该手术入路能够提供良好的手术视野,并可安全和完整地切除肿瘤。Laín等[13]对4例儿童颈胸交界处肿瘤进行Trapdoor手术治疗,证明该手术方式能够清晰暴露颈部神经和血管组织,在完整切除肿瘤的同时降低并发症发生率。De Corti等[7]的研究也证实Trapdoor手术入路能够完整切除儿童颈胸交界处肿瘤,且并发症可控。Chui等[14]对21例颈胸交界区神经母细胞瘤患儿采用Trapdoor手术入路,均完整切除肿瘤,且术后并发症较少。悟古比葱[15]研究中对15例颈胸部交界处肿瘤患儿进行Trapdoor手术,实现较高的肿瘤切除率,并在后续随访过程中未发现并发症。本研究中72例患儿均成功实现肿瘤全切,平均手术时间为4.77 h,术中平均出血104.11 mL,术后纵隔负压引流管平均留置时间为7.40 d,术后平均住院时间为10.69 d。无一例发生手术相关死亡,进一步验证了Trapdoor手术入路在儿童颈胸交界处肿瘤手术中的安全性和可行性,结果与上述研究相符。
尽管如此,颈胸交界处神经母细胞瘤手术后并发症的发生率仍较高,以神经、血管、淋巴管损伤为主[16]。但随着Trapdoor手术入路的应用,其相关并发症的发生率已呈下降趋势。其中,霍纳综合征是颈胸交界处神经母细胞瘤手术后最常见的伴随症状,由于肿瘤位置的特殊性,术中交感神经损伤几乎难以完全避免,因此该并发症普遍存在于此类患儿中[14]。徐震汉等[17]在10例颈胸交界处神经母细胞瘤患儿手术治疗中采用Trapdoor手术入路,完整切除肿瘤,但患儿术后均出现霍纳综合征。本研究中72例患儿围手术期出现不同程度的霍纳综合征,与上述研究相符,患儿经激素、营养神经药物等治疗,症状均于术后3~6个月逐步缓解,未对患儿远期生活质量造成影响。由于颈胸交界处神经母细胞瘤起源于交感神经节,完整切除肿瘤必然需要完整切除受累神经节,因此笔者认为霍纳综合征不属于颈胸交界处神经母细胞瘤术后并发症。声音嘶哑为另一常见并发症,主要源于喉返神经损伤,多见于肿瘤包绕或紧密粘连神经的病例,术中机械牵拉及能量器械(如电凝刀、超声刀、微波刀等)热传导是其损伤的主要原因[18]。此类损伤多为暂时性,可在短期内逐渐恢复。本研究中,声音嘶哑发生率为11.1%(8例),均发生于肿瘤与喉返神经关系密切者,并在术后1~6个月缓解。乳糜漏是淋巴管损伤所致,颈部淋巴结是神经母细胞瘤常见转移部位之一,常通过胸导管转移至颈静脉角处的淋巴结,因此在颈胸交界处神经母细胞瘤手术过程中需注意避免损伤胸导管[19]。本研究中4例术后出现乳糜漏,3例经禁食、静脉营养、生长抑素等保守治疗后好转,1例经手术修补后治愈。Raitio等[20]对已发表的15项研究进行系统分析,共涉及1 468例神经母细胞瘤患者,其中171例(12%)术后出现乳糜性腹水,大多数通过保守治疗痊愈,建议对于肿瘤分期较高的患者进行肠系膜淋巴管结扎术,以预防乳糜漏。在颈胸交界处肿瘤手术中,应特别注意胸导管位置,若见术区有渗液,可进行预防性缝合,以避免二次手术。本单位经验表明,完整切除肿瘤时必然切除受累交感神经节,在霍纳综合征难以避免的情况下,应聚焦于喉返神经损伤、乳糜漏、气胸及肋间神经痛等其他并发症,采取精细化操作、术中神经监测及术后综合管理(如激素、营养神经药物、低脂饮食等)以降低发生率或缩短恢复时间。
Trapdoor手术入路能充分显露主动脉弓、颈总动脉、锁骨下动脉等关键血管,迷走神经、喉返神经、臂丛神经等重要神经,以及气管、食管等毗邻解剖结构,为血管吻合与神经松解提供理想术野,提高肿瘤根治性切除率;同时,还可实现纵隔深部、颈静脉角及腋下淋巴结清扫。值得强调的是,并非所有颈胸交界处肿瘤都需要采用Trapdoor入路。在颈胸交界处肿瘤体积较大,且包绕重要神经血管时,Trapdoor手术入路的优势更为明显。因此,建议在术前进行多学科会诊,仔细评估增强CT、MRI影像,明确肿瘤范围以及与周围重要血管、神经的关系,以减少术后并发症。本中心既往研究亦证实,颈胸交界处神经母细胞瘤术后并发症的发生与基于影像学定义的危险因子数量(Image Defined Risk Factors,IDRFs)之间存在正相关性[21](r=0.495,P=0.016)。在后续研究中,本组患儿IDRFs与术后并发症发生率之间仍存在正相关性(ρ=0.248,P=0.036),与上述研究相符。因此,对于存在多个IDRFs的情况,更需要Trapdoor手术入路提供的良好暴露,以在清晰术野下精细操作,降低并发症风险,提升手术安全性和肿瘤完整切除率。
Trapdoor手术入路的选择主要根据术前颈胸部增强CT评估锁骨下动脉与肿瘤的关系。单一颈横纹入路适用于肿瘤主体位于锁骨下动脉以上,未包绕或仅包绕部分锁骨下动脉者。单一肋间入路适用于肿瘤主体位于锁骨下动脉以下,且未完全包绕锁骨下动脉。而Trapdoor手术入路适用于肿瘤完全包绕锁骨下动脉者。因此,肿瘤的主体位置及其与锁骨下动脉的关系,是决定是否采用Trapdoor手术入路的关键因素。
本中心在应用Trapdoor手术入路治疗颈胸交界处神经母细胞瘤的过程中积累了以下经验:①可不离断胸锁乳突肌。在充分松解胸锁乳突肌两端后,通过牵引带进行牵引也可获得良好的术区暴露,因此可在不离断胸锁乳突肌的情况下完成手术。②Trapdoor手术入路切口改良。常规Trapdoor手术切口为颈横纹切口、胸骨正中切口及肋间切口,笔者认为在肿瘤未完全包绕锁骨下动脉的情况下,可以采用倒“L”切口,即颈横纹切口联合胸骨正中切口,或肋间切口联合胸骨正中切口,在保证完整切除肿瘤的同时,减少手术创伤。此外,在颈横纹切口联合胸骨正中切口后,不切开肋间皮肤仅离断肋间肌也能充分暴露术区视野。③扩大切口的策略。对于肿瘤部分包绕锁骨下动脉者,本中心曾尝试仅行肋间切口,于术中评估是否能完整切除,若无法完整切除,则追加胸骨正中切口,实现手术安全和创伤之间的平衡。
上述经验表明,Trapdoor手术入路及其改良策略在儿童颈胸交界处神经母细胞瘤的治疗中具有显著优势。然而,本研究仍存在一定局限性。本研究为单中心回顾性研究,无法进行随机化干预,仅依靠临床数据进行分析,存在数据偏移风险。同时病例数量有限,未设立其他手术入路(如单纯颈横纹入路、胸腔镜入路)作为对照组,存在选择偏倚,因此在后续研究中将纳入其他手术入路作为对照组,同时未来仍需进行更大病例数及多中心的研究验证。但尽管如此,本研究72例均成功实现肿瘤全切,无手术相关死亡,并发症发生率为23.6%,且均为可控、可恢复类并发症,未造成严重远期后果。笔者认为,Trapdoor手术入路用于儿童颈胸交界处神经母细胞瘤手术安全、有效,值得在临床中应用。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 陈明、贺敏、吴璇负责研究的实施、结果撰写和讨论分析;蔡嘉斌、唐银炳、熊洁妮、鲁冬芳、刘铭、孟锦雯、王棋、王宇伟、丁浙玉、侯力负责文献检索、病例数据的收集与统计分析;王金湖、章立峰、茅君卿、陶挺负责研究设计,并对文章的知识性内容进行审阅
| [1] |
Sainero-Alcolado L, Sjöberg Bexelius T, Santopolo G, et al. Defining neuroblastoma: from origin to precision medicine[J]. Neuro Oncol, 2024, 26(12): 2174-2192. DOI:10.1093/neuonc/noae152 |
| [2] |
Zarroug AE, Hamner CE, Pham TH, et al. Bilateral staged versus bilateral simultaneous thoracotomy in the pediatric population[J]. J Pediatr Surg, 2006, 41(4): 647-651. DOI:10.1016/j.jpedsurg.2005.12.003 |
| [3] |
王帅, 谭黎杰, 葛棣, 等. 颈胸交界处肿瘤的手术入路和方法[J]. 中华胸心血管外科杂志, 2021, 37(6): 358-362. Wang S, Tan LJ, Ge D, et al. Surgical strategies and approaches for the management of tumors at cervicothoracic junction[J]. Chin J Thorac Cardiovasc Surg, 2021, 37(6): 358-362. DOI:10.3760/cma.j.cn112434-20200909-00414 |
| [4] |
Martucciello G, Fati F, Avanzini S, et al. The Cervico-Parasternal Thoracotomy (CPT): a new surgical approach for the resection of cervicothoracic neuroblastomas[J]. Children (Basel), 2021, 8(3): 229. DOI:10.3390/children8030229 |
| [5] |
Li YZ, Wang SC, Tai J, et al. Surgical treatment of cervicothoracic junction lesions in children: a series of 18 cases[J]. J Invest Surg, 2022, 35(2): 263-267. DOI:10.1080/08941939.2020.1839821 |
| [6] |
Mayer BFB, Schunn MC, Urla C, et al. Trap-door thoracotomy and clamshell thoracotomy as surgical approaches for neuroblastoma and other thoracic tumors in children[J]. Cancers (Basel), 2024, 16(2): 373. DOI:10.3390/cancers16020373 |
| [7] |
De Corti F, Avanzini S, Cecchetto G, et al. The surgical approach for cervicothoracic masses in children[J]. J Pediatr Surg, 2012, 47(9): 1662-1668. DOI:10.1016/j.jpedsurg.2012.03.087 |
| [8] |
Christison-Lagay ER, Darcy DG, Stanelle EJ, et al. "Trap-door" and "clamshell" surgical approaches for the management of pediatric tumors of the cervicothoracic junction and mediastinum[J]. J Pediatr Surg, 2014, 49(1): 172-177. DOI:10.1016/j.jpedsurg.2013.09.049 |
| [9] |
康敢军, 黄杰. 颈胸交界处肿瘤的个性化外科治疗[J]. 临床外科杂志, 2019, 27(7): 552-554. Kang GJ, Huang J. Individualized surgical treatment of cervicothoracic junction tumors[J]. J Clin Surg, 2019, 27(7): 552-554. DOI:10.3969/j.issn.1005-6483.2019.07.004 |
| [10] |
Qiu B, Matthay KK. Advancing therapy for neuroblastoma[J]. Nat Rev Clin Oncol, 2022, 19(8): 515-533. DOI:10.1038/s41571-022-00643-z |
| [11] |
王焕民. 关于神经母细胞瘤外科治疗的几点思考[J]. 临床小儿外科杂志, 2022, 21(2): 101-103. Wang HM. Reflections on surgical treatment of neuroblastoma[J]. J Clin Ped Sur, 2022, 21(2): 101-103. DOI:10.3760/ama.j.cn.101785-202202032-001 |
| [12] |
Pranikoff T, Hirschl RB, Schnaufer L. Approach to cervicothoracic neuroblastomas via a trap-door incision[J]. J Pediatr Surg, 1995, 30(4): 546-548. DOI:10.1016/0022-3468(95)90127-2 |
| [13] |
Laín A, Parente A, Cañiizo A, et al. Modified "trap-door" thoracotomy for pediatric patients[J]. Cir Pediatr, 2008, 21(2): 111-115. |
| [14] |
Chui CH, Thirugnanam A. Trapdoor anterior thoracotomy for cervicothoracic and apical thoracic neuroblastoma in children[J]. Pediatr Surg Int, 2020, 36(8): 891-895. DOI:10.1007/s00383-020-04692-2 |
| [15] |
悟古比葱. Trapdoor入路手术切除儿童颈胸交界处肿瘤的临床研究[D]. 重庆: 重庆医科大学, 2025. DOI: 10.27674/d.cnki.gcyku.2025.000508. Wu GBC. Clinical study on Trapdoor approach for surgical resection of tumors at the cervical thoracic junction in children[D]. Chongqing: Chongqing Medical University, 2025. DOI: 10.27674/d.cnki.gcyku.2025.000508. |
| [16] |
Khalatbari H, Ishak GE. Imaging of horner syndrome in pediatrics: association with neuroblastoma[J]. Pediatr Radiol, 2021, 51(2): 205-215. DOI:10.1007/s00247-020-04796-w |
| [17] |
徐震汉, Thirugnanam A. "活板门"手术切除儿童颈胸部神经母细胞瘤[J]. 临床小儿外科杂志, 2014, 13(2): 96-98. Xu ZH, Thirugnanam A. "Trapdoor" approach to surgical resection of cervicothoracic neuroblastoma in children[J]. J Clin Ped Sur, 2014, 13(2): 96-98. DOI:10.3969/j.issn.1671-6353.2014.02.003 |
| [18] |
韦韦, 陈阳, 张鹏飞, 等. 颈部入路直视下清扫左侧喉返神经链淋巴结[J]. 中华胸心血管外科杂志, 2025, 41(5): 302-305. Wei W, Chen Y, Zhang PF, et al. Direct visualization and cleaning of lymph nodes in the left recurrent laryngeal nerve chain through a cervical approach: a novel technique[J]. Chin J Thorac Cardiovasc Surg, 2025, 41(5): 302-305. DOI:10.3760/cma.j.cn112434-20241119-00284 |
| [19] |
黄程, 苏雁, 王生才, 等. 颈部淋巴结转移的神经母细胞瘤患儿单中心10年临床特征及生存分析[J]. 中华实用儿科临床杂志, 2020, 35(3): 188-192. Huang C, Su Y, Wang SC, et al. Clinical features and survival analysis of neuroblastoma with cervical lymph node metastasis in children: summary of 10 years in single center[J]. Chin J Appl Clin Pediatr, 2020, 35(3): 188-192. DOI:10.3760/cma.j.cn101070-20190127-00063 |
| [20] |
Raitio A, Losty PD. Incidence and risk factors for chyle leaks after neuroblastic tumor resection: a systematic review of published studies[J]. J Pediatr Surg, 2024, 59(8): 1611-1614. DOI:10.1016/j.jpedsurg.2024.02.018 |
| [21] |
贺敏, 蔡嘉斌, 茅君卿, 等. Trapdoor手术在儿童颈胸交界处神经母细胞瘤中的应用[J]. 中华小儿外科杂志, 2022, 43(11): 1013-1017. He M, Cai JB, Mao JQ, et al. Surgical approach for cervicothoracic neuroblastomas in children via a Trapdoor incision[J]. Chin J Pediatr Surg, 2022, 43(11): 1013-1017. DOI:10.3760/cma.j.cn421158-20220325-00197 |
 2026, Vol. 25
2026, Vol. 25


