腹部是儿童第三大常见损伤区域,仅次于头部和四肢,其中腹部钝性损伤(blunt abdominal trauma, BAT)占腹部外伤的90%以上[1]。BAT多累及脾、肝等实质脏器,胃肠道穿孔虽相对罕见(发生率4.3% ~8.5%),但后果严重,可引发弥漫性腹膜炎、感染性休克甚至死亡。目前国内关于儿童BAT致胃肠道穿孔的相关报道较少,临床诊治仍面临挑战[2]。本研究旨在初步总结儿童BAT的临床特点与诊治规律,旨在为临床工作提供参考。
资料与方法 一、研究对象本研究为回顾性病例系列研究,收集2016年1月至2023年1月首都医科大学附属北京儿童医院外科急诊收治的BAT致消化道穿孔患儿20例,占同期腹部闭合伤患儿的9.30%(20/215)。十二指肠外伤按美国外科协会标准分为Ⅰ~Ⅴ级。纳入标准:患儿均有明确腹部外伤史,影像学检查或手术探查明确诊断胃肠道穿孔,临床资料完整。排除标准:其他原因导致的胃肠道穿孔。本研究经首都医科大学附属北京儿童医院医学伦理委员会审核批准([2025)E197R],并获得参与研究患儿家属的知情同意。
二、研究方法回顾性分析患儿的一般资料(年龄、性别)、致伤原因、临床表现、合并损伤情况、影像学检查结果(腹部B超、腹立位X线片、腹部CT、消化道造影)、治疗方式及预后,对相关数据进行归纳。
结果 一、一般资料与致伤原因20例患儿中,男15例、女5例;年龄分布:1~3岁2例,3~5岁6例,>5岁12例;致伤原因:车祸伤12例、车把伤4例、坠落伤2例、滑板伤1例、自行摔伤1例。
二、临床表现与合并损伤18例患儿表现为不同程度的腹胀、腹痛、呕吐等消化道症状,2例因昏迷未出现明显腹部表现。最常见体征为腹部压痛(18例),其次为腹肌紧张(17例),另有呕吐7例、发热5例、血便1例、休克3例。
合并损伤方面,14例(70%)为多发伤,其中胰腺损伤4例、肝损伤4例,其余包括肾损伤、脾损伤、气胸、颅脑外伤、四肢外伤等;6例(30%)为单纯胃肠道穿孔,无其他合并损伤。
三、影像学检查结果腹部B超:19例患儿接受检查,10例提示腹腔游离气体或积液,阳性率63.2%。腹立位X线:8例患儿接受检查,4例显示膈下游离气体,阳性率50%。腹部CT:3例患儿接受检查,均提示消化道穿孔,其中2例明确穿孔部位。消化道造影:3例患儿接受检查,均提示造影剂外漏,明确穿孔部位(图 1)。
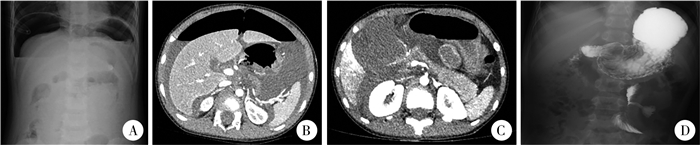
|
图 1 儿童腹部钝挫伤致胃肠道穿孔术前影像学检查 Fig.1 Preoperative imaging examination of gastrointestinal perforation caused by blunt abdominal trauma in children 注 A:腹部立位X线片显示双侧膈下大量游离气体;B:增强CT轴位显示腹腔大量游离积液积气,胃壁不连续,提示胃破裂;C:增强CT轴位显示十二指肠壁不连续,周围大量积液,提示十二指肠穿孔;D:上消化道造影显示空肠起始部造影剂外漏,提示空肠穿孔 |
20例患儿中,单处穿孔18例,多处穿孔2例。穿孔部位包括小肠13例(65%)、十二指肠5例、胃3例、空肠与结肠联合穿孔1例(图 2)。
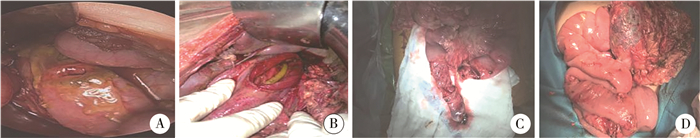
|
图 2 儿童腹部钝挫伤致胃肠道穿孔术中探查情况 Fig.2 Exploration of gastrointestinal perforation caused by blunt abdominal trauma in children during surgery 注 A:术中见胃壁穿孔;B:十二指肠穿孔;C:回肠及其系膜完全断裂;D:空回肠及横结肠多发穿孔 |
手术治疗:17例患儿因出现腹膜刺激征接受手术,其中急诊手术10例,延迟手术6例(保守治疗3~48 h后症状加重转手术)。手术方式以原位修补术、肠端端吻合术为主,部分患儿行腹腔镜探查中转开腹手术。
保守治疗:3例患儿因一般情况稳定、无腹膜刺激征,经消化道造影明确穿孔部位后行保守治疗,分别治疗16天、22天痊愈。
外院转入:1例外院术后转入患儿,因合并严重肝外伤,经肝脏部分切除术后1个月因肝衰竭死亡。
所有存活患儿随访10~63个月,仅2例出现短期并发症(胃造瘘处穿孔、十二指肠吻合口瘘),经对症治疗后痊愈,其余18例均一期愈合,预后良好。
讨论儿童BAT致胃肠道穿孔的发病特点较为鲜明:一是性别与年龄分布,男孩发病率显著高于女孩(3 ∶ 1),且5岁以上患儿占比达60%,这与该年龄段男孩运动能力增强但避伤意识薄弱有关[3];二是致伤原因,车祸伤是首要诱因(60%),其次为车把伤(20%),均属于高能量冲击所致损伤,与国内外相关研究结论一致[3-5];三是损伤类型,多发伤占比高达70%,且常合并肝、胰腺等实质脏器损伤,增加了诊治难度;四是穿孔部位,小肠穿孔最为常见(65%),这与小肠在腹腔内活动度大、缺乏有效保护有关。
儿童BAT的诊断相对容易,但合并胃肠道穿孔时易出现漏诊或延迟诊断,平均延迟时间达15~34 h,且延迟诊断会显著增加腹膜炎、感染性休克的发生风险, 因此建议如有需要可重复超声、X线、CT和造影等检查, 避免漏诊[6-8]。临床诊断需注重以下几点:①优先选择无创、可重复的检查手段,腹部B超操作简便、价格低廉,可初步判断腹腔积液积气及实质脏器损伤,作为首选筛查方法[9];②腹立位X线片特异性高,若发现膈下游离气体可确诊穿孔,但灵敏度较低(本研究阳性率仅50%),对于无法站立的危重患儿需谨慎评估;③腹部CT虽辐射量较高,但对疑难病例可明确穿孔部位及程度,仅建议在超声、X线检查无法确诊且高度怀疑穿孔时使用[10];④消化道造影可明确造影剂外漏情况,适用于病情稳定、需进一步定位穿孔部位的患儿。
治疗方案需根据患儿病情严重程度、穿孔部位及合并损伤情况个体化选择:①手术治疗:对于出现腹膜刺激征、休克等危重表现的患儿,需急诊行开腹或腹腔镜探查术,手术原则以简单有效为主,优先选择原位修补术或肠端端吻合术,避免复杂术式加重患儿应激反应[7];腹腔镜可用于部分病例的探查与修补,具有创伤小、恢复快的优势[11];②保守治疗:仅适用于一般情况稳定、无腹膜刺激征的患儿,需在严密监测生命体征及腹部体征的前提下进行,若病情进展需及时转为手术治疗;③围手术期管理:入院后48~72 h内需持续监测生命体征,警惕迟发性穿孔的可能,同时加强抗感染、补液等支持治疗,降低并发症风险[12]。
患儿预后主要取决于合并损伤的严重程度,本研究中唯一死亡病例因合并严重肝外伤导致术后肝衰竭,其余19例均预后良好;术后并发症多与延迟诊断、腹腔污染严重有关,因此尽早明确诊断、及时干预是改善预后的关键[13]。
综上所述,儿童腹部钝性损伤致胃肠道穿孔虽较为罕见,但病情凶险、诊治复杂。临床工作中需把握其发病特点,采用“首选B超筛查、疑难病例联合CT或造影”的诊断流程,根据患儿病情选择手术或保守治疗,同时重视围手术期监测与并发症防治,可显著提高诊治效果,改善患儿预后。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 王丽负责文章设计、撰写,数据采集及分析;黄柳明负责文章设计,对文章的知识性内容作批判性审阅;王大勇、刘婷婷、沈秋龙负责数据采集及分析;李现令、李拴玲负责支持性贡献
| [1] |
Lynch T, Kilgar J, Al Shibli A. Pediatric abdominal trauma[J]. Curr Pediatr Rev, 2018, 14(1): 59-63. DOI:10.2174/1573396313666170815100547 |
| [2] |
Ameh EA, Nmadu PT. Gastrointestinal injuries from blunt abdominal trauma in children[J]. East Afr Med J, 2004, 81(4): 194-197. DOI:10.4314/eamj.v81i4.9154 |
| [3] |
Mukhopadhyay M. Intestinal injury from blunt abdominal trauma: a study of 47 cases[J]. Oman Med J, 2009, 24(4): 256-259. DOI:10.5001/omj.2009.52 |
| [4] |
Arslan S, Okur MH, Arslan MS, et al. Management of gastrointestinal perforation from blunt and penetrating abdominal trauma in children: analysis of 96 patients[J]. Pediatr Surg Int, 2016, 32(11): 1067-1073. DOI:10.1007/s00383-016-3963-5 |
| [5] |
Watts DD, Fakhry SM, EAST Multi-Institutional Hollow Viscus Injury Research Group. Incidence of hollow viscus injury in blunt trauma: an analysis from 275, 557 trauma admissions from the east multi-institutional trial[J]. J Trauma, 2003, 54(2): 289-294. DOI:10.1097/01.TA.0000046261.06976.6A |
| [6] |
Bekker W, Kong VY, Laing GL, et al. The spectrum and outcome of blunt trauma related enteric hollow visceral injury[J]. Ann R Coll Surg Engl, 2018, 100(4): 290-294. DOI:10.1308/rcsann.2018.0013 |
| [7] |
Goedecke M, Kühn F, Stratos I, et al. No need for surgery? Patterns and outcomes of blunt abdominal trauma[J]. Innov Surg Sci, 2019, 4(3): 100-107. DOI:10.1515/iss-2018-0004 |
| [8] |
Chirdan LB, Uba AF, Chirdan OO. Gastrointestinal injuries following blunt abdominal trauma in children[J]. Niger J Clin Pract, 2008, 11(3): 250-253. DOI:10.1002/msj.20064 |
| [9] |
Iacobellis F, Berritto D, Grassi R. Diagnostic approach to alimentary tract perforations[M]//Romano L, Pinto A. Imaging of Alimentary Tract Perforation. Cham: Springer, 2015: 1-7. DOI: 10.1007/978-3-319-08192-2_1.
|
| [10] |
Chereau N, Wagner M, Tresallet C, et al. CT scan and Diagnostic Peritoneal Lavage: towards a better diagnosis in the area of nonoperative management of blunt abdominal trauma[J]. Injury, 2016, 47(9): 2006-2011. DOI:10.1016/j.injury.2016.04.034 |
| [11] |
Tytgat SHAJ, Zwaveling S, Kramer WLM, et al. Laparoscopic treatment of gastric and duodenal perforation in children after blunt abdominal trauma[J]. Injury, 2012, 43(9): 1442-1444. DOI:10.1016/j.injury.2010.11.002 |
| [12] |
Raza M, Abbas Y, Devi V, et al. Non operative management of abdominal trauma-a 10 years review[J]. World J Emerg Surg, 2013, 8: 14. DOI:10.1186/1749-7922-8-14 |
| [13] |
Letton RW Jr, Worrell V, Tuggle DW, et al. Delay in diagnosis and treatment of blunt intestinal perforation does not adversely affect prognosis in the pediatric trauma patient[J]. J Trauma, 2010, 68(4): 790-795. DOI:10.1097/TA.0b013e3181d27957 |
 2026, Vol. 25
2026, Vol. 25


