2. 首都儿科研究所附属儿童医院小儿外科, 北京 100020;
3. 华中科技大学同济医学院附属武汉儿童医院心胸外科, 武汉 430015
2. Department of Pediatric Surgery, Children's Hospital & Capital Institute of Pediatrics, Beijing 100020, China;
3. Department of Cardiothoracic Surgery, Wuhan Children's Hospital, Tongji Medical College, Huazhong University of Science & Technology, Wuhan 430015, China
创伤是儿童最常见的发病和死亡原因[1]。胸部创伤合并其他损伤时,死亡率可升至30% ~40%,最常见原因是创伤后严重失血,导致失血性休克[2]。胸部创伤合并胸腔内异物残留是胸部创伤中比较严重的一种情况,常可发生气胸、血气胸、胸腔脏器损伤等,并迅速导致呼吸窘迫和休克[3]。快速、准确判断胸部创伤病情,完善胸部创伤相关检查,不仅可以避免胸腔内异物漏诊,还能减少严重创伤导致的并发症,降低死亡率,对胸部创伤合并胸腔内异物的救治至关重要。本文报道华中科技大学同济医学院附属武汉儿童医院1例胸部创伤合并胸腔内玻璃异物残留患儿的临床诊治过程,并复习相关文献,初步总结儿童创伤性胸腔内异物的紧急外科治疗经验。
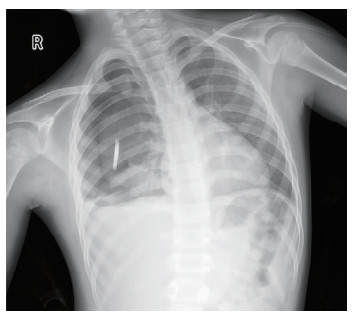
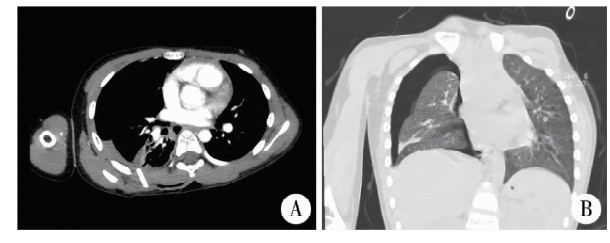
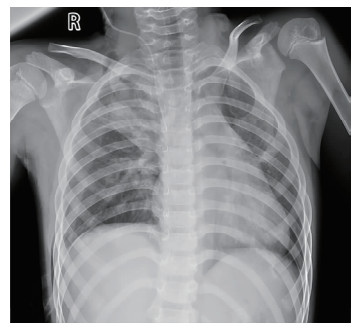
患儿男,8岁2个月。因“右侧背部玻璃刺伤11 h”入院。11 h前被玩伴推撞致玻璃刺伤右侧背部,伤口长约2 cm,表面未见玻璃,无呼吸困难、咳嗽和咯血,不伴胸闷和肺内针刺样感等不适;于当地医院急救医师行清创缝合后检查胸部CT平扫提示右肺下叶异物、右肺下叶挫伤、右侧少量气胸,未见明显胸腔积液。2 h后转至本院诊治,患儿精神、睡眠一般,未进食,大小便正常;无特殊既往史及个人史。入院血常规、凝血功能、肝功能、肾功能等检查均未见异常,C反应蛋白51 mg/L。心电图:窦性心律。胸部平片:右侧肺挫裂伤,右侧肺内异物,右侧气胸(压缩比50% ~60%),见图 1。胸部增强CT检查:右肺下叶内条片状高密度影:考虑异物,右肺下叶挫伤,右侧肺部分压缩性肺不张,右侧气胸(图 2)。
|
图 1 胸部创伤合并胸腔内玻璃异物残留患儿胸部X线平片 Fig.1 Chest radiographic examination was performed for a child with chest trauma and residual vitreous foreign body in thoracic cavity |
|
图 2 胸部创伤合并胸腔内玻璃异物残留患儿胸部增强CT Fig.2 Enhanced chest computed tomography (CT) was performed in a child with chest trauma and residual vitreous foreign body in thoracic cavity 注 箭头所指为异物穿透右侧胸壁进入胸腔及右侧肺压缩性肺不张,右侧气胸 |
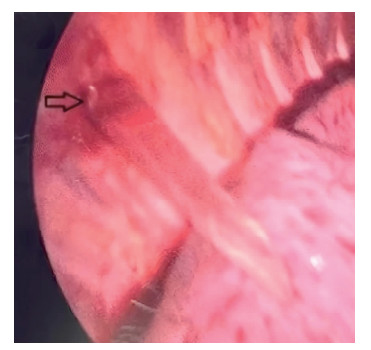
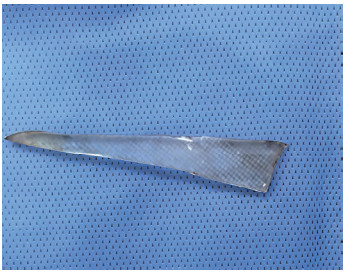
排除绝对手术禁忌证,紧急在全身麻醉下行胸腔镜手术探查,双腔气管插管,左侧单肺通气。患儿取左侧卧位,分别于右侧腋中线第9肋间、腋前线第5肋间做一长约5 mm切口,置入Trocar,胸腔镜探查见胸腔积血,第7、8肋间可见一长6~7 cm玻璃碎片,尖端刺入右肺下叶,破裂口约2 cm(图 3),打开原伤口,置入12 mm Trocar,小心取出玻璃碎片,避免玻璃断裂导致二次损伤,取出后检查玻璃碎片为完整状,吸净积血后检查胸腔无明显异物,术中床边X线检查未见异物残留。胸腔镜下以4 - 0丝线连续缝合修补破损肺组织,膨肺未见漏气及活动性出血,拔出Trocar,置入胸腔引流管1根后结束手术。手术时间28 min,术后测量完整异物标本大小约5.5 cm×1.0 cm(图 4)。
|
图 3 胸部创伤合并胸腔内玻璃异物残留患儿胸腔镜探查情况 Fig.3 Thoracoscopic exploration of a child of thoracic trauma with residual vitreous foreign body in thoracic cavity 注 可见胸腔积血,第7、8肋间可见一长6~7 cm玻璃碎片(箭头处),尖端刺入右肺下叶,破裂口约2 cm |
|
图 4 胸部创伤合并胸腔内玻璃异物残留患儿术中完整取出的异物标本 Fig.4 Specimens of chest trauma with residual glass foreign bodies in thoracic cavity were removed completely during operation 注 异物大小约5.5 cm×1.0 cm |
术后第5天复查胸部正位片示:肺复张良好,心影大小、形态正常,右侧胸壁及右侧颈部积气已基本吸收(图 5)。术后第5天拔除胸腔引流管,第7天出院。随访1个月,复查胸部CT未见明显异常。
|
图 5 胸部创伤合并胸腔内玻璃异物残留患儿复查胸部X线平片 Fig.5 Chest radiographic examination was performed for thoracic trauma and residual vitreous foreign body in thoracic cavity 注 肺复张良好,心影大小、形态正常,右侧胸壁及右侧颈部积气已基本吸收 |
儿童胸腔内异物临床少见,通常继发于胸部创伤、异物吸入或医源性损伤;相较于呼吸道异物、消化道异物的紧急临床处理,目前创伤性胸腔内异物缺少相关紧急处理的诊疗方案。此外,儿童语言表达能力差、胸壁顺应性强等特点增加了临床医师对儿童创伤性胸腔内异物诊断与治疗的挑战性。当儿童身体受到创伤时,异物容易通过开放性伤口穿透软组织,且可能没有任何临床症状,最终造成胸腔内异物早期诊断困难。因此,为避免儿童胸部创伤异物的误诊、漏诊,我们建议在儿童胸部创伤中常规行胸部X线检查,根据X线检查结果可进一步行胸部CT检查明确诊断和评估病情。本病例中,当地医院遗漏了常规的胸部X线检查,未发现患儿胸腔内异物残留,从而造成了漏诊。对于儿童胸部创伤,常规胸部X线检查,不仅可以排除气胸,而且可以排除骨折和异物,特别是锐利异物,是目前儿童胸部创伤影像学检查中成本效益很高的一线工具[4]。胸部CT由于其分辨率高、多平面重建、采集快速等优点,可敏感检测胸膜、肺、膈肌和主动脉损伤,在儿童胸部创伤评估中发挥着关键作用[5]。因此,有学者建议根据受创伤时能量的高低来选择行X线检查或CT检查[6]。高能量损伤一般为交通事故、高空坠落伤(>2 m)或工业事故造成的损伤。
创伤性胸腔内异物是一种需要紧急外科处理的情况。有文献指出如果异物是具有尖锐边缘的物体,需要对异物进行紧急识别和清除[7-8]。因为肺、心脏、纵隔和膈肌等胸腔内脏器在胸腔内不断地运动,异物取出延迟可能导致张力性气胸、心包填塞、心包破裂、膈肌损伤及腹部脏器损伤等并发症,严重威胁患者生命安全。一直以来,开胸手术被认为是治疗胸部创伤的标准方法,开胸手术可以完全显露胸腔,快速找到损伤部位,容易取出异物、控制出血,并切除受损肺实质[9]。虽然开胸手术疗效肯定,但手术创伤大,会给患者带来较大的二次损伤;术中如果探查不彻底,难以彻底处理创伤风险因素,会导致术后恢复慢、并发症发生率高等问题[10]。目前胸腔镜手术由于创伤小、疗效好、并发症少、恢复快,已被确定为安全、有效的胸腔手术方式[11]。其手术适应证范围逐渐扩大,越来越多被应用在紧急胸部创伤救治中(如持续性血胸、脓胸、纵隔损伤等)[12]。但应用于胸腔内异物取出的报道仍不多,特别是儿童胸腔内异物紧急手术。胸腔镜手术首先能够全面准确地探查胸腔,迅速明确胸腔内脏器是否损伤及损伤程度,排除食管、气管和胸腹脏器混合伤;其次,可在病情明确后进一步治疗,尤其适用于一般情况良好、生命体征稳定的患者。当然,胸腔镜手术也有一定的禁忌证和并发症。其禁忌证包括:①既往有患侧胸部手术史,胸膜感染史,胸膜肥厚粘连严重,胸腔镜不能进入胸腔;②一般情况差,心肺功能严重损害,不能耐受手术;③肺功能严重受损,无法耐受单侧肺通气;④凝血功能障碍无法纠正并耐受手术;⑤休克无法纠正并耐受手术;⑥巨大胸腔肿瘤或广泛转移。常见的术后并发症包括:①局部伤口或组织疼痛;②胸腔内创面出血、气胸;③胸腔内细菌感染发展成肺炎;④肺复张后肺水肿、空气栓塞等。本例患儿于本院急诊检查并确诊为胸部创伤合并胸腔内异物残留,完善相关术前检查后全面评估患儿一般情况,排除休克、未纠正的张力性气胸和非活动性大出血后紧急实施胸腔镜手术,术中探查发现患儿胸腔内异物合并右肺下叶挫伤,使用胸腔镜通过原伤口成功取出完整玻璃异物,修补右肺破裂口。术后患儿恢复良好,1个月后复查胸部CT未见异常。
儿童胸部创伤造成异物残留在临床实践中较少发生,可能导致张力性气胸、心包填塞等严重并发症,紧急外科治疗具有一定的挑战性。在儿童胸部创伤中,建议胸部X线检查早期识别胸腔内异物、评估胸部创伤分级和已发生的并发症情况,情况允许的条件下可行CT检查,为紧急外科治疗策略提供帮助。胸腔镜手术具有安全、微创、高效的特点,可以尝试用于生命体征稳定的外伤所致胸腔内异物的患儿。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 文献检索为袁强、骆剑锋,论文调查设计为祁海杰、段栩飞,数据收集与分析为袁强、骆剑锋、孙烜,论文结果撰写为袁强、骆剑锋,论文讨论分析为祁海杰、闫学强
| [1] |
Pearson EG, Fitzgerald CA, Santore MT. Pediatric thoracic trauma: current trends[J]. Semin Pediatr Surg, 2017, 26(1): 36-42. DOI:10.1053/j.sempedsurg.2017.01.007 |
| [2] |
Bliss D, Silen M. Pediatric thoracic trauma[J]. Crit Care Med, 2002, 30(11 Suppl): S409-S415. DOI:10.1097/00003246-200211001-00005 |
| [3] |
Negash S, Mammo TN. Two lucky survivors of thoracic impalement in childhood: case report and literature review[J]. BMC Surg, 2020, 20(1): 134. DOI:10.1186/s12893-020-00790-z |
| [4] |
Restrepo R, Lee EY. Updates on imaging of chest wall lesions in pediatric patients[J]. Semin Roentgenol, 2012, 47(1): 79-89. DOI:10.1053/j.ro.2011.07.007 |
| [5] |
Piccolo CL, Ianniello S, Trinci M, et al. Diagnostic imaging in pediatric thoracic trauma[J]. Radiol Med, 2017, 122(11): 850-865. DOI:10.1007/s11547-017-0783-1 |
| [6] |
Miele V, Di Giampietro I, Ianniello S, et al. Diagnostic imaging in pediatric polytrauma management[J]. Radiol Med, 2015, 120(1): 33-49. DOI:10.1007/s11547-014-0469-x |
| [7] |
Potaris K, Mihos P, Gakidis I. Role of video-assisted thoracic surgery in the evaluation and management of thoracic injuries[J]. Interact Cardiovasc Thorac Surg, 2005, 4(4): 292-294. DOI:10.1510/icvts.2005.106914 |
| [8] |
程邦昌, 高尚志, 黄杰, 等. 胸部穿透伤外露伤器拔除时机探讨[J]. 中华创伤杂志, 2004, 20(9): 516-518. Cheng BC, Gao SZ, Huang J, et al. Critical moment to extract the penetrating foreign body with an exposed free end on the chest wall[J]. Chin J Trauma, 2004, 20(9): 516-518. DOI:10.3760/j:issn:1001-8050.2004.09.002 |
| [9] |
Kakamad FH, Ali RK, Mohammed SH, et al. Single port video-assisted thoracoscopic surgery for removal of a retained bullet in the lung parenchyma; a case report with literature review[J]. Ann Med Surg (Lond), 2021, 71: 102977. DOI:10.1016/j.amsu.2021.102977 |
| [10] |
罗雷, 杨彦辉, 李季, 等. 胸腔镜与开胸手术治疗创伤性血气胸及对应激因子、疼痛因子影响的对照研究[J]. 创伤外科杂志, 2020, 22(7): 521-524. Luo L, Yang YH, Li J, et al. Comparative study of video-assisted thoracoscopic surgery and open thoracotomy for traumatic hemopneumothorax and its effect on stress factors and pain factors[J]. J Trauma Surg, 2020, 22(7): 521-524. DOI:10.3969j.issn.1009-4237.2020.07.010 |
| [11] |
Goodman M, Lewis J, Guitron J, et al. Video-assisted thoracoscopic surgery for acute thoracic trauma[J]. J Emerg Trauma Shock, 2013, 6(2): 106-109. DOI:10.4103/0974-2700.110757 |
| [12] |
Chou YP, Lin HL, Wu TC. Video-assisted thoracoscopic surgery for retained hemothorax in blunt chest trauma[J]. Curr Opin Pulm Med, 2015, 21(4): 393-398. DOI:10.1097/MCP.0000000000000173 |
 2026, Vol. 25
2026, Vol. 25


