2. 西安启迪儿童医院小儿外科, 西安 710076
2. Department of Pediatric Surgery, Xi'an TUS-Children's Hospital, Xi'an 710076, China
小儿睾丸肿瘤临床较为少见,约占小儿实体肿瘤的1%,占睾丸肿瘤的3%[1]。淋巴管瘤是由于胎儿期淋巴管发育异常所致,通常好发于颈部(约75%)和腋窝(约20%),而发生于纵隔、腹膜后、骨骼、肝脏、肾脏和阴囊等部位者较为少见[2]。小儿睾丸淋巴管瘤发病率极低,尤其在低月龄婴儿中更为少见,早期诊断和治疗对于提高治愈率、改善患儿生活质量具有重要意义。本文报告1例保留睾丸手术(testis-sparing surgery, TSS)治疗的婴儿睾丸淋巴管瘤病例。
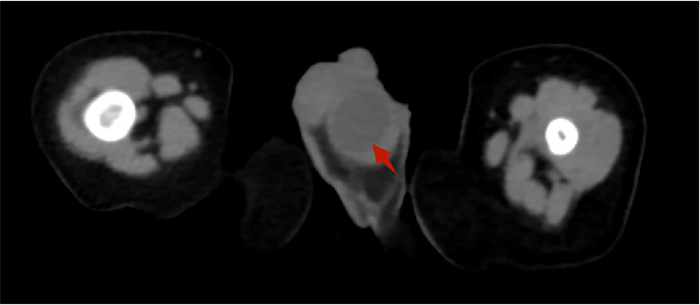
患儿,男,1个月11天,因“发现左侧阴囊肿大1 d”入院。体格检查:左侧阴囊较对侧增大,皮肤无红肿,可触及睾丸样组织,左侧阴囊内触及一大小约2 cm×1.5 cm×1 cm包块,质硬、表面光滑、无压痛,透光试验阴性;右侧睾丸可滑动至右侧腹股沟区;双侧均伴睾丸鞘膜积液。B超检查提示:左侧睾丸内囊性占位,考虑成熟性囊性畸胎瘤可能,不排除其他病变。CT检查提示左侧睾丸囊性病变,伴双侧少量鞘膜积液(图 1)。实验室检查显示甲胎蛋白、癌胚抗原、铁蛋白、HCG均为阴性。结合临床表现及辅助检查结果,初步诊断为左侧睾丸囊性肿瘤、良性可能性大。
|
图 1 术前阴囊CT检查影像 Fig.1 Preoperative CT images of left scrotum with a suspicion of tumor tissue 注 箭头所示位置可见左侧阴囊内可见低密度回声影,考虑为瘤体组织 |
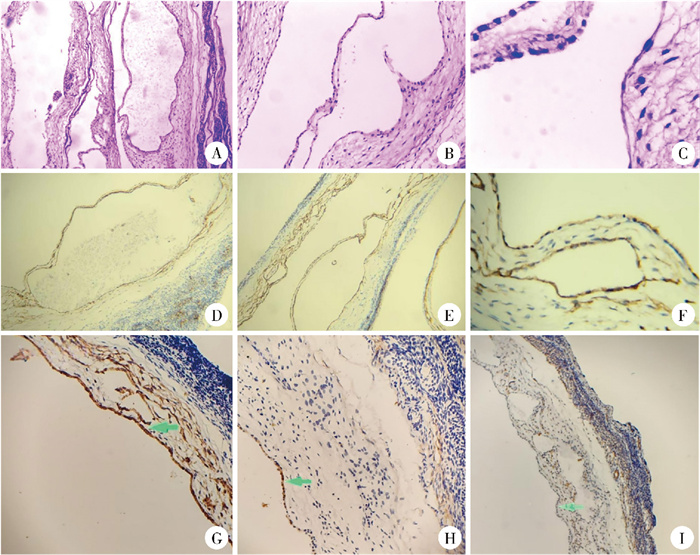
因影像学检查显示肿瘤占据大部分实质,睾丸内正常实质组织较少,经评估后决定行左侧睾丸探查术。手术在全身麻醉下进行。术中打开左侧睾丸鞘膜腔,有淡黄色液体溢出,左侧睾丸及附睾显露,见左侧病变睾丸明显增大,包膜下见囊性组织,切开被膜,于附睾侧见少量睾丸组织,囊性组织与睾丸实质分界清晰,予完整剥离囊肿(约2 cm×2 cm×1.5 cm),将剩余睾丸包膜组织予连续缝合。术后病理检查显示:瘤体为单囊结构,囊内面光滑,内衬单层扁平细胞,囊内为淡黄色清亮液体,免疫组化可见D2-40(+)、CK(+)、EMA(+)、CD31(-),见图 2,符合睾丸淋巴管瘤的诊断。
|
图 2 1例睾丸淋巴管瘤患儿病理检查结果 Fig.2 Pathological examinations of an infant with testicular lymphangioma 注 A、B、C分别为HE染色下4倍、10倍、40倍图像,可见内衬扁平内皮细胞及淋巴液;D、E、F分别为免疫组化D2-40 4倍、10倍、40倍图像,染色均为阳性,支持淋巴管来源;G为囊壁内衬上皮CK(Pan)检查阳性;H为EMA(膜)检查内皮细胞阳性表达;I为免疫组化CD31阴性表达,暂不考虑血管来源。综上,考虑此例系淋巴管瘤 |
患儿术后恢复良好,无手术相关并发症。随访1年期间一般情况良好,左侧睾丸发育略小于右侧,未见肿瘤复发及其他异常表现。
讨论睾丸淋巴管瘤是一种先天性病变,其发生机制主要与胎儿宫内发育过程中淋巴管发育异常有关。在胚胎发育阶段,淋巴管的正常形成与分化若受到某些内在或外在因素干扰,则可能导致淋巴管瘤形成。该病变在附睾中的发生率高于睾丸,但整体而言仍较罕见。若未能及时诊断和干预,则病变进展可能对患儿生殖系统造成不可逆损害,进而影响其未来生育能力和生活质量。因此,早期发现和积极治疗对于最大限度保留睾丸组织,减少远期并发症具有重要意义。
儿童囊性睾丸病变种类多样,常见类型有表皮样囊肿、皮样囊肿、青春期前畸胎瘤、幼年颗粒细胞瘤、rete睾丸囊性发育不良、睾丸囊性淋巴管瘤、单纯性囊肿以及扭转后囊性变性等。鉴别诊断在临床处理中尤为关键,因不同类型囊性病变的治疗策略和预后存在显著差异。多数情况下可实施保留睾丸的手术,有助于保障患儿未来生长发育和生育功能[3]。
B超和CT是诊断睾丸淋巴管瘤的主要影像学手段。B超因无创、无痛、无辐射、操作简便,常作为首先检查方法,可清晰显示病变的形态、大小及位置。CT则以其高分辨率和多层次成像的优势,提供更为详尽的解剖结构信息,有助于评估病变与邻近组织的关系,特别是在判断病变是否侵犯周围组织或血管方面具有重要作用。另外,尽管肿瘤标志物检测特异性不高,但也可为临床鉴别诊断提供参考。最终确诊睾丸淋巴管瘤需要病理组织学检查,通过活检或术后组织病理学分析,可以明确病变的性质和类型,为临床治疗提供可靠依据。
睾丸淋巴管瘤的治疗主要包括保守治疗和手术治疗。保守治疗多采取局部注射硬化剂,常用硬化剂包括平阳霉素、博来霉素、曲安奈德等。然而,该方式在实际应用中存在一定的局限性,无法彻底根除病变组织,治疗后复发的风险相对较高,且目前尚缺乏针对睾丸实质内注射硬化剂的安全性研究证据支持。本例为单囊性肿物,术前对其性质尚未明确诊断,因此选择手术治疗。手术方式包括根治性腹股沟睾丸切除术(radical inguinal orchidectomy, RIO)和保留睾丸手术(testis-sparing surgery, TSS)[4]。TSS作为一种针对成人睾丸肿瘤的安全治疗选择,其关注重点在于手术技术的可行性、肿瘤治疗的安全性、睾丸功能的保留以及长期治疗效果。近年来,这一手术技术被逐步用于儿童患者群体,主要原因是该年龄段患者中良性比例较高[5]。相比根治性睾丸切除术,TSS能够有效减少与根治性睾丸切除术相关的心理和术后外观方面的问题,避免出现不孕症、心理问题以及内分泌失调等,并且降低患者生育能力受损的风险[6-8]。因此,在符合临床适应证的前提下,应优先考虑采用器官保留手术策略。此外,对于单侧睾丸发病的患者也推荐采用TSS手术,以维持睾丸间质细胞功能,确保睾酮的正常产生和患者的潜在生育能力[9]。Miao等[10]研究已证实,对于儿童良性病变,采用TSS治疗,复发率极低,这也为本例患儿手术决策提供了依据。综合患儿超声、CT及肿瘤标志物等检查结果,我们最终为患儿施行TSS手术,术后恢复良好,未见复发。
睾丸淋巴管瘤罕见,尤其在婴幼儿中更少见,临床应力求避免漏诊或误诊。TSS手术应作为首选手术治疗方式。尽管本例术后短期效果良好,但由于患儿术前附睾侧仅见少量睾丸组织,与健侧相比存在一定差异,其远期睾丸形态及功能结局仍需进一步随访和观察。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 杨烨负责文献检索,杨烨、徐珂负责论文设计,杨烨负责数据收集,徐珂负责研究结果分析与讨论,杨烨、徐珂负责论文撰写;张敬悌负责全文知识性内容的审读与修正
| [1] |
孙宁, 黄澄如. 睾丸肿瘤[M]//黄澄如. 小儿泌尿外科学. 济南: 山东科学技术出版社, 1996: 369-374. Sun N, Huang CR. Testicular tumor[M]//Huang CR. Pediatric Urology. Jinan: Shandong Science and Technology Press, 1996: 369-374. |
| [2] |
Kundal VK, Gajdhar M, Sharma C, et al. Intra scrotal lymphangioma presenting as hydrocele[J]. J Case Rep, 2012, 2: 92-95. DOI:10.17659/01.2012.0030 |
| [3] |
Garrett JE, Cartwright PC, Snow BW, et al. Cystic testicular lesions in the pediatric population[J]. J Urol, 2000, 163(3): 928-936. |
| [4] |
Kooij CD, Hulsker CCC, Kranendonk MEG, et al. Testis sparing surgery in pediatric testicular tumors[J]. Cancers (Basel), 2020, 12(10): 2867. DOI:10.3390/cancers12102867 |
| [5] |
Hoag NA, Afshar K, Youssef D, et al. Cystic intratesticular lesions in pediatric patients[J]. J Pediatr Surg, 2013, 48(8): 1773-1777. DOI:10.1016/j.jpedsurg.2012.10.049 |
| [6] |
La Rocca R, Capece M, Spirito L, et al. Testis-sparing surgery for testicular masses: current perspectives[J]. Minerva Urol Nefrol, 2019, 71(4): 359-364. DOI:10.23736/S0393-2249.19.03315-0 |
| [7] |
Zuniga A, Lawrentschuk N, Jewett MAS. Organ-sparing approaches for testicular masses[J]. Nat Rev Urol, 2010, 7(8): 454-464. DOI:10.1038/nrurol.2010.100 |
| [8] |
Ferreira U, Netto Júnior NR, Esteves SC, et al. Comparative study of the fertility potential of men with only one testis[J]. Scand J Urol Nephrol, 1991, 25(4): 255-259. DOI:10.3109/00365599109024555 |
| [9] |
Cheng L, Albers P, Berney DM, et al. Testicular cancer[J]. Nat Rev Dis Primers, 2018, 4(1): 29. DOI:10.1038/s41572-018-0029-0 |
| [10] |
Miao XF, Li YL, Zhou TT, et al. Testis-sparing surgery in children with testicular tumors: a systematic review and meta-analysis[J]. Asian J Surg, 2021, 44(12): 1503-1509. DOI:10.1016/j.asjsur.2021.03.016 |
 2025, Vol. 24
2025, Vol. 24


