2. 山东第一医科大学附属省立医院心内科,济南 250021;
3. 山东大学附属威海市立医院小儿外科,威海 264211
2. Department of Cardiology, Provincial Hospital of Shandong First Medical University, Jinan 250021, China;
3. Department of Pediatric Surgery, Affiliated Municipal Hospital, Shandong University, Weihai 264211, China
漏斗胸是儿童常见先天性胸壁畸形,其凹陷的外观可引起患者心理障碍,严重畸形还会影响心肺功能[1]。Nuss手术以微创优势成为漏斗胸的首选矫治方式[2]。但13至18岁漏斗胸患者普遍存在胸壁凹陷广、骨质僵硬、患者疼痛耐受性差等问题,导致常规单根钢板矫形难度增大,患者术后疼痛时间长,钢板滑脱移位发生率高,并发症较适龄儿童增多[3-4]。基于此,我们设计了双钢板Nuss手术矫正13至18岁漏斗胸患者,即在胸腔镜辅助下,于同一侧胸壁取纵切口经部分胸膜外入路置入2根钢板,放置双侧固定片,用钢丝将固定片与钢板固定,并将同侧固定片相邻片孔以钢丝加固。该方法以2根钢板形成双板桥状连接,矫形面积增大,稳定性更高。本研究旨在总结胸腔镜下双钢板法Nuss手术治疗13至18岁漏斗胸患者的疗效与经验,并与单钢板Nuss手术进行对比,为13至18岁漏斗胸患者的手术决策提供参考。
资料与方法 一、一般资料本研究为回顾性队列研究,暴露因素为钢板数量。收集山东大学齐鲁医院小儿外科自2014年1月至2023年9月期间接受Nuss手术治疗的13至18岁漏斗胸患者临床资料,按照术中置入钢板数量分为双钢板组、单钢板组。本研究经山东大学齐鲁医院科研伦理委员会审查批准(KYLL-2024-01-042)。
病例纳入标准:年龄13至18岁,胸壁凹陷范围超过3个肋间,临床资料完整,接受随访且具备下述一项或多项特征:①CT显示Haller指数>3.25;②心电图、超声心动图检查提示不完全性右束支传导阻滞、二尖瓣脱垂等异常;③胸壁畸形进展合并明显症状;④外观畸形使患者难以忍受。排除标准:①漏斗胸复发;②合并鸡胸或其他胸廓畸形;③既往有胸廓及心脏手术史;④心肺功能差,不能耐受手术。
本研究共纳入接受Nuss手术治疗的13至18岁漏斗胸病例128例,其中双钢板组66例、单钢板组62例。双钢板组中,男63例(95.45%),女3例(4.55%);年龄13至18岁,年龄(15.26±1.55)岁;Haller指数3.84~7.74,Haller指数5.39±0.88;根据Park分型[5]:对称性漏斗胸41例(62.12%),非对称性漏斗胸25例(37.88%);存在活动后胸闷、气促症状21例(31.81%);存在心电图改变55例(83.33%);存在超声心动图改变59例(89.39%)。
单钢板组中,男58例(93.55%),女4例(6.45%);年龄13至18岁,年龄(14.90±1.34)岁;Haller指数3.73~7.51,Haller指数5.21±0.87;根据Park分型:对称性漏斗胸46例(74.19%),非对称性漏斗胸16例(25.81%);存在活动后胸闷、气促症状23例(37.10%);存在心电图改变48例(77.42%);存在超声心动图改变55例(88.71%)。
两组上述一般资料比较,差异均无统计学意义(P>0.05),具有可比性, 见表 1。
| 表 1 两组漏斗胸患者基线资料比较 Table 1 Comparison of baseline profiles between two groups of PE children |
|
|
① 患者麻醉成功后,取仰卧位,常规消毒、铺巾。②根据胸廓外形,测量并按照胸骨凹陷程度预弯钢板,使Nuss棒能够紧贴胸廓。根据患者胸壁凹陷情况将钢板置入合适肋间。③取相应肋间两侧腋中线纵切口,长3~4 cm,依次切开皮肤、皮下组织直至肋骨表面。向两侧游离皮瓣、肌瓣,显露上下两肋骨表面及肋间隙,潜行钝性游离至两侧肋骨最高点。自右侧置入5 mm戳卡,置入胸腔镜。在胸腔镜监视下,用电凝钩打开纵隔胸膜,自肋间隙置入跟随器,于肋骨最高点穿入胸腔,自电凝钩开口处经胸膜外入路小心沿肋骨和胸骨后向左侧潜行游离。游离至心包前时,将胸腔镜换至左侧,待镜头内找到跟随器后,继续向左游离,至对侧切口处穿出。于跟随器末端套入牵引管路,回拔跟随器,将牵引管路带出,套入钢板一端,小心牵引通过胸骨。同上法,经下一肋间置入第2根钢板。用翻转器将钢板沿腹侧翻转,将胸骨顶起。④见矫形满意后,将4枚固定片分别置入钢板两侧,用单股钢丝将固定片与钢板绕交叉点于肋骨表面固定,用双股钢丝将同侧固定片相邻片孔固定,使2根钢板成为一个矩形整体,与胸廓稳固贴合,见图 1。⑤观察胸腔有无出血及副损伤。缝合伤口前膨胀肺,尽可能排尽胸腔内积气。⑥依次缝合各层,弹力绷带加压包扎,无需留置胸腔引流或切口引流。
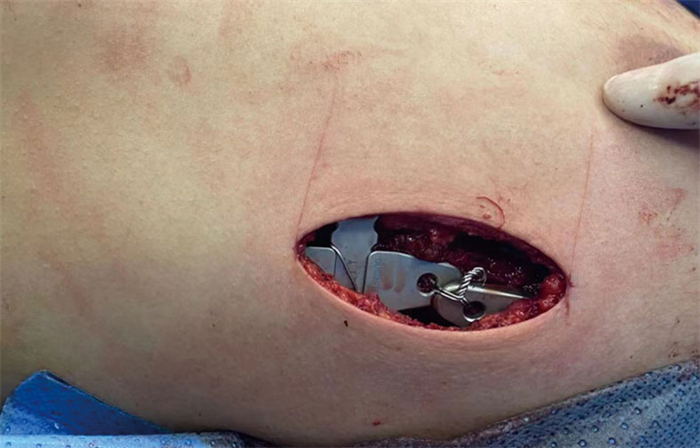
|
图 1 1例漏斗胸Nuss手术患者固定片外观 Fig.1 External appearance of fixation bar in a child of pectus excavatum after Nuss surgery |
于合适肋间置入单根Nuss棒,双侧放置固定片,其余步骤同双钢板组。
三、收集评价指标[6] (一) 围手术期评价包括手术时间、术中出血量、术后住院时间、术后疼痛时间、术后发热时间及并发症(气胸、胸腔积液、肺炎/胸膜炎、切口愈合不良、钢板移位、心包损伤、心脏大血管损伤等)发生率。术后发热时间是指术后腋下温度超过37.3℃的天数。
(二) 术后效果评价① 术后胸部X线片显示胸骨无凹陷;②胸廓外观平坦对称;③患者及家属均满意;④胸廓弹性和伸展性良好。符合上述4条为疗效优,3条为疗效良,2条为疗效中,0~1条为疗效差。
(三) 术后疼痛评价采用数字评定量表(numerical rating scale, NRS)进行术后疼痛时间的评定,无疼痛:0分,轻度疼痛:1~3分,中度疼痛:4~6分,重度疼痛:7~10分。NRS评分≥4分的天数为术后疼痛持续时间[7]。
四、统计学处理采用SPSS 27.0进行数据录入与统计分析。计量资料采用Shapiro-Wilk检验数据的正态性,服从正态分布的计量资料采用x±s表示,组间比较采用两独立样本t检验;不服从正态分布的计量资料采用M(Q1, Q3)表示,组间比较采用Mann-Whitney U检验。计数资料采用百分比表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
结果两组均顺利完成手术,无一例发生心脏、大血管严重并发症或死亡。
双钢板组手术时间(105.10±17.47)min;术中出血量(7.52±3.19)mL;术后住院时间(7.91±1.52)d;术后伤口疼痛时间(3.21±1.00)d;术后发热时间(1.41±1.25)d。发生并发症16例(24.24%),其中闭合性气胸4例(6.06%),肺炎/胸膜炎6例(9.09%),胸腔积液2例(3.03%),皮下气肿1例(1.52%),切口愈合不良3例(4.55%),无一例钢板移位发生。疗效评价优62例,良4例,无一例疗效为中或差,疗效优秀率为93.94%。
单钢板组62例,手术时间(87.42±15.83)min;术中出血量(7.05±3.17)mL;术后住院时间(8.31±1.46)d;术后伤口疼痛时间(4.97±1.40)d;术后发热时间(1.71±1.15)d;发生并发症16例(25.80%),其中闭合性气胸3例(4.84%),肺炎/胸膜炎4例(6.45%),胸腔积液2例(3.23%),皮下气肿1例(1.61%),切口愈合不良1例(1.61%),钢板移位5例(占8.06%,其中术中钢板滑脱撕裂肋间1例,术后随访钢板移位4例)。疗效评价为优51例,良10例,中1例,无一例疗效差,优秀率为82.23%。
两组对比显示,双钢板组手术时间延长,术后疼痛时间缩短,钢板移位发生率降低,术后疗效评价优秀率提高,差异均有统计学意义(P<0.05)。两组术中出血量、术后住院时间、发热时间及总体并发症发生率差异无统计学意义(P>0.05)。见表 2至表 4。典型病例照片见图 1至图 3。
| 表 2 两组漏斗胸患者围手术期资料比较 Table 2 Comparison of perioperative characteristics between two groups of PE children |
|
|
| 表 3 两组漏斗胸患者并发症对比[n(%)] Table 3 Comparison of Complications between two groups of PE children[n(%)] |
|
|
| 表 4 两组漏斗胸患者疗效评价对比[n(%)] Table 4 Comparison of therapeutic efficacy betweentwo groups of PE children[n(%)] |
|
|
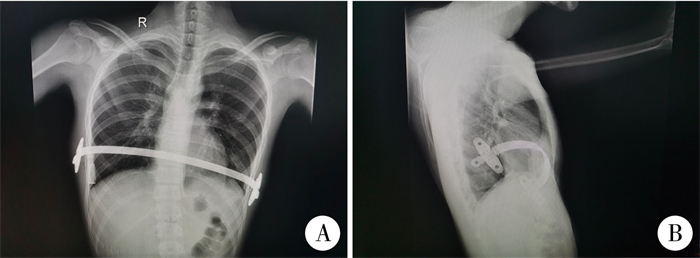
|
图 2 1例17岁男性漏斗胸患者Nuss手术后钢板移位正侧位X线片 Fig.2 Frontal and lateral radiographs of a 17-year-old boy of pectus excavatum with bar displacement after Nuss surgery 注 患者经单钢板Nuss手术后20余天出现钢板移位,经再次手术调整钢板位置,术中钢丝加固钢板与固定片,后随访恢复可,现已取出钢板。A:正位片;B:侧位片 |
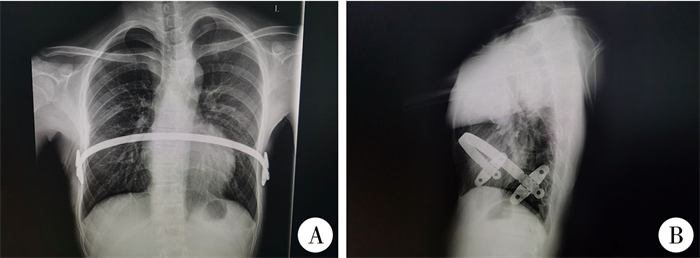
|
图 3 1例14岁男性漏斗胸患者Nuss手术后钢板移位正侧位X线片 Fig.3 Frontal and lateral radiographs of a 14-year-old boy of pectus excavatum with bar displacement after Nuss surgery 注 该例患者于单钢板Nuss手术后1年5个月余出现钢板旋转移位,经家属商议后决定提前取出钢板。A:正位片;B:侧位片 |
年龄是儿童漏斗胸矫正治疗的重要影响因素之一[8]。通常建议手术矫正年龄为3至12岁[9]。但在实际临床工作中,13至18岁漏斗胸患者并不少见。此类患者及家属往往对漏斗胸了解不足,认为只是单纯胸壁凹陷,不影响脏器功能,因而不予重视,甚至认为漏斗胸可能随着时间的推移而自愈,以致延误最佳手术时间,这提示我们漏斗胸相关医学知识的宣传教育尤为重要。
自1988年Nuss等报道漏斗胸微创手术后,Nuss手术以其创伤小、术后恢复快等优势得到广泛应用[10]。但对于13至18岁漏斗胸患者而言,单钢板Nuss手术存在一定的局限性:①单钢板矫形面积小,有时很难将大面积凹陷的胸廓全部顶起;②13至18岁患者骨骼趋于成人,胸廓硬度大,单钢板矫形时胸廓与钢板接触面积小,局部压力大,患者疼痛感强;③胸廓矫形的下沉应力长时间集中于单根钢板,容易导致钢板滑脱移位。
根据我们前期的临床实践,年龄大(13至18岁)、凹陷范围广(超过3个肋间)的漏斗胸患者,单钢板Nuss手术后钢板移位的发生率偏高,部分患者需再次行钢板固定手术。文献报道钢板移位是Nuss手术后常见且严重的并发症,直接影响手术矫形效果[11]。为改善上述情况,我们后续对此类患者采用双钢板Nuss手术。本回顾性研究结果显示,单钢板组62例中5例出现钢板移位,其中术中钢板滑脱撕裂肋间肌1例;随访发现钢板移位4例,1例为术后20余天钢板移位,予再次手术调整钢板位置,术中用钢丝加固钢板与固定片;1例为术后1年5个月余出现钢板移位,与家属商议后提前取出钢板;2例为轻度移位,嘱限制剧烈活动,未予特殊处理,见图 2、图 3。而双钢板组无一例发生钢板移位,两组差异有统计学意义(P<0.05)。分析原因得益于双钢板矫形时,胸廓的下沉应力分散,单根钢板受力减少,且双板桥状连接使两根钢板一体化,位置相对固定,钢板整体稳定性明显提高。
既往国内文献报道了多种新式矫形方法,如卞军、施伟栋[12]采用斜行放置单根钢板的方法,阳广贤等[13]采用双钢板矫形方法,曾骐等[14]提出两次多点固定、双弧形支架和双支撑架等改良方法。本研究所用方法的特点是:①取双侧腋中线纵切口,长3~4 cm,无需额外的切口;②手术全程在胸腔镜监视下完成,穿通器通过心包前时将胸腔镜转换至左侧;③先于凹陷最低点上1~2肋间置入钢板,缓解部分压力,再于凹陷最低点处插入另一钢板;④用4枚固定片分别置于钢板两侧,单股钢丝绕固定片与钢板捆绑,双股钢丝绕相邻片孔捆绑,双钢板形成桥状连接。
由于第2根钢板的置入,双钢板组手术时间增加,这是可以预料的。但两组术中出血量、术后住院时间、术后发热时间及总体并发症发生率均无明显差异。腋中线纵切口满足了双钢板置入所需操作空间,因此第2根钢板置入无需新切口。双钢板均经电钩打开的胸膜外隧道插入,手术操作难度与单钢板手术相差不大,可行性强。在置入钢板时,我们选择先置入上板后置入下板,其原因在于:13至18岁儿童胸骨僵硬,直接于凹陷最低点插入钢板时胸廓下沉应力大,翻转钢板更费力;先于凹陷最低点上1~2肋间置入钢板,可缓解部分压力,再置入下板时更加轻松;且放置上板后,凹陷最低处也随之上抬,心包前胸腔间隙增大,置入下板时更加安全。
双钢板组术后疼痛时间较单钢板组缩短,这得益于双钢板增加了胸廓与钢板的接触面积,胸骨及肋骨局部压力减轻,从而使患者疼痛感减轻[15]。疼痛是Nuss手术后常见情况,过度的疼痛会限制患者呼吸运动,增加患者痛苦,容易导致肺炎、胸膜炎等呼吸系统感染[16]。双钢板法可缓解患者术后疼痛,这对于患者术后主观体验和恢复极有意义。对比术后疗效,双钢板组优秀率较单钢板组增加,双钢板矫形范围大,可将13至18岁儿童凹陷的胸廓全部顶起,患者及家属满意度更高。对比其他一般并发症,两组均为散发,闭合性气胸、皮下气肿及胸腔积液均为少量,可自行吸收,无需特殊处理[17];肺炎、胸膜炎给予抗生素及对症治疗;切口愈合不良给予换药及抗炎处理,患者均康复,出院时均无特殊不适。
综上所述,胸腔镜下双钢板Nuss手术治疗13至18岁漏斗胸患者安全有效,相较于单钢板手术,缩短了术后疼痛时间,减少了钢板移位的发生,术后疗效更优,值得临床推广。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 丁奕名、牛泽永负责文献检索,牟亚汝负责论文设计,周玉负责数据收集,宋国鑫负责研究结果分析与讨论,辛鹏鸽负责论文撰写;李爱武、王健负责全文知识性内容的审读与修正
| [1] |
Torre M, Guerriero V, Wong MCY, et al. Complications and tren-ds in minimally invasive repair of pectus excavatum: a large volume, single institution experience[J]. J Pediatr Surg, 2021, 56(10): 1846-1851. DOI:10.1016/j.jpedsurg.2020.11.027 |
| [2] |
Haecker FM, Hebra A, Ferro MM. Pectus bar removal-why, when, where and how[J]. J Pediatr Surg, 2021, 56(3): 540-544. DOI:10.1016/j.jpedsurg.2020.11.001 |
| [3] |
Kim DH, Hwang JJ, Lee MK, et al. Analysis of the Nuss procedure for pectus excavatum in different age groups[J]. Ann Thorac Surg, 2005, 80(3): 1073-1077. DOI:10.1016/j.athoracsur.2005.03.070 |
| [4] |
Yu SP, Lai PS, Pan CT, et al. Comparison of several alternatives for the management of severe pectus excavatum in the Nuss procedure[J]. Asian J Surg, 2021, 44(5): 738-741. DOI:10.1016/j.asjsur.2020.12.039 |
| [5] |
Liu SM, Wang L, Zhang HK, et al. Modified Nuss procedure with a novel steel bar in patients with pectus excavatum post-congenital heart surgery[J]. Interact Cardiovasc Thorac Surg, 2022, 34(3): 424-430. DOI:10.1093/icvts/ivab284 |
| [6] |
Han JC, Mou YR, Wang DM, et al. Modified bar bending method of thoracoscopic Nuss procedure on pectus excavatum: a retrospective single-center study[J]. BMC Pediatr, 2023, 23(1): 109. DOI:10.1186/s12887-023-03909-2 |
| [7] |
万丽, 赵晴, 陈军, 等. 疼痛评估量表应用的中国专家共识(2020版)[J]. 中华疼痛学杂志, 2020, 16(3): 177-187. Wan L, Zhao Q, Chen J, et al. Expert consensus on the application of pain evaluation questionnaires in China (2020)[J]. Chin J Painol, 2020, 16(3): 177-187. DOI:10.3760/cma.j.cn101379-20190915-00075 |
| [8] |
Kloth K, Klohs S, Bhullar J, et al. The epidemiology behind pectus excavatum: clinical study and review of the literature[J]. Eur J Pediatr Surg, 2022, 32(4): 316-320. DOI:10.1055/s-0041-1729898 |
| [9] |
中华医学会小儿外科学分会心胸外科学组, 广东省医师协会胸外科分会. 漏斗胸外科治疗中国专家共识[J]. 中华小儿外科杂志, 2020, 41(1): 7-12. Team of Cardiothoracic Surgery, Branch of Pediatric Surgery, Chinese Medical Association, Branch of Thoracic Surgery, Guangdong Provincial Physician Association. National consensus on surgery for pectus excavatum in china[J]. Chin J Pediatr Surg, 2020, 41(1): 7-12. DOI:10.3760/cma.j.issn.0253-3006.2020.01.002 |
| [10] |
Yoo G, Jeong JY. Nuss procedure for combined pectus excavatum and carinatum in a patient with a history of congenital esophageal atresia repair surgery[J]. J Cardiothorac Surg, 2022, 17(1): 4. DOI:10.1186/s13019-022-01759-0 |
| [11] |
严冬, 曾骐, 陈诚豪, 等. 桥式连接技术在漏斗胸手术中的应用[J]. 临床小儿外科杂志, 2023, 22(8): 747-750. Yan D, Zeng Q, Chen CH, et al. Application of bridge technique for pectus excavatum bar fixation during Nuss procedure[J]. J Clin Ped Sur, 2023, 22(8): 747-750. DOI:10.3760/cma.j.cn101785-202303003-009 |
| [12] |
卞军, 施伟栋. NUSS术中斜行放置钢板矫治大龄儿童漏斗胸23例[J]. 中华小儿外科杂志, 2020, 41(9): 784-787. Bian J, Shi WD. Feasibility of Nuss procedure for correcting pectus excavatum by oblique placement in elder children: a report of 23 cases[J]. Chin J Pediatr Surg, 2020, 41(9): 784-787. DOI:10.3760/cma.j.cn421158-20191015-00591 |
| [13] |
阳广贤, 易立文, 王敬华, 等. 双钢板NUSS手术矫治大龄儿童极重度漏斗胸[J]. 临床小儿外科杂志, 2017, 16(3): 242-246. Yang GX, Yi LW, Wang JH, et al. Nuss procedure for correcting extremely severe pectus excavatum by double braces in elder children[J]. J Clin Ped Sur, 2017, 16(3): 242-246. DOI:10.3969/j.issn.1671-6353.2017.03.010 |
| [14] |
曾骐, 段贤伦, 张娜, 等. 大年龄组漏斗胸的微创Nuss手术[J]. 中华胸心血管外科杂志, 2007, 23(3): 193-195. Zeng Q, Duan XL, Zhang N, et al. Nuss procedure for the correction of pectus excavatumin elder group[J]. Chin J Thorac Cardiovasc Surg, 2007, 23(3): 193-195. DOI:10.3760/cma.j.issn.1001-4497.2007.03.019 |
| [15] |
Nagaso T, Miyamoto J, Kokaji K, et al. Double-bar application decreases postoperative pain after the Nuss procedure[J]. J Thorac Cardiovasc Surg, 2010, 140(1): 39-44.E2. DOI:10.1016/j.jtcvs.2009.12.027 |
| [16] |
Nissen AP, Kilbourne MJ, Jeschke R, et al. Delayed presentation of cardiac perforation after modified Ravitch pectus excavatum repair[J]. Ann ThoracSurg, 2020, 109(1). DOI:10.1016/j.athoracsur.2019.04.103 |
| [17] |
Jawitz OK, Raman V, Thibault D, et al. Complications after Ravitch versus Nuss repair of pectus excavatum: a Society of Thoracic Surgeons (STS) General Thoracic Surgery Database analysis[J]. Surgery, 2021, 169(6): 1493-1499. DOI:10.1016/j.surg.2020.12.023 |
 2025, Vol. 24
2025, Vol. 24


