腹腔镜阑尾切除术(laparoscopic appendicectomy, LA)中Trocar置入导致膀胱损伤是一种罕见并发症,文献报道其发生率约0.36%[1]。与成人相比,儿童腹腔空间小,膀胱所占比例大,因此操作中出现膀胱损伤的概率更高。本文报道福建省儿童医院普外科2例儿童LA术中Trocar置入致膀胱损伤的诊治经验,结合文献复习,总结LA术中Trocar所致膀胱损伤的临床特点、诊治方法及预后情况,以提高外科医师对该损伤的重视程度。
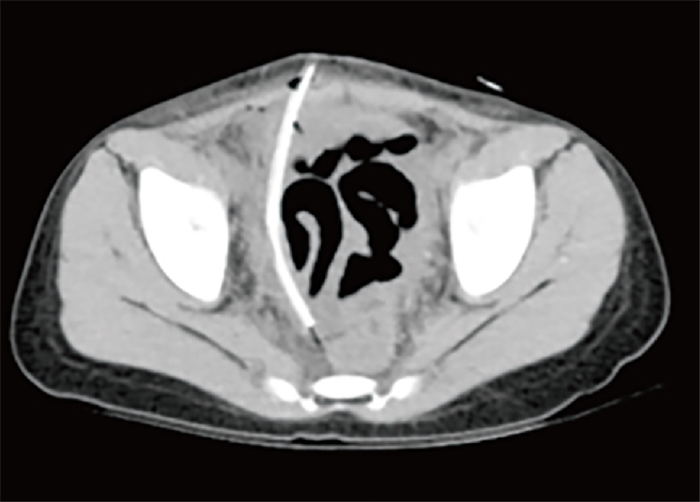
病例1:患儿女,5岁2个月,因“腹痛5天”于2022年4月28日入院。专科查体:腹部稍饱满,未见胃肠型及蠕动波,腹肌紧张,右下腹麦氏点压痛明显,无反跳痛,全腹未扪及肿物及包块,肠鸣音3次/分。白细胞(white blood cell, WBC) 11.93×109/L,C反应蛋白(C-reactive protein, CRP)136.71 mg/L,阑尾区彩超(ultrasound, US)及腹部计算机断层扫描(computed tomography, CT)均提示急性阑尾炎,遂完善术前检查,急诊行LA,手术顺利。术中诊断:急性化脓性阑尾炎伴阑尾周围炎,术后经耻骨上Trocar切口留置盆腔引流管,拔除尿管,术后安返病房。术后盆腔引流液为90 mL淡红色液体,术后第1日晨查房,更换引流袋后2 h,引出淡黄色清亮液体35 mL,疑似尿液,测盆腔引流液肌酐值为2 123 μmol/L,泌尿系统US及CT检查均提示盆腔引流管贯穿膀胱后进入腹腔内(图 1),输尿管无异常,诊断为医源性膀胱损伤。请泌尿外科会诊,建议拔除盆腔引流管,抗感染治疗的同时留置导尿管2周。2周后行膀胱造影未见膀胱异常,拔除尿管。随访至术后1年,患儿无泌尿系统不适症状。
|
图 1 Trocar所致膀胱损伤患者(病例1)术后腹部CT平扫显示高密度管状物(腹腔引流管)贯穿膀胱 Fig.1 Postoperative abdominal CT scan revealed a high-density tube (abdominal drainage tube) throughout bladder in Case 1 |
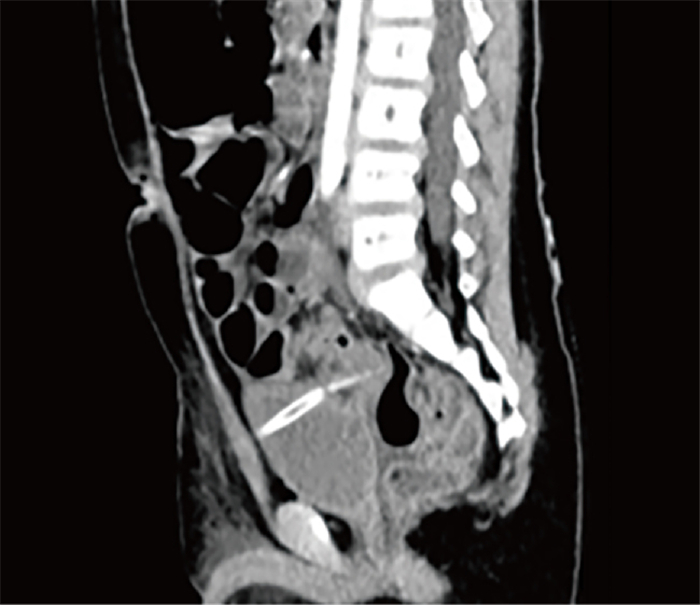
病例2:患儿男,6岁,因“腹痛2天,呕吐1天”于2023年4月22日入院。专科查体:腹部平坦,腹肌紧张,脐周偏右压痛、反跳痛明显,全腹未扪及肿物及包块,肠鸣音2次/分。实验室检查提示WBC 15.15×109/L,中性粒细胞百分比91.80%,CRP 20.50 mg/L,阑尾区US提示:化脓性阑尾炎伴穿孔可能,初步诊断为急性阑尾炎,于2023年4月21日在全身麻醉下行LA,手术顺利,术中诊断为“急性化脓性阑尾炎伴穿孔及局限性腹膜炎”,术后予拔除尿管,尿液稍浑浊,尿袋无气体,经耻骨上Trocar切口留置盆腔引流管,术后患儿安返病房。术后4 h患儿腹腔引流液为350 mL,未解小便,考虑术中冲洗液体残余,患儿末梢循环可。术后第1天查房,患儿仍未解小便,诉尿频、尿急,盆腔引流液量为600 mL,耻骨上方膀胱处无隆起,怀疑术中膀胱损伤可能。遂行盆腔引流液肌酐测定,检验结果为2 684 μmol/L,进一步行CT检查提示盆腔引流管穿透膀胱(图 2),双侧输尿管显影好,未见明显梗阻征象。根据患儿临床表现及辅助检查,医源性膀胱损伤诊断明确,遂予留置尿管,拔除盆腔引流管,继续予舒普深联合甲硝唑抗感染治疗。2周后行膀胱造影未见明显异常,拔除尿管出院。随访至今无泌尿系异常症状。
|
图 2 Trocar所致膀胱损伤患者(病例2)术后腹部CT平扫失状位显示高密度管状影贯穿膀胱 Fig.2 Postoperative abdominal CT scan revealed a high-density tubular shadow penetrating through bladder in Case 2 |
查阅国内外文献,截至2023年5月,在检索到的4篇文献中,共有8例患者在腹腔镜阑尾切除术中出现膀胱损伤,其中儿童2例(表 1)。最常见的术后首发症状为尿量异常,包括少尿、无尿(4例,50%),其次为盆腔引流量异常增多(3例,37.5%)、腹痛(3例,37.5%)及肉眼血尿(2例,25%),其他症状包括呕吐、腹胀、排尿困难、发热等。见表 1。
| 表 1 本单位2例及文献报道的8例LA中Trocar所致膀胱损伤的患者一般资料 Table 1 General profiles of 2 patients at our unit with Trocar-induced bladder injury during LA surgery and another 8 patients reported in the literature |
|
|
讨论 LA因美观、创伤小、恢复快已成为急性阑尾炎的首选治疗方法[4-6]。腹腔镜手术Trocar置入过程中最常见损伤的部位为肠管,其次为血管,膀胱损伤较罕见[7-8]。成人腹腔镜阑尾切除术中出现膀胱损伤的概率为0.3%~0.5%,儿童因体型小,操作空间受限,因此损伤风险更高,主要发生于Trocar置入过程中。医源性膀胱损伤发生率低,但增加了再次手术的风险并延长住院时间,术中容易被忽视(尤其是年轻医师),因此需受到足够重视[9]。
膀胱损伤分为腹膜外型和腹膜内型,腹膜内型主要由膀胱内压力骤增或腹腔镜下操作热损伤引起,一般可于术中发现并进行修补[10]。腹腔镜手术中Trocar置入导致的医源性膀胱损伤往往贯穿膀胱壁,属于腹膜内型合并腹膜外型。本研究中(包括文献复习中的病例)明确为贯穿损伤的有5例(2例术中发现,3例术后CT提示引流管贯穿膀胱),其他病例未经耻骨上放置引流管,损伤后膀胱收缩,检查仅发现膀胱造影剂外漏、膀胱壁裂口或耻骨上膀胱外血肿。腹膜外型损伤术中发现困难,通常在术后1~3 d才被发现。本研究中仅2例膀胱损伤在术中发现,大部分为术后1~4 d发现。引流液肌酐值检测、CT及膀胱造影在诊断术后膀胱损伤中具有重要作用[11]。
术中出现的医源性膀胱损伤若能及时被发现并处理,可减少术后诸多棘手问题,如腹膜炎、肠梗阻、大量腹腔积液、脓毒症、伤口漏尿、少尿或血清肌酐升高等[12-13]。因此,术中直视下置入Trocar,仔细辨认膀胱界限,手术结束时检查是否存在膀胱损伤至关重要。Cordon等[14]对24年内收治的127例膀胱损伤病例进行分析发现,与开腹手术相比,腹腔镜手术中更难以发现膀胱损伤,导致诊断延迟。LA术中检查是否存在副损伤时,由于处于气腹状态,此时Trocar将膀胱破口封堵住,因此难以判断是否存在膀胱损伤。本中心2例膀胱损伤病例术中均未发现耻骨上穿刺口持续渗血或明显肉眼血尿,但在Trocar置入过程中异常困难,阻力明显增加,且穿刺口位置过低,对术中操作造成了一定困难,此时需警惕存在医源性膀胱损伤可能。部分儿童复杂性阑尾炎,术后必要时需放置盆腔引流管,术者经耻骨上Trocar切口放置引流管可能导致膀胱损伤的辨别变得困难[2]。若术中怀疑膀胱损伤,可通过膀胱注水试验、向膀胱内注入亚甲蓝或借助膀胱镜检查来协助诊断。Grzybowski等[15]发现可通过观察术中尿袋充盈气体与否来判断是否存在膀胱损伤,但在本院及相关文献报道的患者中并未观察到类似临床现象。
医源性膀胱损伤的治疗方法分为保守治疗及手术治疗。手术治疗包括开腹修补及腹腔镜下修补,本研究中大部分患儿采用手术治疗,术后留置尿管及抗感染。保守治疗采用留置尿管及抗感染治疗,本中心2例患儿及Hotonu等[3]所报道患儿采用保守治疗,留置尿管时间分别为2周和1周,3例均完全治愈。保守治疗仅适合孤立性膀胱损伤、损伤程度轻且未出现急腹症的情况。若出现腹膜炎、肠梗阻、合并其他脏器损伤、膀胱破口较大、通过持续导尿膀胱破口难以愈合等,则需要手术干预。手术治疗虽增加二次创伤,但术后留置尿管时间较短,恢复较快。对于治疗方式的选择,手术医师可根据膀胱损伤的严重性或邀请泌尿外科医师会诊选择合适的治疗方法。
患儿自身的解剖异常可导致损伤概率增加[16]。脐尿管解剖变异、膀胱憩室均会使膀胱的边界高于正常位置,而急诊手术前检查难以发现,术中容易导致Trocar穿刺损伤[17-18]。置入耻骨联合上Trocar时可在腹腔镜直视下辨认膀胱解剖及边界,但出现膀胱损伤患者的阑尾炎类型往往比较严重,多为复杂性阑尾炎,腹腔内炎症重,腹膜水肿增厚,增加腔镜下辨认的难度[2-3]。有研究报道,术前存在脐部粘连或有既往手术史是Trocar置入过程中出现内脏损伤的危险因素,但本研究中10例患者均无既往手术史[7-8]。Nason等[1]认为术前留置尿管可预防Trocar置入过程中导致的膀胱损伤,Levy等[4]报道6例腔镜下膀胱损伤患者,术前均留置尿管排空膀胱,本研究10例患者中,6例术前留置尿管,4例术前嘱患者自行排空膀胱,但仍出现膀胱损伤,因此通过术前留置尿管来完全避免膀胱损伤的作用仍有待商榷。术前留置尿管,膀胱空虚后紧贴腹壁,不易判断膀胱界限,导尿管球囊外拉至尿道内口,也无法当作确切的参照物,因此术前导尿有助于降低膀胱损伤风险,但并不能避免膀胱损伤。当然,手术医师经验不足、解剖不熟悉、手术匆忙、动作粗暴也是导致医源性膀胱损伤的一大原因。笔者认为耻骨上Trocar放置的位置不能低于腹横纹,最好不低于脐部与耻骨联合的中点,置入时需偏向脐尿管韧带外侧。对于手术技术娴熟医师,可采用单部位或杂交手术方式,取消耻骨上方的操作孔[19-20]。
综上,儿童LA术中Trocar置入导致膀胱损伤较罕见,需引起手术医师重视。术前留置尿管,术中直视下辨认膀胱界限,Trocar置入的位置高于脐部与耻骨联合的中点,可能有助于降低LA术中膀胱损伤风险。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 文献检索为林志雄、何渊彬,论文调查设计为刘明坤、方一凡,数据收集与分析为林志雄、何渊彬、吴典明,论文结果撰写为林志雄,论文讨论分析为林志雄、吴典明
| [1] |
Nason GJ, Baig SN, Burke MJ, et al. On-table urethral catheterisation during laparoscopic appendicectomy: Is it necessary?[J]. Can Urol Assoc J, 2015, 9(1/2): 55-58. DOI:10.5489/cuaj.2341 |
| [2] |
Lim CL, Neo SH, Lee LS, et al. Iatrogenic bladder injury from port insertion during laparoscopic appendicectomy[J]. BMJ Case Rep, 2021, 14(1): e239361. DOI:10.1136/bcr-2020-239361 |
| [3] |
Hotonu SA, Gopal M. Bladder injury in a child during laparoscopic surgery[J]. J Surg Case Rep, 2019, 2019(2): rjz043. DOI:10.1093/jscr/rjz043 |
| [4] |
Levy BF, De Guara J, Willson PD, et al. Bladder injuries in emergency/expedited laparoscopic surgery in the absence of previous surgery: a case series[J]. Ann R Coll Surg Engl, 2012, 94(3): e118-e120. DOI:10.1308/003588412X13171221502149 |
| [5] |
Di Saverio S, Podda M, De Simone B, et al. Diagnosis and treatment of acute appendicitis: 2020 update of the WSES Jerusalem guidelines[J]. World J Emerg Surg, 2020, 15(1): 27. DOI:10.1186/s13017-020-00306-3 |
| [6] |
Dotlacil V, Frybova B, Polívka N, et al. Current management of pediatric appendicitis: a Central European survey[J]. Adv Clin Exp Med, 2020, 29(6): 745-750. DOI:10.17219/acem/122176 |
| [7] |
Monnet E. Laparoscopic entry techniques: What is the controversy?[J]. Vet Surg, 2019, 48(S1): O6-O14. DOI:10.1111/vsu.13220 |
| [8] |
Maskal S, Ellis R, Prabhu A, et al. Injuries incurred from minimally invasive access for abdominal surgery[J]. Surg Endosc, 2023, 37(7): 5368-5373. DOI:10.1007/s00464-023-10031-y |
| [9] |
Cohen AJ, Packiam VT, Nottingham CU, et al. Iatrogenic bladder injury: national analysis of 30-day outcomes[J]. Urology, 2016, 97: 250-256. DOI:10.1016/j.urology.2016.05.002 |
| [10] |
Morey AF, Broghammer JA, Hollowell CMP, et al. Urotrauma guideline 2020:AUA guideline[J]. J Urol, 2021, 205(1): 30-35. DOI:10.1097/JU.0000000000001408 |
| [11] |
Quagliano PV, Delair SM, Malhotra AK. Diagnosis of blunt bladder injury: a prospective comparative study of computed tomography cystography and conventional retrograde cystography[J]. J Trauma, 2006, 61(2): 410-422. DOI:10.1097/01.ta.0000229940.36556.bf |
| [12] |
Ho CCK, Mahendran HA, Singam P, et al. Iatrogenic bladder injury: a single institution's ten year experience in treatment and outcome 1999-2009, Kuala Lumpur, Malaysia[J]. Colomb Med, 2011, 42(2): 215-218. DOI:10.25100/cm.v42i2.773 |
| [13] |
Zelivianskaia AS, Bradley SE, Morozov VV. Best practices for repair of iatrogenic bladder injury[J]. AJOG Glob Rep, 2022, 2(3): 100062. DOI:10.1016/j.xagr.2022.100062 |
| [14] |
Cordon BH, Fracchia JA, Armenakas NA. Iatrogenic nonendoscopic bladder injuries over 24 years: 127 cases at a single institution[J]. Urology, 2014, 84(1): 222-226. DOI:10.1016/j.urology.2014.03.028 |
| [15] |
Grzybowski JS, Simon ER, Borden SB, et al. Iatrogenic bladder perforation during laparoscopy: revisiting the "catheter bag" sign: a case report[J]. A A Pract, 2019, 13(11): 423-425. DOI:10.1213/XAA.0000000000001097 |
| [16] |
Duess JW, Schaller MC, Lacher M, et al. Accidental bladder injury during elective inguinal hernia repair: a preventable complication with high morbidity[J]. Pediatr Surg Int, 2020, 36(2): 235-239. DOI:10.1007/s00383-019-04554-6 |
| [17] |
Alobaysi S, Alsairi S, Aljasser A, et al. Iatrogenic injury to a vesicourachal diverticulum during laparoscopic appendectomy successfully managed conservatively[J]. J Surg Case Rep, 2019, 2019(10): rjz293. DOI:10.1093/jscr/rjz293 |
| [18] |
Kumar K, Mehanna D. Injury to urachal diverticulum due to laparoscopy port: a case report, literature review and recommendations[J]. J Med Cases, 2015, 6(1): 1-5. DOI:10.14740/jmc2000w |
| [19] |
马普能, 白强, 李亚东, 等. 脐部两孔法腹腔镜手术治疗非复杂性阑尾炎的临床研究[J]. 临床小儿外科杂志, 2021, 20(9): 857-860. Ma PN, Bai Q, Li YD, et al. Clinical application of two-hole umbilical laparoscopy for non-complex appendicitis[J]. J Clin Ped Sur, 2021, 20(9): 857-860. DOI:10.12260/lcxewkzz.2021.09.011 |
| [20] |
谢宏, 欧阳少勇, 邓治亮, 等. 针式抓钳辅助单孔腹腔镜阑尾切除术的临床应用[J]. 腹腔镜外科杂志, 2023, 28(2): 144-147. Xie H, Ouyang SY, Deng ZL, et al. Clinical application of needle-grasping forceps assisted single-port laparoscopic appendectomy[J]. J Laparosc Surg, 2023, 28(2): 144-147. DOI:10.13499/j.cnki.fqjwkzz.2023.02.144 |
 2025, Vol. 24
2025, Vol. 24


