2. 青岛大学附属山东省妇幼保健院麻醉科, 济南 250014
2. Department of Anesthesiology, Affiliated Shandong Provincial Maternal & Children's Healthcare Hospital, Qingdao University, Ji'nan 250014, China
气管切开是小儿上呼吸道梗阻时重要的治疗手段,临床上气管切开发生率达54% ~69%[1-4]。气管切开可以快速且最大程度地解除上气道梗阻,缓解呼吸困难,挽救患儿生命。目前常用的两种方式为开放性气管切开术和经皮扩张气管切开术(percutaneous dilatational tracheostomy, PDT)。PDT具有操作简便、创伤小、可在床边完成等优势,目前在成人重症监护室被广泛应用[5]。小儿由于颈部空间有限、气管较细、解剖定位点不清晰等原因,常规开展PDT难度较大,常需在超声和纤维支气管镜(以下简称纤支镜)辅助下完成[6-7]。小儿纤支镜检查容易引起呛咳、气道痉挛、呼吸抑制、低氧血症等不良反应,且患儿配合程度较差,单纯局部麻醉很难完成手术[8]。喉罩全身麻醉能较好地解决上述问题,为小儿提供可靠的通气保障、便利的操作空间和安全的手术环境。本研究回顾性分析山东大学附属儿童医院于2019年6月至2023年9月期间采取喉罩全身麻醉行纤支镜引导小儿经皮扩张气管切开术的效果,探讨该项技术在临床应用的可行性。
资料与方法 一、一般资料本研究为回顾性研究,已通过山东大学附属儿童医院伦理委员会审核批准(SDFE-IRB/P-2023044)。在山东大学附属儿童医院电子病历系统和手术麻醉系统中检索2019年6月至2023年9月行PDT的患儿临床资料,按照纳排标准共40例患儿纳入研究,其中男24例、女16例,年龄1天至6岁,体重1.85~19.5 kg。纳入标准:①手术类型为纤支镜引导经皮扩张气管切开术;②麻醉方式为喉罩全身麻醉。排除标准:①美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅳ级及以上的危重患儿;②喉罩通气失败改气管插管通气;③血流动力学不稳定;④严重缺氧:PaO2/FiO2 < 100 mmHg,呼气末正压>10 cmH2O(1 cmH2O=0.098 kPa);⑤病历资料不完整。
二、麻醉方法患儿术前均行颈胸部CT、颈部超声、心电图、血常规和出凝血时间等检查,按外科手术标准禁饮食,术前在鼻导管吸氧、无创呼吸机辅助或气管插管呼吸机辅助呼吸下均能维持正常氧合,无缺氧情况。除气管插管呼吸机辅助呼吸患儿术前处于咪达唑仑镇静状态以外,其余患儿均不使用镇静镇痛药物。进入手术室后予面罩吸氧或麻醉机支持呼吸,连接监护仪监测心率(heart rate, HR)、血氧饱和度(saturation of peripheral oxygen, SpO2)及平均动脉压(mean arterial pressure,MAP)。
麻醉诱导:①术前已行气管插管患儿,行快速诱导(包括静脉注射丙泊酚2 mg/kg、舒芬太尼0.2 μg/kg和顺式阿曲库铵0.2 mg/kg),麻醉机控制呼吸,患儿入睡后拔出气管插管更换为喉罩(一代单腔喉罩);②术前鼻导管吸氧或无创呼吸机辅助呼吸患儿,诱导前需在局部表面麻醉(利多卡因局部喷洒)或浅镇静(缓慢静脉注射咪达唑仑0.1~0.2 mg/kg)保留自主呼吸下进行纤支镜检查,评估上气道通畅程度,外径2.8 mm纤支镜顺利通过者使用肌松药实施快速诱导;反之,需保留自主呼吸在浅镇静复合局部麻醉下进行气管切开术。喉罩置入后需经纤支镜(外径2.8 mm)观察并调整罩囊使声门结构显露清晰,通气正常后粘贴固定。经三通道呼吸管路与麻醉回路连接实施正压通气,呼吸参数设置:压力控制呼吸,吸气峰压12~20 cmH2O,呼吸频率24~35次/分,吸呼比1 ∶ 1.5,吸入氧浓度40% ~60%。全凭静脉麻醉维持麻醉深度(瑞芬太尼0.3~0.5 μg·kg-1·min-1和丙泊酚8~10 mg·kg-1·h-1),根据患儿生命体征调节麻醉药的用量。诱导完成后经喉罩插入纤支镜至喉部和气管内,分别喷洒2%利多卡因1~2 mL,也可应用1 ∶ 10 000肾上腺素1~2 mL,以收缩黏膜血管,减轻黏膜肿胀和出血[9]。术中严密监测患儿生命体征,若出现SpO2下降至90%以下,需暂停手术并退出纤支镜,手控正压通气,待SpO2恢复至95%以上方可继续手术。置入气管切开套管成功后,将麻醉回路接气管切开套管继续控制呼吸,术毕转入呼吸重症监护室继续呼吸机支持治疗。
三、手术方法全身麻醉下置入喉罩后,患儿取仰卧位,肩颈部垫高,充分暴露颈前手术区域。超声定位拟穿刺点,选择合适穿刺入路并标记穿刺点(图 1A)。常规消毒铺巾,纤支镜经喉罩进入气管内实时监视,于穿刺点水平取0.5~1 cm横切口,使用20 mL注射器针头进行穿刺,在纤支镜监视下确保穿刺针进入第二、三气管软骨环水平(图 1B),穿刺成功后将引导钢丝置入气管内(图 1C),退出穿刺针,沿导丝置入扩张器扩张皮下组织及气管壁(图 1D),退出扩张器后使用血管钳沿导丝逐层扩张皮下、肌肉层及气管前壁(图 1E),沿导丝置入合适型号的气管切开套管(图 1F),操作过程中动作轻柔,切记暴力置管,避免将套管置入气管前壁与肌肉之间的夹层,置入套管后用纤支镜进行定位,确保气管切开套管进入气管内,最后用绑带固定,接麻醉机呼吸回路控制通气。

|
图 1 纤支镜引导下小儿经皮扩张气管切开术操作过程 Fig.1 Procedure of percutaneous dilatational tracheostomy guided by fiber bronchoscope 注 A:超声定位标记穿刺点;B:穿刺针进入气管;C:引导导丝进入气管;D:扩张器进入气管;E:血管钳进入气管;F:气管切开套管进入气管 |
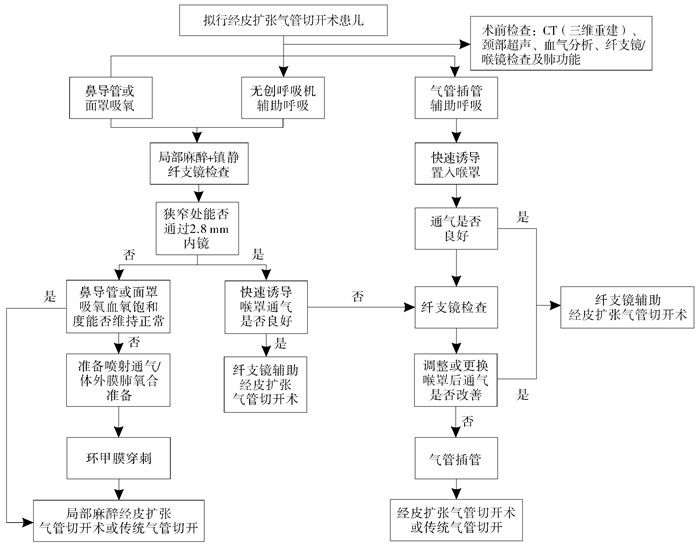
喉罩全身麻醉在纤支镜引导小儿经皮扩张气管切开术中的气道管理流程见图 2。
|
图 2 纤支镜引导小儿经皮气管切开术的气道管理流程 Fig.2 Algorithm for airway management of percutaneous dilatational tracheostomy guided by fiber bronchoscope in children |
① 需长期机械通气支持治疗;②先天或后天性神经系统疾病;③先天性或获得性声门、声门下或气管狭窄;④急性上呼吸道感染(会厌炎、气管炎和白喉等);⑤存在无法安全插管或拔管的情况;⑥手术或创伤后需要。本研究40例患儿中,双侧声带麻痹13例,先天性/获得性上呼吸道畸形12例(包括声门下狭窄、喉璞、后鼻孔闭锁、喉裂、气管软化和喉狭窄),外科手术后撤机困难7例(包括食管闭锁、车祸伤和气管狭窄成形术后),上呼吸道占位性疾病6例(包括血管瘤、脉管畸形和梨状窝瘘),神经肌肉疾病2例(包括线粒体病和脊髓性肌萎缩症)。
六、观察指标① 患儿一般资料、麻醉时间、手术时间及不良事件。②入室后麻醉前(T0)、喉罩置入后即刻(T1)、气管镜通过声门时(T2)、气管切开后即刻(T3)及手术结束时(T4)的HR、SpO2及MAP。③喉罩置入后即刻(T1)、气管镜通过声门时(T2)、气管切开后即刻(T3)、手术结束时(T4)的终末呼气二氧化碳分压(end-tidal partial pressure of CO2, PETCO2)、潮气量及吸气峰压。④麻醉时间:麻醉诱导开始至手术结束后停止麻醉药物泵入的时间区间。⑤手术时间:切皮开始至成功置入气管切开套管的时间区间。⑥不良事件:麻醉诱导开始至手术结束后24 h内发生的不良反应,包括但不限于血压异常、心率异常、低氧血症、气道痉挛、苏醒期烦躁、胃肠胀气及反流误吸等。
七、统计学处理采用SPSS 27.0进行数据分析,符合正态分布的计量资料采用x±s表示,组内比较采用重复测量方差分析;不符合正态分布的计量资料采用中位数和四分位数间距M(Q1,Q3)表示;计数资料以频数、构成比表示。P<0.05表示差异有统计学意义。
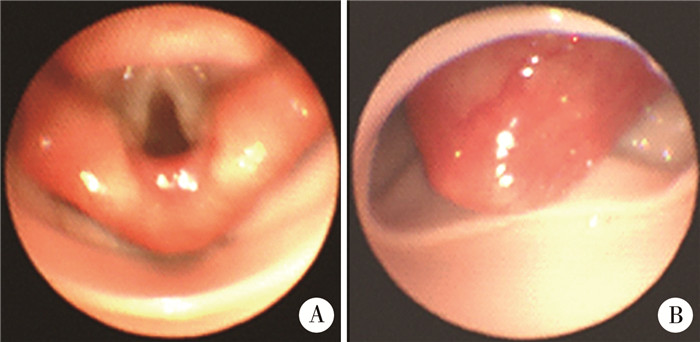
结果 一、一般情况本研究共纳入40例患儿,手术均顺利完成,一般资料、手术时间及麻醉时间见表 1。其中36例术前已进行气管插管呼吸支持,全身麻醉诱导后拔除气管插管更换合适型号的喉罩,喉罩置入后行纤支镜检查定位,确保喉罩对位良好,声门显露良好(图 3A示),若声门显露不佳(图 3B示)则更换较大型号喉罩。患儿均在喉罩通气下完成手术,通气模式均为压力控制呼吸,吸气峰压12~20 cmH2O,未出现喉罩通气失败紧急更换气管插管的情况。术中常规输液,监测生命体征,按需检测动脉血气、电解质等。
| 表 1 40例纤支镜引导经皮扩张气管切开术患儿一般资料、手术时间及麻醉时间 Table 1 General profiles, operative duration and anesthesia duration of 40 children undergoing percutaneous dilational tracheostomy guided by fiber bronchoscope |
|
|
|
图 3 气管切开术中喉罩置入位置 Fig.3 Placement location of laryngeal mask 注 A:声门显露良好;B:声门显露不佳 |
与T0时间点比较,T1~T4时间点HR明显降低,T2时间点SpO2明显降低,T1时间点MAP明显降低,T4时间点MAP明显升高,差异均有统计学意义(P<0.05),见表 2。
| 表 2 40例纤支镜引导经皮扩张气管切开术患儿生命体征比较(x±s) Table 2 Comparison of vital signs of 40 children undergoing percutaneous dilational tracheostomyguided by fiber bronchoscope (x±s) |
|
|
各时间点PETCO2、潮气量及吸气峰压比较:与T1时点比较,T2~T4时间的PETCO2明显降低,T2时间点潮气量明显降低、吸气峰压明显升高,T3、T4时间点潮气量明显升高、吸气峰压明显降低,差异均有统计学意义(P < 0.05),见表 3。
| 表 3 40例纤支镜引导经皮扩张气管切开术患儿PETCO2、潮气量及吸气峰压比较(x±s) Table 3 Comparison of PETCO2, tidal volume and peak inspiratory pressure in 40 children during percutaneous dilational tracheostomy guided by fiber bronchoscope(x±s) |
|
|
共发生不良事件6例,包括胃肠胀气2(5%)例、胃肠胀气并低氧血症2例(5%)、皮下气肿1例(2.5%)及术后脱管1例(2.5%)。无一例气道梗阻、反流误吸等严重不良反应发生。
讨论气管切开术历经二百多年的发展,虽已成为耳鼻咽喉头颈外科的常规手术,但由于小儿颈部空间有限、气管纤细、解剖定位点不清晰等原因,常规PDT难度非常大。纤支镜引导下小儿经皮扩张气管切开术使PDT操作可视化,大大提高了手术的准确性与安全性[10-12]。然而,纤支镜检查及手术操作,均与麻醉医师共享气道,使得气道不能完全密闭,通气功能受到很大影响,且限制了吸入性麻醉药物的应用,使得麻醉管理变得复杂而困难[13]。
纤支镜辅助PDT能实时监控气管内操作过程,可指导穿刺进针的方向及深度,有效避免反复穿刺、夹层形成、气道后壁及血管损伤等[14]。成人可在局部麻醉下进行,小儿则需要在充分镇静、镇痛或全身麻醉下进行[15]。然而气管插管全身麻醉,在气管切开时需要将气管插管退至切开处上方,存在脱管或误穿插管的风险[16]。喉罩作为一种新型气道管理工具,目前已被广泛应用于儿科麻醉的气道管理,安全性高、可操作性强[17]。Easterday等[18]研究表明,纤支镜辅助PDT时会引起氧饱和度下降和CO2蓄积,主要原因是纤支镜插入气管后阻塞了部分气道,导致通气量下降。
本研究中,双侧声带麻痹、先天性/获得性上呼吸道畸形及上呼吸道占位性疾病等患儿有31例,主要表现为吸气性呼吸困难,此类患儿的麻醉处理是一个巨大挑战。术前需要充分评估患儿气道情况,明确患儿呼吸困难的原因,比如喉软化、声带麻痹、占位性病变及气管狭窄等,需行CT及纤支镜检查等,并根据检查结果制定个体化的麻醉、通气方案及应急预案。麻醉诱导前需准备好紧急气管插管药品、用具、外科气管切开包及环甲膜穿刺套件等[19];清理口咽部及气管内分泌物,保持气道清洁通畅。按照困难气道处理原则,呼吸困难及有上气道梗阻风险的患儿需谨慎使用肌松药。因此,本研究麻醉诱导分为两种情况,一种是术前已行气管插管患儿,麻醉诱导选择快速诱导,直接使用肌松药,麻醉机控制呼吸,患儿入睡后拔出气管插管更换为喉罩;另一种是术前鼻导管吸氧或无创呼吸机辅助呼吸患儿,诱导前需在局部表面麻醉或浅镇静保留自主呼吸下进行纤支镜检查,评估上气道通畅程度,尤其是声门裂开放大小,判断是否有喉软化、声带麻痹、声门下或气管狭窄及其严重程度。一般情况下外径2.8 mm纤支镜可顺利通过者均可使用肌松药实施快速诱导;反之,需保留自主呼吸于浅镇静复合局部麻醉下进行气管切开术。本研究所有患儿均能顺利通过外径2.8 mm纤支镜,诱导或诱导后也均使用了肌松药。
本研究中,共发生不良事件6例,主要为胃肠胀气和低氧血症,考虑主要原因为上气道梗阻,通气受限,为维持足够的通气量而加大了吸气压力,原则上喉罩通气时吸气压力不超过20 cmH2O,发生胃肠胀气的可能性较小,但在发生通气量降低或低氧血症时需要改为手控呼吸,以改善通气效果,这可能导致胃肠胀气。另外,低氧血症多发生在纤支镜进入气道后,因其会加剧气道梗阻的程度,尤其是声带麻痹及声门下狭窄患儿,即使使用了肌松药,也效果改善轻微。为确保喉罩置入后的位置及通气效果,需经纤支镜确认及评估,出现通气不良时的处理方案为:①纤支镜探查声门及气道,声门暴露欠佳时可在直视下调整喉罩位置,必要时需更换大0.5号的喉罩;②声门水肿导致声门裂缩小,可给予1 ∶ 10 000的肾上腺素局部喷洒,静脉注射甲强龙2 mg/kg;③声门下狭窄,可经纤支镜给予球囊扩张,减轻狭窄程度,恢复通气;④严重声带麻痹至声门闭合无法通气,需拔除喉罩更换较小型号气管插管,在气管插管辅助通气下行气管切开术;⑤术中通气不良,一般为纤支镜影响,可改为手控呼吸或将镜身退出声门外,即可恢复通气;⑥通气压力过高导致胃肠胀气,需置入胃管行胃肠减压,改善腹腔压力过高导致通气量降低的情况。经过以上处理后通气不良仍不能显著改善时,需紧急环甲膜穿刺改善通气并在局麻下紧急气管切开。
综上所述,小儿PDT围手术期麻醉管理风险高,全身麻醉喉罩通气可为患儿提供有效的通气和稳定的麻醉深度,维持患儿术中生命体征平稳,能够保障纤支镜引导小儿PDT顺利完成,使得小儿PDT成为一种安全、有效且相对简单的手术方式,不良事件发生率低,值得在临床推广应用。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 王磊、昝云雷负责文献检索,王少超负责论文设计,昝云雷、李全德负责数据收集,胡卫东、李全德负责研究结果分析与讨论,王磊负责论文撰写;王少超、王磊负责全文知识性内容的审读与修正
| [1] |
王桂香, 张丰珍, 王华, 等. 儿童不同病因气管切开术并发症及转归分析[J]. 中华耳鼻咽喉头颈外科杂志, 2021, 56(4): 356-362. Wang GX, Zhang FZ, Wang H, et al. Analysis of complications and outcomes of tracheotomy with different etiologies in children[J]. Chin J Otorhinolaryngol Head Neck Surg, 2021, 56(4): 356-362. DOI:10.3760/cma.j.cn115330-20200515-00418 |
| [2] |
Jabbour J, Martin T, Beste D, et al. Pediatric vocal fold immobility: natural history and the need for long-term follow-up[J]. JAMA Otolaryngol Head Neck Surg, 2014, 140(5): 428-433. DOI:10.1001/jamaoto.2014.81 |
| [3] |
Lesnik M, Thierry B, Blanchard M, et al. Idiopathic bilateral vocal cord paralysis in infants: case series and literature review[J]. Laryngoscope, 2015, 125(7): 1724-1728. DOI:10.1002/lary.25076 |
| [4] |
Funk RT, Jabbour J, Robey T. Factors associated with tracheotomy and decannulation in pediatric bilateral vocal fold immobility[J]. Int J Pediatr Otorhinolaryngol, 2015, 79(6): 895-899. DOI:10.1016/j.ijporl.2015.03.026 |
| [5] |
侯自明, 杨俊, 王浩, 等. 经皮扩张气管切开术在神经重症患者中的应用[J]. 中国医师进修杂志, 2017, 40(2): 139-141. Hou ZM, Yang J, Wang H, et al. Study on the application value of percutaneous dilation tracheostomy on the neurological intensive patients[J]. Chin J Postgrad Med, 2017, 40(2): 139-141. DOI:10.3760/cma.j.jssn.1673-4904.2017.02.012 |
| [6] |
Emigh B, Zaunbrecher RD, Trust MD, et al. A safer placement technique for percutaneous dilatational tracheostomy[J]. Am J Surg, 2021, 222(5): 913-915. DOI:10.1016/j.amjsurg.2021.03.050 |
| [7] |
王超, 张新村, 孟晨, 等. 可弯曲支气管镜联合颈部超声在婴幼儿经皮扩张气管切开术中的临床应用[J]. 中华实用儿科临床杂志, 2022, 37(19): 1464-1468. Wang C, Zhang XC, Meng C, et al. Clinical application of flexible bronchoscopy and neck ultrasound in percutaneous dilatational tracheotomy in infants[J]. Chin J Appl Clin Pediatr, 2022, 37(19): 1464-1468. DOI:10.3760/cma.j.cn101070-20220426-00456 |
| [8] |
姚忠岩, 娄宁, 齐曼曼, 等. 超声引导喉上神经阻滞联合静脉麻醉用于纤维支气管镜诊疗术患儿的改良效果[J]. 中华麻醉学杂志, 2023, 43(10): 1197-1200. Yao ZY, Lou N, Qi MM, et al. Efficacy of ultrasound-guided superior laryngeal nerve block combined with intravenous anesthesia for improving pediatric fiberoptic bronchoscopy[J]. Chin J Anesthesiol, 2023, 43(10): 1197-1200. DOI:10.3760/cma.j.cn131073.20230604.01009 |
| [9] |
国家卫生健康委员会人才交流服务中心儿科呼吸内镜诊疗技术专家组, 中国医师协会儿科医师分会内镜专业委员会, 中国医师协会内镜医师分会儿科呼吸内镜专业委员会, 等. 中国儿科可弯曲支气管镜术指南(2018年版)[J]. 中华实用儿科临床杂志, 2018, 33(13): 983-989. Expert Group of Pediatric Respiratory Endoscopy Talent Exchange Service Center of National Health Commission, Endoscopy Committee, Pediatric Section of Chinese Medical Doctor Association, Pediatric Respiratory Endoscopy Committee, Endoscopists Section of Chinese Medical Doctor Association, et al. Guideline of Pediatric Flexible Bronchoscopy in China (Edition 2018)[J]. Chin J Appl Clin Pediatr, 2018, 33(13): 983-989. DOI:10.3760/cma.j.issn.2095-428X.2018.13.006 |
| [10] |
Bermede O, Sarıcaoǧlu MC, Baytaş V, et al. Percutaneous ultrasound-guided versus bronchoscopy-guided dilatational tracheostomy after median sternotomy: a case-control study[J]. Turk Gogus Kalp Damar Cerrahisi Derg, 2021, 29(4): 457-464. DOI:10.5606/tgkdc.dergisi.2021.21951 |
| [11] |
Sarıtaş A, Kurnaz MM. Comparison of bronchoscopy-guided and real-time ultrasound-guided percutaneous dilatational tracheostomy: safety, complications, and effectiveness in critically ill patients[J]. J Intensive Care Med, 2019, 34(3): 191-196. DOI:10.1177/0885066617705641 |
| [12] |
Trouillet JL, Collange O, Belafia F, et al. Tracheotomy in the intensive care unit: guidelines from a French expert panel[J]. Ann Intensive Care, 2018, 8(1): 37. DOI:10.1186/s13613-018-0381-y |
| [13] |
禹二友, 向珍, 吴磊, 等. 全身麻醉喉罩通气在小儿声门下狭窄纤维支气管镜介入手术中的应用研究[J]. 临床小儿外科杂志, 2021, 20(11): 1038-1041, 1047. Yu EY, Xiang Z, Wu L, et al. Application of laryngeal mask controlled ventilation under general anesthesia in interventional surgery via fiberoptic bronchoscope for pediatric subglottic stenosis[J]. J Clin Ped Sur, 2021, 20(11): 1038-1041, 1047. DOI:10.12260/lcxewkzz.2021.11.008 |
| [14] |
赵鑫, 赵保建, 谢泽敏, 等. 纤维支气管镜在经皮扩张气管切开术中的应用[J]. 临床麻醉学杂志, 2022, 38(11): 1147-1151. Zhao X, Zhao BJ, Xie ZM, et al. Application of fiberoptic bronchoscope during percutaneous dilatation tracheotomy[J]. J Clin Anesthesiol, 2022, 38(11): 1147-1151. DOI:10.12089/jca.2022.11.005 |
| [15] |
李宏亮, 田野, 马燕娟, 等. 经皮扩张气管切开术标准操作流程在神经重症患者中的应用[J]. 中华重症医学电子杂志(网络版), 2021, 7(3): 219-227. Li HL, Tian Y, Ma YJ, et al. Application of standard operating procedure of percutaneous dilatation tracheotomy in patients with severe neuropathy[J]. Chin J Crit Care Intensive Care Med (Electronic Edition), 2021, 7(3): 219-227. DOI:10.3877/cma.j.issn.2096-1537.2021.03.005 |
| [16] |
Lerner AD, Yarmus L. Percutaneous dilational tracheostomy[J]. Clin Chest Med, 2018, 39(1): 211-222. DOI:10.1016/j.ccm.2017.11.009 |
| [17] |
黄伟坚, 李永乐, 陈佩玲, 等. 保留自主呼吸喉罩全麻在婴儿声门下狭窄钬激光消融术中的应用[J]. 临床小儿外科杂志, 2019, 18(4): 319-322. Huang WJ, Li YL, Chen PL, et al. Application of laryngeal mask airway with spontaneous breathing under general anesthesia during holmium laser ablation for infantile subglottic stenosis[J]. J Clin Ped Sur, 2019, 18(4): 319-322. DOI:10.3969/j.issn.1671-6353.2019.04.014 |
| [18] |
Easterday TS, Moore JW, Redden MH, et al. Percutaneous tracheostomy under bronchoscopic visualization does not affect short-term or long-term complications[J]. Am Surg, 2017, 83(7): 696-698. |
| [19] |
Apfelbaum JL, Hagberg CA, Connis RT, et al. 2022 American Society of Anesthesiologists Practice guidelines for management of the difficult airway[J]. Anesthesiology, 2022, 136(1): 31-81. DOI:10.1097/ALN.0000000000004002 |
 2025, Vol. 24
2025, Vol. 24


