脑动静脉畸形(cerebral arteriovenous malformation, cAVM)是儿童出血性脑卒中的主要病因,具有较高的致死率和致残率[1-3]。目前较为成熟的治疗措施主要包括显微外科手术、血管内栓塞治疗和立体定向放射外科治疗[4]。近年来,血管内栓塞治疗因创伤较小、恢复周期短、精准且可重复多次治疗等优势而被广泛应用。文献报道非选择性cAVM队列的介入栓塞治愈率不足20%[4]。随着血管内栓塞材料和手术技术的进步,血管内栓塞治疗取得了显著进展,部分高度选择病例可获得治愈性栓塞。能否获得治愈性栓塞主要有赖于对独特血管构筑的精确分析与判断[5]。本研究总结重庆医科大学附属儿童医院神经外科收治的儿童cAVM中获得治愈性栓塞病例的临床及血管构筑特征,为提高儿童cAVM治愈率提高参考。
资料与方法 一、一般资料本研究为回顾性研究。研究对象为重庆医科大学附属儿童医院神经外科自2018年9月至2023年8月期间收治的117例接受血管内治疗的cAVM患儿,其中81例为非治愈性栓塞,36例为治愈性栓塞。36例治愈性栓塞患儿中,男26例、女10例;年龄(9.27±4.09)岁。纳入标准:①经全脑血管造影确诊为cAVM;②符合血管内栓塞治疗适应证;③仅接受血管内栓塞治疗,且于术后即刻及术后1年经造影检查确认无畸形血管团和引流静脉显影,为完成cAVM治愈性栓塞。排除标准:①单次、未完成治愈性栓塞;②既往接受过手术切除或立体定向放射治疗;③因并发症未能完成手术;④临床及影像学数据缺失。本研究经重庆医科大学附属儿童医院伦理委员会审批通过(2024215),患儿家属均签署知情同意书。
二、手术方法手术在医用血管造影X射线系统(德国, Siemens公司)的介入手术室内进行。采用全身麻醉气管插管,仰卧位,使用Seldinger技术经股动脉穿刺插管。术中应用造影导管行全脑血管造影,利用三维成像分析血管畸形团的位置、大小及供血动脉和引流静脉的类型、支数,评估是否合并动脉瘤、静脉球等血管构筑异常,并制定栓塞方案。根据手术计划,选择最佳工作角度,置入导引导管,在微导丝引导下将微导管超选入供血动脉分支,尽量靠近血管畸形团,先推注二甲基亚砜(dimethyl sulfoxide, DMSO)冲洗微导管,随后缓慢推注Onyx胶。观察Onyx胶沿畸形团逐渐弥散,待胶体略有反流后停止推注,拔除微导管。术后再次造影确认畸形团栓塞情况,如仍可见其他供血动脉及畸形团显影,则继续栓塞;直至血管畸形团完全不显影后,行C臂锥形束CT(C-Arm Computed Tomography, Dyna-CT)确认无明显脑出血,结束手术。
三、观察指标及定义本研究选择以下血管构筑特征作为观察指标:畸形血管团的位置、大小,供血动脉和引流静脉的特征(位置、支数、形态),以及畸形团内是否合并动脉瘤和引流静脉是否合并静脉瘤。根据畸形血管团的主体位置,将其分为深部区(基底节区、丘脑、脑室、胼胝体、脑干、小脑)和浅部区(额叶、颞叶、顶叶、枕叶、岛叶);根据(Spetzler-Martin, SM)分级标准,将畸形血管团的大小分为小(<3 cm)、中(3 cm~6 cm)和大(>6 cm)3个等级。供血动脉位于大脑前、中、后动脉皮质分支者定义为浅表组,供血动脉为穿支、脉络膜及后颅窝动脉者定义为深部组。根据引流静脉方向分为浅部引流(向上吻合静脉、上矢状窦、横窦引流)和深部引流(向大脑内静脉、基底静脉、小脑前中央静脉引流)。
四、术后检查及随访术后常规行头颅CT确认有无新发出血;若有新发症状,CT检查无出血或出血不能解释,则行头颅MRI检查,确认有无缺血并发症。出院后对所有患儿进行临床和影像学随访,术后3个月、6个月行头颅CTA或MRA复查,术后1年行DSA检查,后续每年复查1次CTA或MRA,术后5年复查DSA;判断血管畸形团闭塞情况。采用改良Rankin量表(modified Rankin Scale,mRS)评估患儿神经功能状态,mRS评分≤2分为预后良好,>2分为预后不良。
五、统计学处理采用SPSS 25.0进行统计学分析。服从正态分布的计量资料以x±s表示;分类资料以频数、构成比表示,组间比较采用卡方检验。P < 0.05为差异有统计学意义。
结果 一、36例治愈性栓塞患儿临床特征36例治愈性栓塞患儿中,男26例(72.2%)、女10例(27.8%);年龄(9.27±4.09)岁(4月龄至15岁)。临床症状以颅内出血(50%)和头痛(33.4%)为主。入院时头颅CT或MR检查显示颅内出血30例(83.3%),无颅内出血6例(16.7%)。根据多田公式[出血量(mL)=最大面积长轴(cm)×最大面积短轴(cm)×层面数×0.5]计算,出血量为(13.70±11.10)mL。血肿部位分布在额叶3例、颞叶7例、顶叶4例、枕叶5例、颞枕叶3例、颞顶叶3例、小脑5例;合并血肿且破入侧脑室7例(23.3%),见表 1。
| 表 1 36例治愈性血管内栓塞治疗脑动静脉畸形患儿临床特征 Table 1 Clinical characteristics of 36 cAVM children treated by curative endovascular embolization |
|
|
将36例治愈性栓塞与81例非治愈性栓塞患儿进行分组比较,发现两组在cAVM大小、部位(浅部、深部)、供血动脉特征、引流静脉特征以及SM分级上的差异有统计学意义(P < 0.05)。36例治愈性栓塞患儿血管构筑特征如下:①血管畸形团以幕上(28/36,77.8%)、小型(23/36,63.9%)、浅部(23/36,63.9%)、非功能区(27/36,75.0%)为主,见表 2;②供血动脉:浅动脉29例(29/36,80.5%)、深动脉6例(6/36,16.7%)、混合供血1例(1/36,2.8%),单支供血27例(27/36,75.0%)、双支供血6例(6/36,16.7%)、多支供血3例(3/36,8.3 %),无扩张及狭窄结构异常28例(28/36,77.8%)、扩张4例(4/36,11.1 %)、狭窄4例(4/36,11.1 %);③引流静脉:浅静脉26例(26/36,72.2%)、深静脉9例(9/36,25.0%)、混合引流1例(1/36,2.8%),单支引流31例(31/36,86.1%)、双支引流3例(3/36,8.3 %)、多支引流2例(2/36,5.6 %),无扩张及狭窄结构异常30例(30/36,83.3%)、扩张5例(5/36,13.9 %)、狭窄1例(1/36,2.8%);④无畸形团内动脉瘤30例(30/36,83.3%)、无引流静脉瘤30例(30/36,83.3%)。36例中,SM分级Ⅰ级18例、Ⅱ级14例、Ⅲ级4例,见表 2。术中栓塞畸形团供血动脉数量:1根28例(28/36,77.8%),2根6例(6/36,16.7%),3根及以上2例(2/36,5.5%)。
| 表 2 36例治愈性栓塞与81例非治愈性栓塞脑动静脉畸形患儿血管构筑特征比较[例(%)] Table 2 Comparison of vascular architectural features between 36 cAVM children treated by curative embolization and 81 children undergoing non-curative embolization[n(%)] |
|
|
36例治愈性栓塞患儿中,3例(8.3%)发生手术相关并发症,其中出血性并发症2例,均为术区出血,出血量较少,予保守治疗;缺血性并发症1例,为术中血管痉挛所致,予术中推注尼莫地平后缓解;该3例患儿出院时及随访期间mRS评分均为0分,预后良好。36例患儿出院时mRS评分为0分20例,1分9例,2分5例,3分2例;随访期间无一例新发神经功能缺损症状,其中mRS评分为0分27例,1分6例,2分2例,3分1例。
典型病例照片见图 1。
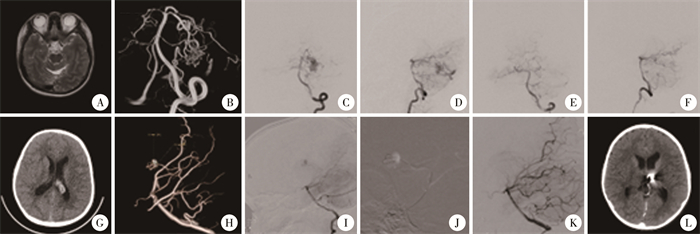
|
图 1 2例脑动静脉畸形患儿治疗前后影像学资料 Fig.1 Imaging studies before and after treatment in two cAVM children 注 病例1,女,12岁,因头痛、呕吐5天入院。A、B:术前影像显示cAVM病灶位于左侧小脑半球,左侧小脑上动脉较对侧增粗,并发出多个分支进入该血管团;C、D:头颅数字减影血管造影显示左侧小脑半球cAVM由左侧小脑上动脉的多个远端分支供血,粗大的引流静脉提前显影并汇入直窦;E、F:术后即刻造影cAVM完全栓塞。病例2,男,8岁,因间断头晕、头痛1个月入院。G、H:术前影像显示cAVM病灶位于左侧侧脑室旁,伴动脉瘤改变;I:头颅数字减影血管造影显示由大脑后动脉分支供血;J:微导管超选造影后使用Onyx栓塞剂对供血动脉及血管畸形团进行栓塞;K:术后即刻造影cAVM完全栓塞;L:术后CT检查未见明显出血。 |
儿童cAVM通常源于胚胎发育期动静脉分化异常,导致动静脉直接连通,是儿童脑出血的主要原因[6-7]。儿童cAVM最常见的临床表现是颅内出血,发生率达57.5% ~83.0%[8-9]。研究指出,约50%的儿童cAVM出血为严重出血,约25%的患儿于首次或再次出血时死亡,约24%的患儿遗留神经功能障碍[8, 10]。未治疗的cAVM患儿将终生面临出血风险,且累积出血风险逐年上升[4]。本研究中,50%的患儿以颅内出血为首发症状,部分伴有头痛或癫痫发作。影像学检查结果显示,约83.3%的患儿入院时已出现颅内出血,部分血肿破入侧脑室,增加了治疗的复杂性和治疗风险。
儿童cAVM的治疗应以治愈为目标,应积极采取早期诊断与干预措施,以减少并发症,改善预后。目前尚无药物被证实可以闭塞或稳定cAVM,其治疗主要依赖外科技术,包括显微手术、血管内栓塞以及立体定向放射治疗。
血管内栓塞治疗cAVM因具有创伤小、相对风险小、后遗症少、术后恢复较快等优势而被关注及发展[4, 11]。但既往文献报道非选择性cAVM队列的介入治疗治愈率不足20%,长期以来被作为辅助性治疗手段。近年来,随着血管介入材料及手术技术的发展,部分高度选择性病例治愈性栓塞率可达50% ~90%[12-13]。具有幕上、位置表浅、畸形团较小、畸形团呈致密和丛状病灶、较少供血动脉、单支引流静脉等血管构筑特征的cAVM有更高的治愈性栓塞比例[11, 14]。但相关研究集中在成人领域,尚无儿童病例的相关研究结果。本研究中,36例实现了治愈性栓塞患儿血管构筑特征分析显示,单支浅部供血动脉、单支浅部引流静脉及小型、中型畸形团的治愈性栓塞率较高。根据SM评分标准,大多数患儿为Ⅰ级和Ⅱ级,提示低分级血管畸形团更能获得治愈性栓塞。
完美的治愈性栓塞应包括供血动脉末端、畸形团、引流静脉起始的充分铸型。本组栓塞材料为Onxy胶,Onxy胶具有更好的通过性,栓塞后黏管的风险较低[15]。但由于儿童畸形团供血动脉细小、流速慢等原因,很难达到栓塞剂完美弥散铸型,且易发生反流导致栓塞提前结束。本组病例栓塞了供血动脉末端及大部分畸形团。关于治愈性栓塞时限目前尚无明确的时间界定。本组病例随访时间1~5年不等,以DSA复查未见畸形团显影及无引流静脉早期显影为无复发,但患儿随访时间尚短,后续需密切追踪复查结果。
在栓塞路径的选择上,经静脉入路治愈性栓塞近年来逐渐受到重视,其优势在于通过静脉端使Onyx胶在畸形团内逆行铸型,可有效闭塞病灶的畸形团、供血动脉和引流静脉,并能有效避免由栓塞导致的深部功能区病变[15-16]。近年来文献报道经静脉入路栓塞的治愈率约90%[17-18]。经静脉栓塞治疗必然导致引流静脉完全闭塞,若不能同时将病变供血动脉和瘘口完全闭塞将面临较高的出血风险[19]。目前该方法在儿童cAVM中应用较少,偶有个案报道,其安全性和有效性仍需进一步研究。本组均为经动脉入路栓塞,其中1例右侧颞叶cAVM患儿在完成动脉入路栓塞后,残留部分畸形团,尝试经岩下窦静脉入路栓塞,但由于血管迂曲、细小以及角度不佳,未能成功。
随着技术进步和治疗理念的创新,cAVM治疗的整体预后不断改善,尽管并发症有所减少,但仍存在较大的风险和治疗效果不完全等问题。血管内栓塞治疗cAVM的总体并发症发生率为7.6% ~55.0%,永久性神经功能障碍的发生率为0~18%[20];预后不良的发生率为12% ~28.7%[20-21]。治愈性栓塞不仅要求影像学上cAVM得以根治,还要求预后良好、并发症发生率较低以及短时间内无复发及再出血。本研究中,36例患儿出院时mRS评分为0~2分34例(94.4%),≥3分2例(5.6%);在平均35.5个月的随访中,mRS评分为0~2分者35例(97.2%),≥3分1例(2.8%);预后不良仅1例,整体预后良好。36例患儿中有3例(8.3%)出现手术相关并发症,其中出血性并发症2例(5.6%)、缺血性并发症1例(2.8%),并发症发生率较低,且并发症预后良好。
总体而言,栓塞材料、影像学技术和手术技术的进步为儿童cAVM的治愈性栓塞治疗提供了坚实基础,但其在儿童cAVM治疗中的应用仍需更多探索及关注。本研究样本量较小,多中心、大样本量的临床研究将有助于进一步验证其有效性和安全性,特别是针对不同血管构筑类型和SM分级的病例,需要深入探讨其与治疗预后的相关性。
综上所述,血管内栓塞治疗是儿童cAVM的重要治疗手段之一,部分患儿可实现治愈性栓塞。治愈性栓塞更容易实现于表浅位置、较小畸形团、低SM分级以及血管构筑特征简单的病例。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 高文龙、于增鹏负责文献检索,高文龙、于增鹏、吴宣萱负责论文设计,高文龙、于增鹏、唐俊、吴宣萱负责数据收集,高文龙、于增鹏负责研究结果分析与讨论,高文龙、于增鹏负责论文撰写;于增鹏、梁平负责全文知识性内容的审读与修正
| [1] |
Oulasvirta E, Koroknay-Pál P, Hafez A, et al. Characteristics and long-term outcome of 127 children with cerebral arteriovenous malformations[J]. Neurosurgery, 2019, 84(1): 151-159. DOI:10.1093/neuros/nyy008 |
| [2] |
向永军, 王杭州, 杨天权, 等. 儿童幕上脑动静脉畸形破裂出血急性期分阶段手术的疗效分析[J]. 临床小儿外科杂志, 2023, 22(9): 881-884. Xiang YJ, Wang HZ, Yang TQ, et al. Staged surgery for supratentorial arteriovenous malformation rupture in children during acute phase[J]. J Clin Ped Sur, 2023, 22(9): 881-884. DOI:10.3760/cma.j.cn101785-202207045-016 |
| [3] |
Boulouis G, Stricker S, Benichi S, et al. Etiology of intracerebral hemorrhage in children: cohort study, systematic review, and meta-analysis[J]. J Neurosurg Pediatr, 2021, 27(3): 357-363. DOI:10.3171/2020.7.PEDS20447 |
| [4] |
国家神经疾病医学中心, 中国医师协会神经介入专业委员会, 世界华人神经外科医师协会放射神经外科专家委员会. 脑动静脉畸形多学科诊疗专家共识[J]. 中华医学杂志, 2024, 104(15): 1280-1309. National Center for Neurological Disorders, Professional Committee of Neurointervention, Chinese Medical Doctor Association, Expert Committee of Radiological Neurosurgery of World Association of Chinese Neurosurgeons. Expert consensus on multidisciplinary diagnosis and treatment of brain arteriovenous malformation[J]. Natl Med J China, 2024, 104(15): 1280-1309. DOI:10.3760/cma.j.cn112137-20240109-00061 |
| [5] |
陈光忠. 颅内动静脉畸形血管构筑的思考和展望[J]. 中国脑血管病杂志, 2024, 21(1): 3-8. Chen GZ. Reflections and future prospects on angioarchitecture of intracranial arteriovenous malformations[J]. Chin J Cerebrovasc Dis, 2024, 21(1): 3-8. DOI:10.3969/j.issn.1672-5921.2024.01.002 |
| [6] |
Solomon RA, Connolly ESJr. Arteriovenous malformations of the brain[J]. N Engl J Med, 2017, 376(19): 1859-1866. DOI:10.1056/NEJMra1607407 |
| [7] |
刘雨桐, 金欣, 张春燕, 等. 儿童脑动静脉畸形自然史[J]. 中国脑血管病杂志, 2022, 19(11): 792-796. Liu YT, Jin X, Zhang CY, et al. Natural history of pediatric cerebral arteriovenous malformation[J]. Chin J Cerebrovasc Dis, 2022, 19(11): 792-796. DOI:10.3969/j.issn.1672-5921.2022.11.012 |
| [8] |
Blauwblomme T, Bourgeois M, Meyer P, et al. Long-term outcome of 106 consecutive pediatric ruptured brain arteriovenous malformations after combined treatment[J]. Stroke, 2014, 45(6): 1664-1671. DOI:10.1161/STROKEAHA.113.004292 |
| [9] |
Hasegawa T, Kato T, Naito T, et al. Long-term outcomes for pediatric patients with brain arteriovenous malformations treated with gamma knife radiosurgery, part 1:analysis of nidus obliteration rates and related factors[J]. World Neurosurg, 2019, 126(e1518): e1518-e1525. DOI:10.1016/j.wneu.2019.03.176 |
| [10] |
Ma L, Chen XL, Chen Y, et al. Subsequent haemorrhage in children with untreated brain arteriovenous malformation: higher risk with unbalanced inflow and outflow angioarchitecture[J]. Eur Radiol, 2017, 27(7): 2868-2876. DOI:10.1007/s00330-016-4645-3 |
| [11] |
中华医学会神经外科学分会介入学组, 《脑动静脉畸形介入治疗中国专家共识》编写委员会. 脑动静脉畸形介入治疗中国专家共识[J]. 中华神经外科杂志, 2017, 33(12): 1195-1203. Chinese Society of Neurosurgery Chinese Society of Neurosurgery, Interventional Group, Chinese Expert Consensus on Interventional Treatment of Cerebral Arteriovenous Malformations. Chinese expert consensus on interventional treatment of cerebral arteriovenous malformation[J]. Chin J Neurosurg, 2017, 33(12): 1195-1203. DOI:10.3760/cma.j.issn.1001-2346.2017.12.003 |
| [12] |
Durst CR, Starke RM, Gaughen J, et al. A method for complete angiographic obliteration of a brain arteriovenous malformation in a single session through a single pedicle[J]. J Clin Neurosci, 2015, 22(2): 391-395. DOI:10.1016/j.jocn.2014.07.030 |
| [13] |
Pierot L, Cognard C, Herbreteau D, et al. Endovascular treatment of brain arteriovenous malformations using a liquid embolic agent: results of a prospective, multicentre study (BRAVO)[J]. Eur Radiol, 2013, 23(10): 2838-2845. DOI:10.1007/s00330-013-2870-6 |
| [14] |
Griauzde J, Wilseck ZM, Chaudhary N, et al. Endovascular treatment of arteriovenous malformations of the head and neck: focus on the Yakes classification and outcomes[J]. J Vasc Interv Radiol, 2020, 31(11): 1810-1816. DOI:10.1016/j.jvir.2020.01.036 |
| [15] |
刘建民, 李强. 治愈性栓塞-血管内治疗颅内动静脉畸形的理念变迁和技术进步[J]. 中华神经外科杂志, 2022, 38(4): 325-328. Liu JM, Li Q. Curative embolisation-conceptual changes and technological advances in endovascular treatment of intracranial arteriovenous malformations[J]. Chin J Neurosurg, 2022, 38(4): 325-328. DOI:10.3760/cma.i.cn112050-20220227-00119 |
| [16] |
张献礼, 何俊平, 邱德智. 儿童出血型幕上深部脑动静脉畸形的疗效分析[J]. 中华实用儿科临床杂志, 2024, 39(7): 499-504. Zhang XL, He JP, Qiu DZ. Clinical efficacies of hemorrhagic supratentorial deep brain arteriovenous malformation in children[J]. Chin J Appl Clin Pediatr, 2024, 39(7): 499-504. DOI:10.3760/cma.j.cn101070-20230925-00232 |
| [17] |
尚成浩, 李强, 唐海双, 等. 经静脉入路治愈性栓塞颅内动静脉畸形的临床疗效观察[J]. 中华神经外科杂志, 2022, 38(4): 336-341. Shang CH, Li Q, Tang HS, et al. Clinical efficacy of transvenous curative embolization of intracranial arteriovenous malformations: a preliminary observation[J]. Chin J Neurosurg, 2022, 38(4): 336-341. DOI:10.3760/cma.j.cn112050-20220127-00059 |
| [18] |
Fang YB, Byun JS, Liu JM, et al. Transvenous embolization of brain arteriovenous malformations: a systematic review and meta-analysis[J]. J Neurosurg Sci, 2019, 63(4): 468-472. DOI:10.23736/S0390-5616.18.04342-4 |
| [19] |
Iosif C, Mendes GAC, Saleme S, et al. Endovascular transvenous cure for ruptured brain arteriovenous malformations in complex cases with high Spetzler-Martin grades[J]. J Neurosurg, 2015, 122(5): 1229-1238. DOI:10.3171/2014.9.JNS141714 |
| [20] |
Sato K, Matsumoto Y, Tominaga T, et al. Complications of endovascular treatments for brain arteriovenous malformations: a nationwide surveillance[J]. AJNR Am J Neuroradiol, 2020, 41(4): 669-675. DOI:10.3174/ajnr.A6470 |
| [21] |
Raymond J, Gentric JC, Magro E, et al. Endovascular treatment of brain arteriovenous malformations: clinical outcomes of patients included in the registry of a pragmatic randomized trial[J]. J Neurosurg, 2023, 138(5): 1393-1402. DOI:10.3171/2022.9.JNS22987 |
 2025, Vol. 24
2025, Vol. 24


