儿童大面积皮肤撕脱伤的伤口处理具有一定挑战性[1]。严重创伤可导致大面积软组织缺损,并伴有骨、关节、肌腱、血管和神经暴露,以及肢体缺损或失血性休克[2]。儿童对疼痛管理和行动能力的独特需求,增加了早期伤口愈合的复杂性[3]。如何快速有效处理伤口,促进伤口愈合,减轻患儿疼痛,并最大程度改善焦虑,是临床医师面临的问题。当各种原因造成皮肤软组织缺损后,通常予清创、肉芽培养,待创面条件合适后行皮肤移植,是修复皮肤软组织缺损的常用方法[4]。既往研究发现,负压创面修复技术(negative pressure wound therapy, NPWT)是一种能够加速复杂伤口愈合的有效方法[5]。NPWT形成的负压环境会在伤口边缘造成张力,导致伤口边缘收缩形成牵拉作用,从而使伤口尺寸减小;同时能够促进组织灌注并提供潮湿、封闭的伤口愈合环境,创面愈合时间明显缩短[6]。NPWT目前已广泛应用于皮肤缺损伤口的治疗,包括急性、亚急性和慢性伤口,并被证明可以促进伤口早期愈合[7]。NPWT联合皮肤移植治疗严重创伤创面,有助于促进肉芽组织生长,控制感染,并通过负压技术减轻伤口水肿。既往文献报道NPWT联合皮肤移植治疗成人伤口,有助于提高患者肉芽组织形成和大面积软组织损伤愈合的速度,但很少有关于NPWT在儿童伤口修复中应用的报道。本研究将NPWT联合皮肤移植应用于40例大面积皮肤撕脱伤患儿,并评估伤口愈合情况,现报道如下。
资料与方法 一、研究对象回顾性分析2018年6月至2023年6月在南昌大学第一附属医院烧伤整形与创面修复医学中心就诊的40例大面积皮肤撕脱伤患儿临床资料。纳入标准:①创伤面积超过体表面积的5%,需行植皮手术治疗;②生命体征平稳,能够耐受手术;③临床资料完整。排除标准:①合并严重并发症;②合并多器官功能障碍;③合并代谢相关疾病。
二、治疗方法 (一) 创面处理患儿均于入院后快速了解病史,检查伤口及合并伤情况;彻底清创,严格止血,防止血肿形成;对出血多、有明显休克症状者,建立深静脉输液通道,迅速输注红细胞悬液、血浆和血浆代用品等进行抗休克处理。生命体征相对平稳后,去除坏死的皮肤软组织、脂肪及失活的肌肉组织,清创修剪撕脱组织瓣时出血点密集、活跃,保留撕脱皮肤组织,争取原位缝合。对尚有血运的皮瓣性组织尽量保留5 cm左右。用3%过氧化氢溶液和生理盐水反复冲洗清洁创面,清除失活脱落组织及异物。
(二) 创面修复将临床判断为无血运、撕脱的皮肤软组织整块切下,无明显损伤的撕脱皮肤可制成全厚网状皮片,撕脱皮肤损伤明显者可修薄制成中厚网状皮片,打孔后回植,覆盖创面。于皮瓣/皮片上间隔1 cm处及凹陷部位沿纵轴方向用尖刀戳约0.4 cm小孔,使切口交错呈网状,回植皮肤与植皮床密切接触,引流通畅。适当修整皮瓣/皮片皮缘、受区创缘,避免日后创缘瘢痕增生挛缩。部分患儿骨折部位用克氏针固定;对于出现神经、肌腱断裂的患儿,行对位吻合后以周围深筋膜或肌肉覆盖;对于出现关节脱位的患儿,复位后以深筋膜覆盖关节囊。
采用NPWT技术封闭创面,皮片表面均用NPWT敷料覆盖,若修剪后的皮片回植后无法全部覆盖创面,则裸露创面也暂时用NPWT敷料覆盖,二期再次行自体皮植皮。固定NPWT敷料,使用生物半透膜封闭整个创面。NPWT引流管相互合并连接后,接通负压吸引源,24 h持续吸引,负压保持在75~100 mmHg(1 mmHg=0.133 kPa),检查引流管是否通畅,并完善创面密闭性。
(三) 术后处理术后根据伤口实际情况使用抗生素进行全身抗感染治疗,密切观察患儿生命体征,保护心、脑、肾脏等重要脏器,注意监测和及时补充营养。术后5~7 d拆开NPWT敷料,观察植皮皮片存活情况,并根据创面情况更换创面敷料。若坏死组织明显减少,肉芽呈红色,有少量出血,可行二期手术,一般选择头皮作为供皮区,采用电动取皮刀取0.25 mm厚度皮片,关节部位创面取大腿前外侧0.30 mm中厚皮片移植,供皮区用凡士林纱布覆盖,绷带加压包扎。将取下的皮片用尖刀片间断戳孔,并修剪至适合创面形状和大小,移植于创面上,对边缘予以缝合固定。创面修复过程中或修复后,根据患儿恢复情况,指导家属协助患儿进行肢体关节部位及肌肉功能锻炼,预防瘢痕形成。
三、观察指标观察患儿初次植皮手术后14 d植皮存活情况、肉芽生长时间、NPWT治疗时间、创面愈合时间、住院时间等。通过记录手术实际植皮面积以及成活面积计算植皮成活率,即植皮存活率=(植皮成活面积/总植皮面积)×100%,记录患儿治疗期间不良反应发生情况。
随访患儿术后8个月植皮部位皮肤的色泽、弹性、皮下丰满度、瘢痕增生情况以及关节功能情况。根据植皮部位色泽、质地、关节功能是否受限进行分级:以植皮部位接近正常皮肤或淡红为好,评分为3分;红色或红褐色为中,评分为2分;紫红色为差,评分为1分。以植皮部位较软为好,评分为3分;软硬适中为中,评分为2分;较硬为差,评分为1分[8]。关节功能以活动时有无疼痛、有无屈伸受限、有无屈曲、有无侧弯进行评估。
检测患儿炎症因子水平变化,分别于手术前及NPWT治疗7 d后,收集患儿静脉血5 mL,离心后分离血清待测,用酶联免疫吸附法检测外周血白细胞介素-6(Interleukin-6,IL-6)、白细胞介素-23(Interleukin-23,IL-23)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)水平。
监测植皮部位细菌菌株及细菌检出率情况:分别于初次植皮手术后及NPWT治疗7 d后,取创面分泌物进行细菌培养,计算细菌检出率。细菌检出=阳性菌株检出数/总样本数×100%。
四、统计学处理应用SPSS 22.0进行统计学分析。服从正态分布的计量资料采用x±s表示,治疗前后比较采用两配对样本t检验。计数资料采用频数、百分比表示,组间比较采用χ2检验。P < 0.05为差异有统计学意义。
结果 一、一般资料40例患儿中,男23例,女17例,年龄(6.95±2.02)岁(5~12岁);道路交通伤23例,机器绞轧伤12例,高处坠落伤5例;受伤部位分别为:上肢11例,下肢21例,全身多部位8例。上肢主要为前臂和手背,下肢主要为膝部和小腿。其中合并骨折、关节脱位16例,均有血管、神经或肌腱损伤。皮肤撕脱面积达体表面积的5% ~30%,受伤至入院时间1~7 h。
二、术后转归情况患儿皮片移植一期完全存活29例(29/40,72.50%),11例(11/40,27.50%)接受二期植皮。无血运皮肤存活25例(25/40,62.50%),有血运皮肤由于保留了真皮下血管网组织,术后皮肤外观及弹性良好,均完全存活。40例患儿术后植皮存活率(85.18±2.18)%,肉芽生长时间(8.55±1.18)d,创面愈合时间(21.55±6.37)d,NPWT治疗时间(19.55±6.02)d,住院时间(36.25±3.18)d。
以初次植皮手术后创面细菌培养情况为基线水平,经过NPWT治疗,患儿创面细菌总检出率为12.50%。NPWT治疗后创面细菌总检出率与治疗前相比,差异无统计学意义(P>0.05)。创面细菌检出情况见表 1。
| 表 1 40例负压创面修复技术联合皮肤移植治疗大面积皮肤撕脱伤患儿创面细菌检出情况[例(%)] Table 1 Bacterial detection in wounds of children with large-scale avulsions treated with negative pressure wound therapy combined with skin grafting of 40 cases[n(%)] |
|
|
治疗过程中无一例出现医源性血管神经损伤、深静脉血栓、脂肪栓塞等严重并发症。2例手术后初期出现创面感染,1例住院过程中出现轻度褥疮,均经创面护理后治愈。不良反应发生率为7.50%。
三、随访情况40例随访时间均超过8个月,皮肤色泽好28例(28/40,70.00%),中等9例(9/40,22.50%),较差3例(3/40,7.50%);皮肤色泽评分(2.63±0.63)分。皮肤质地分级好34例(34/40,85.00%),中等6例(6/40,15.00%),无一例较差患儿;皮肤质地评分(2.85±0.36)分。1例术后皮肤有瘢痕增生、束带感,但关节伸屈无受限。
四、炎症因子水平变化治疗后IL-6、IL-23、TNF-α水平较治疗前明显降低,差异有统计学意义(P < 0.05)。见表 2。
| 表 2 40例负压创面修复技术联合皮肤移植治疗大面积皮肤撕脱伤患儿炎症因子水平变化(x±s) Table 2 Changes in inflammatory factor levels in children with large-scale skin avulsion treated with negative pressure wound therapy combined with skin grafting of 40 cases (x±s) |
|
|
患儿女,8岁,因“交通事故导致左下肢受伤超过5 h”入院。损伤范围为腹壁6%、背部11%、臀部5%、会阴1%、右大腿5%,共约28%的皮肤缺损。入院后,立即建立中心静脉导管补液、扩容和抗休克治疗。生命体征相对平稳后,于全身麻醉下行急诊手术,剥离坏死的皮肤和肌肉组织,使用NPWT覆盖伤口。受伤后10 d,清创区创面见渗出、感染迹象,NPWT引流管见排出脓液,局部压痛,肠鸣音正常。为清除坏死组织和减少毒素吸收,在全身麻醉下行“清创探查术+NPWT”。受伤后20 d,为使伤口尽快愈合,于全身麻醉下行“清创探查术+ NPWT +自体皮肤移植术+头皮取皮术”。术后继续予全肠外营养和补液等支持,并予全身抗感染治疗。受伤后28 d再次使用头皮进行“自体移植+ NPWT”。受伤后41 d拆除创面负压装置,见创面皮片生长良好,局部有瘢痕生长和色素沉着。见图 1。
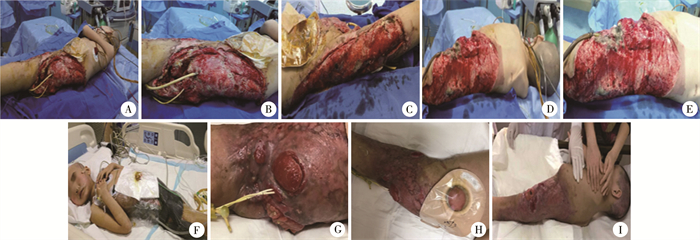
|
图 1 1例大面积皮肤撕脱伤负压创面修复技术联合皮肤移植治疗患儿伤后不同时期照片 Fig.1 Wound images of children with large-scale skin avulsions 41 days post-treatment with negative pressure wound therapy combined with skin grafting 注 A~C,受伤后10 d;A:横结肠造口术和膀胱造口术后,创面可见部分坏死的肌肉和肌腱,有明显异味;B:左髋关节残端可见大面积皮肤缺损,后面躯干及右大腿根部可见液化、坏死脂肪组织,伤口渗出较多;C:右侧髋关节及大腿外侧面见大面积全层皮肤缺损,创面基底红润,部分坏死组织残留;D~F,受伤后20 d;D:拆除负压后创面基底红润,无明显坏死组织残留;E:背部伤口基底肉芽生长易出血,左下肢残端部分骨外露;F:右下肢及其他部位植皮伤口NPWT光滑,固定良好,未见明显出血; G~I, 受伤后41 d;G:会阴伤口基本愈合,膀胱黏膜暴露;H:横结肠造口护理良好,黏膜红润;I:伤口基本愈合,拔除双J管,膀胱和直肠黏膜仍暴露 |
严重大面积皮肤撕脱伤常涉及肌肉、肌腱、血管、神经、骨骼和关节等深部组织,创伤范围较广,软组织和伤口污染严重,增加了晚期修复的难度,严重影响患处功能恢复,甚至威胁患儿生命[9]。因此,早期处理和快速伤口愈合变得至关重要,可避免对患儿造成进一步伤害,同时也可以减少因频繁更换敷料和伤口清创对患儿带来的痛苦。
NPWT提供了封闭潮湿的环境以及可控制的负压状态,形成了健康肉芽组织生成的最佳伤口条件。Yang等[10]评估了负压疗法在儿科领域的安全性和有效性,认为NPWT是处理开放性伤口、固定皮肤移植物以及作为接受化疗或放疗的儿童切口敷料的一种有价值的辅助方法。本研究采用NPWT联合皮肤移植治疗40例创伤面积超过5%的大面积皮肤撕脱伤患儿,初期术后植皮平均存活率超过85%。对于严重创伤引起的大面积皮肤和软组织撕脱伤,伤口负压治疗可以帮助减轻伤口疼痛、避免伤口感染、防止损伤加重;结合皮肤移植,可以促进皮肤与基底粘连,有利于皮肤存活,加速伤口愈合,缩短住院时间。Mooney等[11]使用NPWT治疗各种软组织缺损(其中11例为急性肢体创伤)儿童患者27例,伤口愈合率为56%。经过构建早期适宜肉芽组织形成的环境、减小创面面积以及在负压状态下水肿减轻的综合作用,皮肤撕脱重建工作难度明显“下降”。原本需要游离转移组织的伤口可以通过局部皮瓣、皮肤替代物和(或)皮肤移植物覆盖处理。这不仅降低了患儿创面感染的发生率,还巩固了皮肤移植的疗效。
大面积皮肤撕脱伤的治疗应遵循“先救命、保皮肤、再保功能”的原则[12]。要求清创必须彻底,去除无活力组织,用手指在剥脱层面探查血液循环情况,较利用皮肤颜色、温度等主观指标进行判断更加准确。对于具有良好血运的皮瓣应确保留存,争取创面最大程度一期愈合。大面积皮肤撕脱伤患儿多合并骨折,在彻底清创的基础上对骨折部位采用克氏针固定,不仅能够稳定固定,更有利于后续进行大面积植皮。本研究中1例患儿因车祸伤后创面污染严重,创伤较重;第一、二、三掌骨,头状骨,月骨及多处关节脱位。患儿受伤部位手部支配神经较多,创缘不整,撕脱的神经、肌腱、血管、骨关节不在同一平面,且皮肤连同腱膜撕脱,周围无足够的肌瓣转移覆盖。因而肌腱、骨质外露未用旋转皮瓣覆盖,撕脱的皮肤血运差,影响后续恢复,导致患儿皮肤感觉差,有束带感。笔者认为,类似病例应尽可能以局部转移组织瓣覆盖植皮,若不成活,可待肉芽生长后二期植皮;如有条件可一期行显微外科神经肌腱吻合。
NPWT的封闭方法和负压调节值得重视,预设封闭良好时敷料应出现明显塌陷;内置引流管外形凸出,密封不佳时可通过吸引的声音判断漏气部位。外固定支架的螺纹钉、引流管处及关节处特别容易漏气,周围皮肤要干净清洁,如果有血迹或络合碘,会影响贴膜黏性,引起松脱,造成漏气失效。本研究中NPWT的负压设置与国外既往研究报道的负压范围存在明显差异,这可能与不同研究中使用的吸引管道以及吸引材料的质地、吸附性和透水性不同有关[13]。在临床使用NPWT过程中,应综合患儿创面情况和吸引管道、材料的不同,对负压范围进行一定调整,以利于移植皮片的成活。手背、足背的创面应注意保护走行的动、静脉,负压压力避免过大,以免压迫动、静脉。
Eisendle等[14]研究指出,NPWT可能通过减少促炎细胞因子,改变炎症微环境来阻止炎症过程。本研究结果显示,患儿炎症因子水平和创面细菌增殖均明显下降。持续负压吸引作用可促进创面血流灌注,促进新生毛细血管及健康肉芽生成,同时创面及皮片炎性反应渗出物的及时引流也减少了创面细菌量和细菌感染[15]。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 廖新成、江政英负责文献检索;廖新成、付忠华、郭光华负责论文调查设计;廖新成、江政英、付忠华、刘名倬负责数据收集与分析;廖新成、江政英负责论文结果撰写;廖新成、郭光华负责论文讨论分析;郭光华负责对文章知识性内容进行审阅
| [1] |
Khurram MF, Sarfraz Ali S, Yaseen M. Vacuum-assisted wound closure therapy in pediatric lower limb trauma[J]. Int J Low Extrem Wounds, 2019, 18(3): 317-322. DOI:10.1177/1534734619857403 |
| [2] |
Lindholm VM, Salminen AW, Koskenmies SJ, et al. An exploratory randomized clinical trial on negative pressure wound therapy for lower limb full-thickness skin grafts of dermatosurgical patients[J]. Int Wound J, 2024, 21(6): e14911. DOI:10.1111/iwj.14911 |
| [3] |
Franz P, Luderowski E, Tuca M. Tibial tubercle avulsion fractures in children[J]. Curr Opin Pediatr, 2020, 32(1): 86-92. DOI:10.1097/MOP.0000000000000870 |
| [4] |
Guo ZH, Yu X, Tang Y, et al. Application of reverse dermal revascularization combined with vacuum sealing drainage in the large area of skin avulsion of the lower extremities[J]. China J Orthop Trauma, 2019, 32(6): 569-573. DOI:10.3969/j.issn.1003-0034.2019.06.017 |
| [5] |
刘钧, 杨周健, 唐青松. 封闭负压引流结合游离植皮修复小儿足深部创面的疗效分析[J]. 临床小儿外科杂志, 2018, 17(5): 372-375. Liu J, Yang ZJ, Tang QS. Curative effectiveness of vacuum sealing drainage plus free autologous skin graft for ankle deep wounds in children[J]. Journal of Clinical Pediatric Surgery, 2018, 17(5): 372-375. DOI:10.3969/j.issn.1671-6353.2018.05.013 |
| [6] |
Yang L, Guo JC, He JP, et al. Skin grafting treatment of adolescent lower limb avulsion injury[J]. Front Surg, 2022, 9: 953038. DOI:10.3389/fsurg.2022.953038 |
| [7] |
王伊宁, 齐鸿燕. 应用负压封闭引流技术治疗小儿深度感染性创面[J]. 临床小儿外科杂志, 2017, 16(3): 281-284. Wang YN, Qi HY. Application of negative pressure sealing drainage technology to treat deep infectious wounds in children[J]. J Clin Ped Sur, 2017, 16(3): 281-284. DOI:10.3969/j.issn.1671-6353.2017.03.020 |
| [8] |
田良, 邱林, 傅跃先, 等. 人工真皮移植修复儿童严重创伤创面[J]. 中国组织工程研究, 2014, 18(16): 2601-2606. Tian L, Qiu L, Fu YX, et al. New biological dermis cover Pelnac® in wound healing of children with severe trauma[J]. Chin J Tissue Eng Res, 2014, 18(16): 2601-2606. DOI:10.3969/j.issn.2095-4344.2014.16.023 |
| [9] |
Netto FAS, Becker MJ, Bertoldi A, et al. Combined use of progressive tension suture and negative pressure wound therapy in large torso degloving wounds[J]. J Wound Care, 2022, 31(4): 304-308. DOI:10.12968/jowc.2022.31.4.304 |
| [10] |
Yang C, Wang S, Li CC, et al. A high-vacuum wound drainage system reduces pain and length of treatment for pediatric soft tissue abscesses[J]. Eur J Pediatr, 2017, 176(2): 261-267. DOI:10.1007/s00431-016-2835-2 |
| [11] |
Mooney JF III, Argenta LC, Marks MW, et al. Treatment of soft tissue defects in pediatric patients using the V.A.C.TM system[J]. Clin Orthop Relat Res, 2000, 376: 26-31. DOI:10.1097/00003086-200007000-00005 |
| [12] |
李卫华, 王晓, 张淞, 等. 反取皮植皮并封闭负压引流治疗下肢大面积皮肤撕脱伤[J]. 中国骨与关节杂志, 2015, 4(12): 917-919. Li WH, Wang X, Zhang S, et al. Back implanatation of skin graft combining vaccum sealing drainage in the treatment of large skin avulsion of lower extremities[J]. Chin J Bone Joint, 2015, 4(12): 917-919. DOI:10.3969/j.issn.2095-252X.2015.12.003 |
| [13] |
Fukuoka K, Koyama F, Kuge H, et al. A combination of subcuticular sutures and subcutaneous closed-suction drainage reduces the risk of incisional surgical site infection in loop ileostomy closure[J]. Surg Today, 2021, 51(4): 605-611. DOI:10.1007/s00595-020-02128-x |
| [14] |
Eisendle K, Thuile T, Deluca J, et al. Surgical treatment of pyoderma gangrenosum with negative pressure wound therapy and skin grafting, including xenografts: personal experience and comprehensive review on 161 cases[J]. Adv Wound Care (New Rochelle), 2020, 9(7): 405-425. DOI:10.1089/wound.2020.1160 |
| [15] |
Qiu Y, Li YF, Gao BJ, et al. Therapeutic efficacy of vacuum sealing drainage-assisted irrigation in patients with severe multiple-space infections in the oral, maxillofacial, and cervical regions[J]. J Craniomaxillofac Surg, 2019, 47(5): 837-841. DOI:10.1016/j.jcms.2019.01.031 |
 2024, Vol. 23
2024, Vol. 23


