先天性肠系膜完全缺如是一种罕见畸形,发病率不详,文献曾报道2例从肠系膜根部至空回肠交界处的肠系膜巨大缺损[1-2]。该病可导致肠袢穿入肠系膜缺损处而引发腹内疝。现报告首都儿科研究所普通外科收治的1例先天性肠系膜完全缺如伴肠梗阻病例,并总结相关文献,供临床参考。
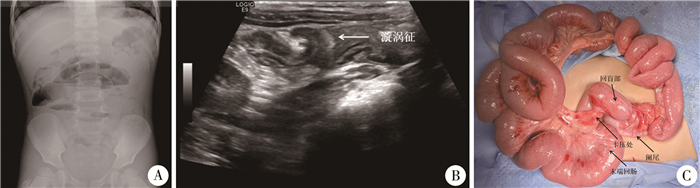
患儿男,4岁,身高100 cm,体重15 kg。因腹痛、呕吐1 d就诊。体检发现腹胀明显,腹部触痛,无固定压痛点,腹肌紧张。腹部立位X线片示肠梗阻(图 1A)。血常规:白细胞(white blood cell, WBC)16.49×109/L,中性粒细胞占比89%,C反应蛋白(C-reactive protein, CRP) 2 mg/L。腹部超声诊断腹内疝可能(图 1B)。腹腔镜探查术中发现肠管明显扩张,未见肠管坏死,肠系膜从肠系膜根部至升结肠完全缺如,肠系膜血管从肠系膜根部发出后沿缺损边缘走行,回肠末端肠管与其相伴的肠系膜血管交叉走行, 导致肠系膜血管卡压肠管引发肠梗阻(图 1C)。术中将末端回肠切断,断端在肠系膜血管前方吻合,解除肠系膜血管卡压肠管导致的肠梗阻,修补缝合肠系膜缺损。尽管该患儿回盲部呈游离状态,但回盲部位于右下腹,未合并肠旋转不良。术后随访6个月,患儿肠梗阻未再发作。
|
图 1 先天性肠系膜完全缺如伴肠梗阻患儿影像学图片 Fig.1 Abdominal standing radiograph in a child with congenital complete mesenteric absence and intestinal obstruction 注 A: 腹部立位X线片; B: 腹部超声图; C: 术中图片 |
讨论 肠梗阻是小儿普通外科的常见疾病,30% ~40%的儿童急腹症是由肠梗阻引发的[3-4]。导致肠梗阻的原因包括术后肠粘连、肿瘤压迫和疝等[5]。然而,成人与儿童引发肠梗阻的原因不完全相同,成人引发肠梗阻的原因主要包括肠粘连(49%)、肿瘤(16.2%)和疝(15%);儿童以肠套叠为主要原因(约25%),其次包括炎症性肠病(如Crohn病)、憩室炎、肠扭转和大便堵塞[5-7]。但与成人肠梗阻相比,先天性因素引发的肠梗阻在儿童群体中更为常见,常见原因包括肠闭锁(或狭窄)、肠旋转不良、先天性索带压迫、嵌顿疝、环状胰腺、先天性巨结肠、肛门直肠畸形和空肠重复畸形等[3, 7]。然而,先天畸形引发的肠梗阻多在新生儿期发病,极少能无症状存活至学龄前(3~6岁)[8]。本例4岁男童出现先天性肠系膜缺如伴肠梗阻,发病前无腹痛及呕吐等肠梗阻症状。分析既往无症状原因可能为:①肠系膜缺如未引发腹内疝;②尽管患儿小肠血管与小肠关系异常,但并未引发嵌闭性肠梗阻;③患儿家庭为农村家庭,不排除因疾病认知差导致的病情叙述不清楚。但该先天畸形引发肠梗阻发病晚,确属罕见。因肠系膜缺损引发的腹内疝(肠系膜裂孔疝)是导致儿童肠梗阻的较罕见原因,仅0.6% ~5.8%的肠梗阻由其引发[9-10]。肠系膜裂孔疝是指没有囊性结构的腹腔内疝,由肠袢穿入肠系膜缺损处引发,其不同于其他疝气,可导致肠梗阻、成角,甚至肠坏死[1]。引发肠系膜裂孔疝的肠系膜缺损大小不一(2~7 cm),但大多数病例肠系膜缺损较小(2~3 cm),肠管穿入其中常快速导致缺血和坏死;较大的肠系膜缺损亦可能导致穿入的肠管扭转和坏死[9, 11]。但至今对肠系膜缺损大小与肠梗阻、肠坏死的关系尚无定论。本病例是1例罕见的肠系膜完全缺如,其特殊性是从肠系膜根部到升结肠的巨大缺损(图 1C)。文献中曾报道2例从肠系膜根部至空回肠交界处的肠系膜巨大缺损,但与本病例相比,肠系膜的缺损范围明显较小[1-2]。
肠系膜缺损可能由肠系膜的血管发育异常所致,肠系膜缺损随着血管缺乏区域的发育增大而扩大,即肠系膜缺损是因为该部分没有血管发育引发血供缺乏所致:正常人的肠系膜血管由系膜根部发出后呈扇形分布在肠系膜内供应肠管的血运,而肠系膜缺损部分的系膜血管常呈缺如状态[9]。本例患儿肠系膜血管从肠系膜根部发出后沿肠系膜缺损的边缘行走,其实质为单根肠系膜动静脉,非正常情况下所见的扇形肠系膜血管,其肠系膜缺损部分无系膜血管走行,该表现与上述假说一致,可见该患儿肠系膜缺如可能是因肠系膜血管发育异常所致。该患儿的另一特殊之处为肠系膜血管与小肠并非平行,而是交叉走行(图 1C),最终导致小肠被肠系膜血管压迫而梗阻。尽管迄今未见类似病例报道,但在关于小肠闭锁的报道中有类似血管畸形存在,如空肠闭锁者合并螺旋形回肠,该回肠绕其滋养动脉行走呈“苹果皮”或“圣诞树”样畸形, 即Ⅲb型小肠闭锁,其特点为闭锁近远端间肠系膜巨大缺损、单根血管供应闭锁近远端的肠管和回肠与其滋养血管呈“苹果皮”样畸形。小肠闭锁、肠系膜缺如和血管畸形的合并存在表明小肠闭锁的发生原因可能与血供异常有关, 该病因与肠系膜缺损的发生相同。
针对肠系膜缺损引发肠梗阻的诊断,术前很难彻底明确,常根据患者的症状和体征决定行保守治疗或手术探查[1]。该类疾病常表现为腹痛、呕吐、腹胀、腹部肿物,甚至出现休克[1, 9]。腹部超声和腹部立位平片有助于排除肠套叠等常见的导致肠梗阻的疾病,但诊断肠系膜裂孔疝的准确率较低,绝大多数经术中探查确诊[1, 9]。针对肠梗阻患者,如出现腹痛持续加重、腹膜炎征象,甚至腹部触及肿物和休克者,应紧急选择手术探查明确诊断和治疗。手术探查可采用开腹和腹腔镜手术,但腹腔镜手术受腹腔空间所限,多用于探查诊断,在治疗方面还存在较大挑战,因此当前常采用开腹手术治疗[1]。本例患儿首先采取腹腔镜探查,发现明显的肠梗阻表现后,立即中转开放手术治疗。手术治疗以解除肠梗阻为主要目的,避免肠梗阻再次发作,主要包括将疝入肠系膜缺损的肠管还纳腹腔,关闭缺损避免肠管再次疝入肠系膜缺损引发复发,如果出现肠坏死则行肠切除肠吻合治疗[9]。本病例的不同之处是,尽管肠系膜完全缺如,但未见肠管疝入肠系膜裂孔,可能与肠系膜裂孔巨大,肠管容易疝入再滑出有关,故不会导致肠管嵌顿。引发该病例出现肠梗阻的根本原因为肠系膜血管与小肠交叉走行引发小肠受压,因此我们采用肠管切断,将其在肠系膜血管前方吻合的方法,解除了该走行关系的异常,进而将肠系膜缺如关闭,避免以后出现肠系膜裂孔疝的可能。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 文献检索,论文调查,数据收集与分析,论文结果撰写为张金山,论文讨论分析为张金山、李龙
| [1] |
Garignon C, Paparel P, Liloku R, et al. Mesenteric hernia: a rare cause of intestinal obstruction in children[J]. J Pediatr Surg, 2002, 37(10): 1493-1494. DOI:10.1053/jpsu.2002.35429 |
| [2] |
Sharma BD, Bhargawa KS, Galviya UD. Transmesenteric hernia[J]. Arch Surg, 1968, 96(2): 306-308. DOI:10.1001/archsurg.1968.01330200144030 |
| [3] |
Annigeri VM, Mahajan JK, Rao KLN. Etiological spectrum of acute intestinal obstruction[J]. Indian Pediatr, 2009, 46(12): 1102-1103. |
| [4] |
Adesola AO. Intestinal obstruction in Africa-a challenge[J]. West Afr Med J Niger Pract, 1968, 17(6): 185-187. |
| [5] |
Baiu I, Hawn MT. Small bowel obstruction[J]. JAMA, 2018, 319(20): 2146. DOI:10.1001/jama.2018.5834 |
| [6] |
Mucha PJr. Small intestinal obstruction[J]. Surg Clin North Am, 1987, 67(3): 597-620. DOI:10.1016/s0039-6109(16)44234-9 |
| [7] |
Olumide F, Adedeji A, Adesika AO. Intestinal obstruction in Nigerian children[J]. J Pediatr Surg, 1976, 11(2): 195-204. DOI:10.1016/0022-3468(76)90287-6 |
| [8] |
Berrocal T, Lamas M, Gutieérrez J, et al. Congenital anomalies of the small intestine, colon, and rectum[J]. Radiographics, 1999, 19(5): 1219-1236. DOI:10.1148/radiographics.19.5.g99se041219 |
| [9] |
Ming YC, Chao HC, Luo CC. Congenital mesenteric hernia causing intestinal obstruction in children[J]. Eur J Pediatr, 2007, 166(10): 1045-1047. DOI:10.1007/s00431-006-0377-8 |
| [10] |
Newsom BD, Kukora JS. Congenital and acquired internal hernias: unusual causes of small bowel obstruction[J]. Am J Surg, 1986, 152(3): 279-285. DOI:10.1016/0002-9610(86)90258-8 |
| [11] |
Janin Y, Stone AM, Wise L. Mesenteric hernia[J]. Surg Gynecol Obstet, 1980, 150(5): 747-754. |
 2024, Vol. 23
2024, Vol. 23


