46,XX性发育异常(46, XX differences of sex development/disorders of sex development, 46, XX DSD)是性发育畸形的一种,过去也称为女性假两性畸形,以先天性肾上腺皮质增生症(congenital adrenal hyperplasia, CAH)最为常见[1-2]。对于合并泌尿生殖窦(urogenital sinus,UGS)异常的CAH患儿,当前主要的治疗方案为激素治疗以及外阴整形手术。关于外阴手术已经发展出多种不同的手术方式,但手术时机及手术方式的选择一直颇受争议。广州医科大学附属广州市妇女儿童医疗中心近年采用带蒂包皮岛状皮瓣阴道成形+阴蒂短缩、Y-V阴唇成形手术治疗雄性化46,XX DSD患儿9例,本文探讨带蒂包皮岛状皮瓣阴道成形术在46,XX DSD女性化手术中的疗效,为46,XX DSD高位尿道阴道合流患儿提供一种有效的手术方法。
资料与方法 一、临床资料本研究为回顾性研究。2017年1月1日至2020年12月1日,广州市妇女儿童医疗中心小儿泌尿外科采用带蒂包皮岛状皮瓣阴道成形+阴蒂短缩、Y-V阴唇成形手术治疗46,XX DSD雄性化表现患儿9例。9例患儿全部确诊为21-羟化酶缺乏导致的CAH,均为失盐型。平均年龄20.2个月(10~62个月)。9例均在内科医师指导下接受规范的内分泌治疗,定期检测血清皮质醇水平及血气生化指标均正常。纳入标准:①社会性别为女性,诊断为46,XX DSD;②经基因检测证实为21-羟化酶缺乏;③外阴Prader分型为Ⅲ~Ⅴ型;④泌尿生殖窦造影证实为高位尿道阴道合流;⑤阴蒂肥大,外阴可见尿道口开口,但无明显阴道开口。排除标准:①Prader分型为Ⅰ~Ⅱ型;②非高位尿道阴道合流;③阴道外口清晰可见。本研究经过广州市妇女儿童医疗中心伦理委员会批准(穗妇儿科伦批字[2022]第124A01号),患儿家属均知情同意。
二、手术方法术前做好肠道准备,并在内分泌科医师指导下进行规范的皮质激素治疗,测量血清皮质醇、血清雄激素及血钠、血钾等指标稳定后送手术室。患儿取截石位,以尽量暴露会阴。完善术前泌尿生殖窦造影及膀胱镜检查,确定阴道、尿道及共同通道的位置及三者的长度。9例均为高位尿道阴道合流(图 1)。将阴蒂头用缝线牵引。UGS向后劈开至暴露阴道开口,做一倒Ⅴ型切口,将阴道从共同通道处游离,用共同通道组织成形尿道,留置尿管。此时,阴道距离会阴皮肤较远,通过游离UGS无法将阴道拖至会阴与皮肤缝合。根据高位阴道开口与会阴的距离,设计带蒂包皮岛状皮瓣。环切阴蒂皮肤,脱套至阴蒂根部后测量皮瓣长度和宽度(图 2)。充分游离带蒂包皮岛状皮瓣,沿最短路径将皮瓣穿过会阴肉膜下翻转至阴道外,用16F引流管作为阴道支架,沿支架进行卷管缝合,成形阴道,注意防止带蒂系膜扭转。将成形的新阴道一端与原阴道外缘间断缝合,另一端与外阴皮肤缝合(图 3)。保留阴蒂背侧神经血管束,切除肥大的海绵体组织。缝合固定阴蒂头,向上牵拉正中皮瓣并于阴蒂头处缝合固定。两侧皮瓣翻转成形小阴唇,行Y-V阴唇成形手术。
|
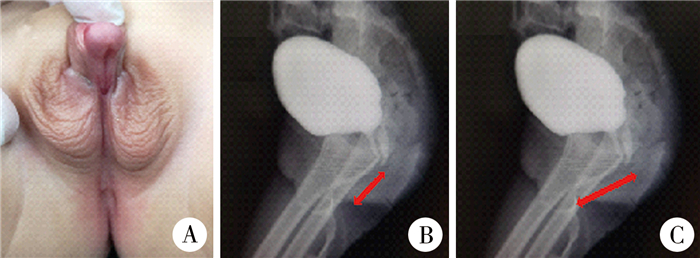
图 1 1例3岁46, XX性发育异常雄性化表现患儿术前会阴部外观及泌尿生殖窦造影(高位尿道阴道合流) Fig.1 Urogenital sinus imaging of preoperative perineal appearance 注 A:患儿术前会阴整体外观;B:患儿泌尿生殖窦合流位置距离会阴皮肤29 mm,红色箭头指示泌尿生殖窦汇合点至阴道前庭;C:患儿泌尿生殖窦共同通道长46 mm,红色箭头指示泌尿生殖窦汇合点至尿道出口 |
|
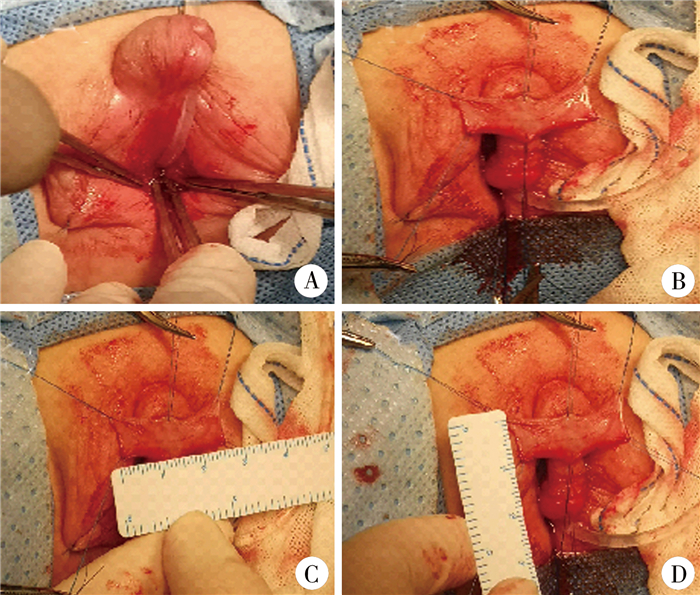
图 2 46, XX性发育异常雄性化表现患儿阴道从泌尿生殖窦分离后,缝合尿道,设计包皮岛状皮瓣,成形阴道手术过程图片 Fig.2 After separating vagina from UGS, urethra was sutured and prepuce island flap designed for shaping a vagina 注 A:沿泌尿生殖窦向后切开共同通道,暴露尿道及阴道外口; B:阴道从泌尿生殖窦分离;C、D:环切阴蒂皮肤,脱套至根部后根据高位阴道开口与会阴的距离,设计带蒂包皮岛状皮瓣(确定和测量皮瓣长度和宽度) |
|
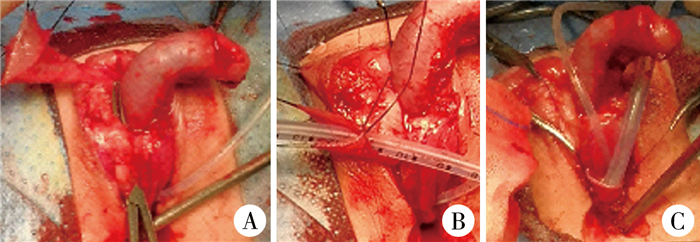
图 3 46, XX性发育异常雄性化表现患儿分离皮瓣,将皮瓣卷管成形阴道手术过程图片 Fig.3 Separating flap and rolling into a tube for shaping a vagina 注 A:充分游离带蒂包皮岛状皮瓣,沿肉膜下将皮瓣穿至原阴道外口;B:用F16引流管作阴道支架,沿支架卷管缝合;C:新阴道与原阴道吻合 |
于术后评估外生殖器外观及并发症。外生殖器外观:①小阴唇边缘是否游离;②阴蒂长度是否 < 5 mm;③两个小阴唇之间的区域被红色黏膜覆盖;④阴道和尿道开口相互独立。并发症:术后伤口愈合情况(愈合良好、愈合不良或延迟愈合、伤口感染、瘢痕形成);依次插入6F、8F、10F扩肛条评估是否存在阴道狭窄;通过术后尿瘘症状及尿路造影评估尿道阴道瘘;通过排尿情况评估是否存在尿失禁、排尿困难(必要时可行尿动力学检查)。
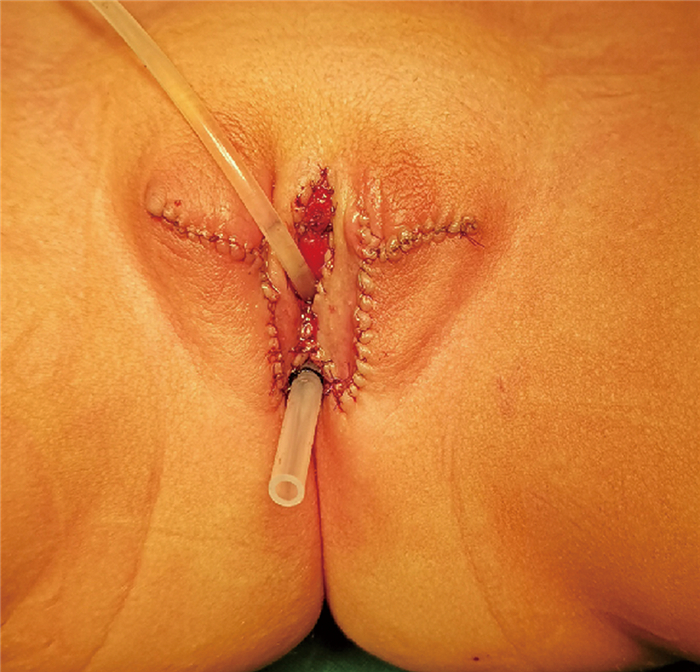
结果9例中失访1例,8例获得随访,术后3~4 d拆除敷料,术后5~7 d出院,术后2周拔除尿管及阴道支架管。8例术后外生殖器外观均得到患儿家属认可,无一例出现尿失禁及排尿困难等下尿路症状,无一例出现尿道阴道瘘;1例在拔除阴道支架2周后出现阴道狭窄,选用扩肛条,采用最小型号(6F)扩肛条扩张阴道,逐渐改用较大型号扩肛条进行阴道扩张,阴道狭窄得到改善;8例随访12~60个月,术后外观和早期排尿功能均达到满意效果(图 4)。
|
图 4 46, XX性发育异常雄性化表现患儿的带蒂包皮岛状皮瓣阴道成形+阴蒂短缩、Y-V阴唇成形术后外观(由于此患儿阴唇发育似阴囊,同时行大阴唇整形) Fig.4 Outer appearance after pedicled prepuce island flap vaginoplasty + clitoris shortening plus Y-V labioplasty |
46,XX DSD是一种染色体核型正常的女性异常雄性化疾病,主要表现为女性阴蒂肥大、阴唇融合、泌尿生殖窦畸形以及全身内分泌、水电解质紊乱等[3]。其病因包括先天肾上腺类固醇激素合成相关酶缺乏导致的肾上腺皮质增生、肿瘤以及母体妊娠时接触过高水平的雄激素(母体孕12周前接触雄激素会导致女性患儿外生殖器发生不同程度的雄性化),在新生儿中的发病率为1/20 000~1/16 000[4-5]。CAH是导致46,XX DSD的主要原因,不同肾上腺类固醇激素合成酶的缺乏以及缺乏程度不同,导致其临床表现也不尽相同,并因此产生了不同的分类[6]。
目前CAH的治疗方案主要是终身口服氢化可的松,联合纠正外生殖器畸形的手术治疗,而手术是否应该早期实行以及手术方式的选择颇有争议。不支持早期手术的学者认为,早期手术的并发症多(包括阴道敏感度下降、阴蒂组织丢失和外观问题等),并且认为家长及患儿没有决定手术的权力,应该等患儿长大后具有自行决定手术的能力时再治疗。但早期一期手术仍为首选治疗方案,2006年芝加哥共识及临床实践指南提出,应对外阴严重雄性化(Prader Ⅲ、Ⅳ和Ⅴ型)的患儿进行手术治疗,并应同时一期修复尿生殖窦畸形[1, 7]。认同早期一期手术治疗的学者认为,早期手术能够减少患儿父母的焦虑心理,因为患儿外表和指定性别之间的不一致可能会影响患儿的心理社会适应,从而造成严重的心理障碍。但由于目前各个中心手术方式及数据记录标准不统一,并且可能存在选择偏倚,所以目前手术时机及不同手术方式的术后并发症问题仍存在争议[8]。现代外生殖器女性化手术包括:阴蒂整形术、阴道成形术、阴唇整形术。对于Prader分级Ⅰ、Ⅱ型的患儿,由于大多未合并泌尿生殖窦畸形,因此不需要进行阴道成形术,而合并泌尿生殖窦畸形的患儿根据UGS合流位置不同,阴道成形术的术式也大有不同。
随着UGS手术的发展,Lesma等[9]采用泌尿生殖窦和会阴皮瓣成形阴道口和会阴,降低了阴道狭窄的发生率,但对于合流位置较高的患儿,手术难度较大,容易损伤尿道括约肌[10]。1997年Rink等[11]采用整体泌尿生殖窦游离(total urogenital mobilization, TUM)治疗高位泌尿生殖窦畸形,尽管此术式能减少术后并发症,但容易损伤到UGS中参与复杂的尿控、性功能及阴蒂感觉的神经。2006年,Rink等[12]采用部分泌尿生殖窦游离术(partial urogenital mobilization, PUM)行阴道成形,该术式通过降低阴道游离部至耻骨尿道韧带部位,减少了重要的神经血管损伤,但仍然会有潜在的括约肌系统或神经损伤风险[5, 13]。2013年Acimi[4]使用包皮内板进行阴道成形,18例患者中只有1例阴道狭窄和1例尿道阴道瘘,说明使用阴蒂包皮内板成形阴道具有可行性。
本组9例患儿,8例经过12~60个月的随访,术后外生殖器外观均得到家属满意,无一例出现尿失禁及尿道阴道瘘;尽管1例出现阴道狭窄,但经阴道扩张后症状得到改善。术中阴道至皮肤的垂直距离决定了中整体阴道拖出UGS的难度。本研究随访时间尚短,随着随访时间延长,是否会有新增阴道狭窄尚不明确。笔者认为防止术后阴道狭窄的关键在于:①术中需充分游离带蒂包皮岛状皮瓣,并在游离过程中尽量保留皮瓣血供;②术中注意沿最短路径将皮瓣穿过肉膜下翻转至阴道外;③卷管的新阴道直径要与原阴道直径尽量保持一致;④吻合阴道过程中需进行无张力缝合。Acimi等[14]在原基础上增加手术例数,经随访发现尽管仍有患者出现阴道狭窄,但他们认为并不需要立即扩张阴道,该狭窄症状在患儿成年时经过性生活之后可得到缓解。对于先天性阴道闭锁行阴道成形术者,可通过阴道模具进行阴道扩张[15]。尽管目前没有关于UGS手术并发阴道狭窄症状并随访至成年的相关报道,但成人阴茎内翻阴道成形术后阴道狭窄的处理可作为治疗参考,包括阴道扩张、瘢痕切开以及阴道修补重建术等[16-17]。
包皮皮肤作为皮瓣成形阴道有以下优点:①包皮内板的组织学特征与阴道壁相近:黏膜内衬非角质化的鳞状上皮,不含皮脂腺毛囊;②包皮富含与性感受相关的神经末梢,对于术后阴道性感受的获取至关重要[18-19];③由于包皮内板没有皮下组织,因而更有弹性,可以避免术后纤维化造成的瘢痕及狭窄[14, 20]。Savanelli等[21]使用包皮翼状皮瓣重建阴道前庭及远端尿道,也获得了满意的外观。总之,对于仅需要扩大阴道开口,而无需行阴道替代(通常仅用于阴道闭锁或发育不全)的外阴畸形,只要UGS开口到会阴皮肤的距离小于2 cm,可单独使用包皮内板进行阴道成形;如果有更高位的尿道阴道合流,则可联合TUM进行治疗。
尽管手术时机备受争议,我们仍然支持早期一期手术。因为尽早的性别分配有利于儿童性心理朝正常方向发展,也能缓解父母对患儿外生殖器模糊所产生的焦虑。另外,一期手术可以使外科医师灵活地使用多余阴茎皮肤用于重建工作。尽管阴道在幼儿时期并不重要,但从患儿身心健康、性别认同、性别角色认定及今后社会地位的角度思考,早期一期手术治疗还是值得的。当然,为了更加客观地评估这项手术的治疗效果,仍然需要对患儿进行长期随访,待成年后进一步评估。
综上所述,带蒂包皮岛状皮瓣阴道成形术是治疗雄性化46, XX DSD高位阴道合流可供选择的有效方法,可单独或联合TUM技术使用。术后可获得开口于前庭的无狭窄阴道、良好的排尿控制能力和满意的外生殖器外观。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 文献检索为张正涛、高晓峰、朱士博; 论文调查设计为伏雯、刘国昌、张正涛、赵天鑫; 论文撰写为张正涛、邓富铭、朱士博; 论文讨论分析为张正涛、伏雯、刘国昌
| [1] |
Hughes IA, Houk C, Ahmed SF, et al. Consensus statement on management of intersex disorders[J]. Arch Dis Child, 2006, 91(7): 554-563. DOI:10.1136/adc.2006.098319 |
| [2] |
李东, 林涛. 儿童女性假两性畸形的外科治疗进展[J]. 检验医学与临床, 2015, 12(18): 2792-2795. Li D, Lin T. Recent surgical advances for female pseudohermaphroditism in children[J]. Lab Med Clin, 2015, 12(18): 2792-2795. DOI:10.3969/j.issn.1672-9455.2015.18.066 |
| [3] |
吴德华, 唐达星, 徐珊, 等. 尿生殖窦部分游离术在雄性化46, XX性别发育异常治疗中的应用[J]. 中华小儿外科杂志, 2016, 37(7): 491-495. Wu DH, Tang DX, Xu S, et al. Efficacy of partial urogenital sinus mobilization for virilized 46, XX disorders of sex development[J]. Chin J Pediatr Surg, 2016, 37(7): 491-495. DOI:10.3760/cma.j.issn.0253-3006.2016.07.003 |
| [4] |
Acimi S. Vaginoplasty using the inner surface or mucosa of the prepuce in children with congenital adrenal hyperplasia[J]. J Pediatr Urol, 2013, 9(6 Pt B): 1038-1042. DOI:10.1016/j.jpurol.2013.02.009 |
| [5] |
Baskin A, Wisniewski AB, Aston CE, et al. Post-operative complications following feminizing genitoplasty in moderate to severe genital atypia: results from a multicenter, observational prospective cohort study[J]. J Pediatr Urol, 2020, 16(5): 568-575. DOI:10.1016/j.jpurol.2020.05.166 |
| [6] |
Baronio F, Ortolano R, Menabò S, et al. 46, XX DSD due to androgen excess in monogenic disorders of steroidogenesis: genetic, biochemical, and clinical features[J]. Int J Mol Sci, 2019, 20(18): 4605. DOI:10.3390/ijms20184605 |
| [7] |
Gardner M, Sandberg DE. Navigating surgical decision making in disorders of sex development (DSD)[J]. Front Pediatr, 2018, 6: 339. DOI:10.3389/fped.2018.00339 |
| [8] |
Cools M, Nordenström A, Robeva R, et al. Caring for individuals with a difference of sex development (DSD): a consensus statement[J]. Nat Rev Endocrinol, 2018, 14(7): 415-429. DOI:10.1038/s41574-018-0010-8 |
| [9] |
Lesma A, Bocciardi A, Montorsi F, et al. Passerini-glazel feminizing genitoplasty: modifications in 17 years of experience with 82 cases[J]. Eur Urol, 2007, 52(6): 1638-1644. DOI:10.1016/j.eururo.2007.02.068 |
| [10] |
郭云飞, 马耿, 葛征. Passerini-Glazel手术治疗先天性肾上腺皮质增生所致女性假两性畸形[J]. 临床小儿外科杂志, 2012, 11(4): 287-288, 301. Guo YF, Ma G, Ge Z. Passerini-Glazel procedure for female pseudohermaphroditism due to congenital adrenocortical hyperplasia[J]. J Clin Ped Sur, 2012, 11(4): 287-288, 301. DOI:10.3969/j.issn.1671-6353.2012.04.015 |
| [11] |
Rink RC, Pope JC, Kropp BP, et al. Reconstruction of the high urogenital sinus: early perineal prone approach without division of the rectum[J]. J Urol, 1997, 158(3 Pt 2): 1293-1297. |
| [12] |
Rink RC, Metcalfe PD, Kaefer MA, et al. Partial urogenital mobilization: a limited proximal dissection[J]. J Pediatr Urol, 2006, 2(4): 351-356. DOI:10.1016/j.jpurol.2006.04.002 |
| [13] |
Palmer BW, Trojan B, Griffin K, et al. Total and partial urogenital mobilization: focus on urinary continence[J]. J Urol, 2012, 187(4): 1422-1426. DOI:10.1016/j.juro.2011.12.012 |
| [14] |
Acimi S, Bessahraoui M, Acimi MA, et al. Vaginoplasty and creating labia minora in children with disorders of sex development[J]. Int Urol Nephrol, 2019, 51(3): 395-399. DOI:10.1007/s11255-018-2058-8 |
| [15] |
黄芳, 李琼珍, 李玲, 等. 改良模具在乙状结肠代阴道成形术中的临床应用[J]. 中华妇幼临床医学杂志(电子版), 2013, 9(2): 148-150. Huang F, Li QZ, Li L, et al. Clinical application of latex double channel catheter during sigmoid colon vaginoplasty[J]. Chin J Obstet Gynecol Pediatr (Electronic Edition), 2013, 9(2): 148-150. DOI:10.3877/cma.j.issn.1673-5250.2013.02.009 |
| [16] |
Ellerkamp V, Rall KK, Schaefer J, et al. Surgical therapy after failed feminizing genitoplasty in young adults with disorders of sex development: retrospective analysis and review of the literature[J]. J Sex Med, 2021, 18(10): 1797-1806. DOI:10.1016/j.jsxm.2021.07.008 |
| [17] |
Drinane JJ, Santucci R. What urologists need to know about male to female genital confirmation surgery (vaginoplasty): techniques, complications and how to deal with them[J]. Minerva Urol Nefrol, 2020, 72(2): 162-172. DOI:10.23736/S0393-2249.20.03618-8 |
| [18] |
Winkelmann RK. The cutaneous innervation of human newborn prepuce[J]. J Invest Dermatol, 1956, 26(1): 53-67. DOI:10.1038/jid.1956.5 |
| [19] |
Taylor JR, Lockwood AP, Taylor AJ. The prepuce: specialized mucosa of the penis and its loss to circumcision[J]. Br J Urol, 1996, 77(2): 291-295. DOI:10.1046/j.1464-410x.1996.85023.x |
| [20] |
Tuncali D, Bingul F, Talim B, et al. Histologic characteristics of the human prepuce pertaining to its clinical behavior as a dual graft[J]. Ann Plast Surg, 2005, 54(2): 191-195. DOI:10.1097/01.sap.0000141939.42990.70 |
| [21] |
Savanelli A, Alicchio F, Esposito C, et al. A modified approach for feminizing genitoplasty[J]. World J Urol, 2008, 26(5): 517-520. DOI:10.1007/s00345-008-0298-4 |
 2024, Vol. 23
2024, Vol. 23


