当儿童被诊断为单纯扁桃体炎、睡眠呼吸障碍(sleep-disordered breathing, SDB)、中度或重度阻塞性睡眠呼吸暂停(obstructive sleep apnea, OSA),且临床表现为扁桃体和(或)腺样体肥大时,建议行扁桃体(伴或不伴腺样体)切除术[1]。扁桃体(伴或不伴腺样体)切除术后患儿苏醒期常疼痛明显,因而发生苏醒期躁动,影响苏醒期安全,如何实现最佳的术后疼痛管理是临床工作的一项挑战[2]。控制术后疼痛通常需要联合使用阿片类药物和辅助镇痛药物,如非甾体抗炎药(nonsteroidal anti-inflammatory drugs, NSAIDs),以减少单纯使用阿片类药物带来的呕吐、过度镇静和呼吸抑制等副作用。布洛芬注射液可用于缓解轻至中度疼痛,或作为阿片类镇痛药的辅助用药用于治疗中至重度疼痛,美国耳鼻咽喉头颈外科学会认为布洛芬注射液是一种安全的NSAIDs,可减轻儿童扁桃体切除术后的疼痛[3]。研究认为苏醒期躁动常见于3~9岁人群[4]。目前,3~9岁儿童是儿童扁桃体(伴或不伴腺样体)切除术的主要人群。因此,本研究旨在观察3~9岁儿童扁桃体(伴或不伴腺样体)切除术中预防性静脉使用布洛芬注射液对于缓解术后苏醒期疼痛的效果。
资料与方法 一、一般资料本研究为前瞻性、单中心、双盲、随机对照研究。纳入2021年4月至2021年9月于首都医科大学附属北京儿童医院行全身麻醉下扁桃体(伴或不伴腺样体)切除术的120例患儿作为研究对象。病例纳入标准:①年龄3~9岁;②美国麻醉医师协会(American Society of Anesthesiologists, ASA)风险分级Ⅰ~Ⅱ级;③诊断为单纯扁桃体炎、SDB或OSA,拟接受择期低温等离子扁桃体(伴或不伴腺样体)切除术。排除标准:①存在认知障碍;②存在电解质紊乱;③术前应用镇痛药物;④术中手术方案改变;⑤既往有手术史;⑥对研究药物过敏;⑦伴有肝、肾、神经系统或神经肌肉疾病;⑧伴有呼吸系统疾病或心脏疾病;⑨有出血风险;⑩家属拒绝参与研究。
纳入的120例患儿中,4例因术前接受镇痛治疗、8例因家属拒绝参与研究而被排除,最终108例患儿纳入研究并进行了随机分组,对照组和观察组各54例,观察组中有2例术中改变了手术方案,只行腺样体切除术,因此被剔除,最终本研究共纳入106例患儿。本研究经首都医科大学附属北京儿童医院伦理委员会审核批准(2021 — E — 015 — Y — 001),患儿监护人均知情并签署知情同意书。该研究于2021年4月7日在中国临床试验注册中心进行注册(ChiCTR2100045128)。
二、样本量的计算本研究经前期预实验结果表明(观察组和对照组各10例),两组苏醒后15 min的FLACC评分(Face, Legs, Activity, Cry, Consolability score, FLACC) 分别为(2.7±2.4)分和(4.1±2.1)分,两组整体标准差为2.4分。应用PASS软件计算样本量,双侧检验,α=0.05,β=0.2,脱落率20%,按1 ∶ 1分配,每组所需样本量为60例,共120例。
三、分组方法及麻醉管理 (一) 研究对象分组研究人员在手术前1天对潜在受试者进行筛选。患儿按1 ∶ 1的比例随机分配到观察组(使用布洛芬注射液)和对照组(不使用布洛芬注射液)。试验分配顺序采用随机数字表法,奇数为观察组,偶数为对照组。在进行最终数据分析之前,患儿及收集临床信息的研究人员对分组情况均不知情。
(二) 麻醉管理两组均采用统一的麻醉管理方法。入室后常规建立静脉通路,输注乳酸林格溶液,监测心电图、无创血压、脉搏血氧饱和度和脑电双频谱指数(bispectral index, BIS)。麻醉诱导阶段均采用丙泊酚2 mg/kg、芬太尼2 μg/kg、顺阿曲库铵0.1 mg/kg和地塞米松0.1 mg/kg(极量为5 mg)静脉注射。麻醉诱导成功后予气管插管。
应用丙泊酚和瑞芬太尼维持麻醉。丙泊酚泵注初始剂量为10 mg·kg-1·h-1,根据术中BIS值(40~60)调整剂量(每次以1 mg·kg-1·h-1为标准调整,调整后观察3 min,若BIS值仍不达标,则再次调整。BIS低于40时,减少泵速,BIS高于60时,增加泵速);瑞芬太尼泵注初始剂量为0.3~0.4 μg·kg-1· min-1,根据术中血压情况(收缩压变化在基线值的20%以内)调整剂量(每次以0.05 μg · kg-1 · h-1为标准调整,调整后观察3 min,若收缩压仍不达标,则再次调整。低于基线20%以上时,减少泵速,高于基线20%时,增加泵速)。术毕静脉给予昂丹司琼(0.1 mg/kg)预防恶心呕吐,带气管插管转入麻醉后恢复室(post-anesthesia care unit, PACU)。患儿自主呼吸恢复,呼吸频率规律且>10次/分,自主呼吸下潮气量>6 mL/kg时,拔除气管插管。
(三) 预防性镇痛方法在手术开始时观察组静脉输入布洛芬注射液,剂量为10 mg/kg(极量为400 mg),用0.9%氯化钠注射液稀释,最终使用浓度不超过4 mg/mL,输注时间15 min。
四、观察指标及相关定义从电子病例系统收集患儿年龄、性别、体重指数(body mass index, BMI)、诊断等信息,从麻醉记录中收集麻醉持续时间(麻醉诱导至停止维持药物时间)和拔管时间(停止维持药物至拔除气管插管时间)。在PACU内,评估并记录患儿苏醒后2 h以内、以15 min为间隔的8个时间点(分别记为T1、T2、T3、T4、T5、T6、T7、T8)FLACC疼痛评分。FLACC评分标准为:无痛:0分,轻度疼痛:1~3分,中度疼痛:4~6分,重度疼痛:7~10分,见表 1。
| 表 1 FLACC评分标准 Table 1 FLACC score |
|
|
补救性镇痛方法:当FLACC评分≥4分,则单次静脉给予芬太尼0.5 μg/kg,10 min后可根据需要重复使用(最大累积剂量不超过2 μg/kg)。
本研究主要结局指标为患儿苏醒期各时间点的FLACC评分,次要结局指标为苏醒期接受芬太尼补救镇痛的人数及次数。
五、统计学处理使用SPSS 26.0、GraphPad Prism 9.1进行统计分析。应用直方图和Kolmogorov-Smirnov检验评估计量数据的正态性,对于服从正态分布的计量资料采用x ± s表示,组间比较采用两独立样本t检验;对于不服从正态分布的计量资料采用M(Q1, Q3)表示,组间比较采用Wilcoxon秩和检验分析;计数资料采用例(百分比)表示,组间比较采用χ2检验和Fisher精确概率法。采用重复测量方差分析和事后Sidak多重比较检验对不同时间点的FLACC评分进行分析。P < 0.05为差异有统计学意义。
结果 一、基线资料本研究106例患儿中,男57例、女性49例,年龄5.0(4.0,7.0)岁,BMI为16.6(14.6,18.1)kg/m2。患儿一般资料见表 2。两组年龄、性别、BMI、诊断、麻醉时间和拔管时间差异均无统计学意义(P>0.05)。
| 表 2 两组扁桃体切除术患儿基线资料比较 Table 2 Comparison of baseline characteristics between two groups |
|
|
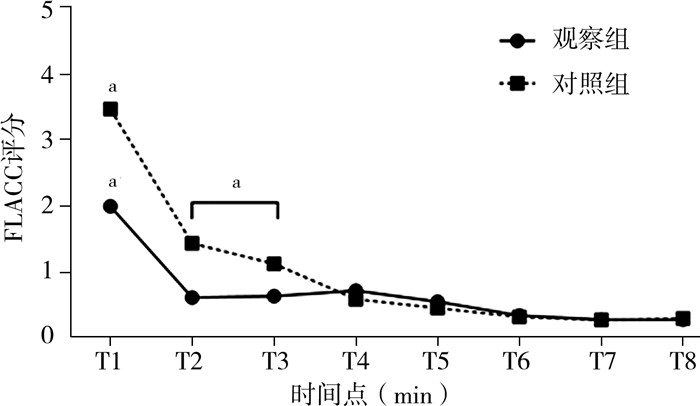
经重复测量方差分析组间比较显示:苏醒后T1和T2时间点的FLACC评分观察组分别为(2.0±2.4)分和(0.6±1.0)分,对照组分别为(3.5±2.8)分和(1.4±1.4)分,差异有统计学意义(P < 0.05);两组其他时间点的FLACC评分差异无统计学意义(P>0.05),见表 3。各时间点FLACC评分变化趋势见图 1。重复测量方差分析表明,两组FLACC评分均随时间推移而下降,时间效应具有统计学意义(P < 0.05)。两组FLACC评分下降幅度不同,组间效应具有统计学意义(P < 0.05)。组内比较:事后Sidak多重比较检验显示见图 1,两组T1时间点FLACC分数均高于其他时间点,差异具有统计学意义(P < 0.05);观察组中,T2~T8时间点之间的FLACC评分差异无统计学意义(P>0.05);对照组中,T2和T3的FLACC评分差异无统计学意义(P>0.05),T4~T8的FLACC评分均低于T2和T3时间点的FLACC评分,差异具有统计学意义(P < 0.05)。
| 表 3 两组扁桃体切除术后患儿苏醒后2 h内各时间点FLACC评分(x ± s, 分) Table 3 FLACC scores at various timepoints within 2 hours post-awakening for both groups(x ± s, point) |
|
|
|
图 1 两组扁桃体切除术患儿苏醒后不同时间点FLACC评分变化 Fig.1 Changes in FLACC scores at different timepoints post-awakening in both groups 注 FLACC:面部表情,腿部活动,体位,哭闹,可安慰度;采用重复测量方法分析,球形检验P>0.05,即满足球形检验假设,行一元方差分析;本图仅展示组内比较,aP < 0.05 |
| 表 4 两组扁桃体切除术患儿苏醒后芬太尼补救镇痛人次情况 Table 4 Number of instances of fentanyl rescue analgesia post-awakening in both groups |
|
|
观察组与对照组苏醒后接受芬太尼补救性镇痛的患儿人数[(9/52,17.3%)比(21/54,38.9%)] 差异具有统计学意义(P < 0.05),苏醒后接受1次以上芬太尼补救性镇痛的人数[(4/52,7.7%)比(15/54,27.8%)]差异亦具有统计学意义(P < 0.05)。
讨论本研究结果表明,术中预防性应用布洛芬注射液可显著减轻3~9岁患儿扁桃体(伴或不伴腺样体)切除术后苏醒期疼痛的程度。两组术后苏醒期T1时间点的FLACC疼痛评分比较,观察组(2.0±2.4)分明显低于对照组(3.5±2.8)分,表明术中预防性使用布洛芬注射液的患儿苏醒期疼痛缓解更明显。重复测量方差分析中的时间效应具有统计学意义,表明两组FLACC评分均随时间推移呈下降趋势,同时组间比较也具有统计学意义,表明两组下降趋势不同。具体变化可以从事后多重比较和图 1看出,观察组术后T2~T8各时间点的FLACC评分趋于低值且稳定,对照组术后T4~T8各时间点趋于低值且稳定,组间比较证明两组稳定的低值之间无差异,处在相同水平,由此可见术中预防性静脉使用布洛芬注射液的儿童在苏醒期疼痛缓解更快。
苏醒后补救性镇痛结果显示,术中预防性使用布洛芬注射液的儿童,需要芬太尼补救性镇痛的人数[观察组(9/52,17.3%)比对照组(21/54,38.9%);P < 0.05] 和次数更少[接受1次以上芬太尼补救镇痛的患儿人数为:观察组(4/52,7.7%)、对照组(15/54,27.8%);P < 0.05]。综上所述,术中预防性使用布洛芬注射液可有效缓解3~9岁患儿扁桃体(伴或不伴腺样体)切除术后苏醒期的疼痛程度。
扁桃体切除术后疼痛治疗常需要联合使用阿片类药物和辅助镇痛药。一直以来,阿片类药物是疼痛治疗的一线药物,然而其副作用限制了其使用[5]。减少阿片类药物的应用有助于减少与阿片类药物相关的呕吐和呼吸抑制等并发症发生。尽管有大量辅助镇痛药物可供选择,但要实现充分的疼痛控制仍然是一项挑战[6]。研究显示,右美托咪定与对乙酰氨基酚联合使用可减少术后苏醒期对阿片类药物的需求[7]。Faramarziet等[8]研究表明,塞来昔布是小儿日间手术中扁桃体切除术后疼痛治疗的合适选择。一项Meta分析结果表明,蜂蜜也可作为一种风险极低的缓解疼痛药[9]。可见辅助镇痛药物有多种选择,目前非甾体抗炎药仍然是儿童术后辅助疼痛治疗的理想药物。本研究证实预防性使用布洛芬注射液可以明显减轻儿童扁桃体(伴或不伴腺样体)切除术后疼痛程度。《美国耳鼻咽喉头颈外科学会临床实践指南》强烈推荐使用布洛芬注射液[10]。同时,有研究表明,布洛芬注射液的副作用和不良反应较轻,在非甾体抗炎药中,是胃肠道毒性最低的一种[11]。此外布洛芬注射液还具有抗炎特性,可抑制与手术创伤相关的炎症连锁反应,降低术后疼痛的发生率,因此是一种可靠的围手术期辅助镇痛药物[12]。另有一项研究指出,术中应用布洛芬注射液可显著减少扁桃体切除术后患儿补救性镇痛药芬太尼的使用量,这与本试验结果一致[13]。
本研究存在一些局限性。①这是一项单中心研究,且术中使用了瑞芬太尼,虽然为常规剂量,但不能排除瑞芬太尼引起的痛觉过敏,可能会对结果产生影响;②患儿均采用全凭静脉麻醉,因此研究结果不能外展到采用其他麻醉技术(如挥发性麻醉剂)的患儿;③该研究主要针对术后苏醒期疼痛,没有进行术后随访以进一步分析术中预防性应用布洛芬注射液对于术后疼痛的远期影响。
综上所述,对接受扁桃体切除术的3~9岁患儿而言,术中预防性静脉输注布洛芬注射液可有效缓解麻醉后苏醒期疼痛,并可显著减少术后苏醒期补救性镇痛药物的使用。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 王小雪、高铮铮负责文献检索;王小雪、高铮铮、张建敏负责论文调查设计;王小雪、高铮铮负责数据收集与分析;王小雪、高铮铮、马阳巍负责论文结果撰写;王小雪、张建敏、张富洲、蔡黎明负责论文讨论分析;张建敏负责对文章知识性内容进行审阅
| [1] |
Working Group of Chinese Guideline for the Diagnosis and Treatment of Childhood OSA, Subspecialty Group of Pediatrics, Society of Otorhinolaryngology Head and Neck Surgery, Chinese Medical Association, Subspecialty Group of Respiratory Diseases, Society of Pediatrics, Chinese Medical Association, et al. Chinese guideline for the diagnosis and treatment of childhood obstructive sleep apnea (2020)[J]. Pediatr Investig, 2021, 5(3): 167-187. DOI:10.1002/ped4.12284 |
| [2] |
Salonen A, Kokki H, Nuutinen J. The effect of ketoprofen on recovery after tonsillectomy in children: a 3-week follow-up study[J]. Int J Pediatr Otorhinolaryngol, 2002, 62(2): 143-150. DOI:10.1016/s0165-5876(01)00610-3 |
| [3] |
Baugh RF, Archer SM, Mitchell RB, et al. Clinical practice gui-deline: tonsillectomy in children[J]. Otolaryngol Head Neck Surg, 2011, 144(1 Suppl): S1-S30. DOI:10.1177/0194599818801757 |
| [4] |
Kanaya A. Emergence agitation in children: risk factors, prevention, and treatment[J]. J Anesth, 2016, 30(2): 261-267. DOI:10.1007/s00540-015-2098-5 |
| [5] |
Jin ZS, Lee C, Zhang K, et al. Safety of treatment options available for postoperative pain[J]. Expert Opin Drug Saf, 2021, 20(5): 549-559. DOI:10.1080/14740338.2021.1898583 |
| [6] |
Jensen DR. Pharmacologic management of post-tonsillectomy pain in children[J]. World J Otorhinolaryngol Head Neck Surg, 2021, 7(3): 186-193. DOI:10.1016/j.wjorl.2021.03.004 |
| [7] |
Rudikoff AG, Tieu DD, Banzali FM, et al. Perioperative acetaminophen and dexmedetomidine eliminate post-operative opioid requirement following pediatric tonsillectomy[J]. J Clin Med, 2022, 11(3): 561. DOI:10.3390/jcm11030561 |
| [8] |
Faramarzi M, Roosta S, Eghbal MH, et al. Comparison of celecoxib and acetaminophen for pain relief in pediatric day case tonsillectomy: a randomized double-blind study[J]. Laryngoscope Investig Otolaryngol, 2021, 6(6): 1307-1315. DOI:10.1002/lio2.685 |
| [9] |
Lal A, Chohan K, Chohan A, et al. Role of honey after tonsillectomy: a systematic review and meta-analysis of randomised controlled trials[J]. Clin Otolaryngol, 2017, 42(3): 651-660. DOI:10.1111/coa.12792 |
| [10] |
Mitchell RB, Archer SM, Ishman SL, et al. Clinical practice guideline: tonsillectomy in children (update)-executive summary[J]. Otolaryngol Head Neck Surg, 2019, 160(2): 187-205. DOI:10.1177/0194599818807917 |
| [11] |
Barbagallo M, Sacerdote P. Ibuprofen in the treatment of chil-dren's inflammatory pain: a clinical and pharmacological overview[J]. Minerva Pediatr, 2019, 71(1): 82-99. DOI:10.23736/S0026-4946.18.05453-1 |
| [12] |
Bruno A, Tacconelli S, Patrignani P. Variability in the response to non-steroidal anti-inflammatory drugs: mechanisms and perspectives[J]. Basic Clin Pharmacol Toxicol, 2014, 114(1): 56-63. DOI:10.1111/bcpt.12117 |
| [13] |
Moss JR, Watcha MF, Bendel LP, et al. A multicenter, randomized, double-blind placebo-controlled, single dose trial of the safety and efficacy of intravenous ibuprofen for treatment of pain in pediatric patients undergoing tonsillectomy[J]. Paediatr Anaesth, 2014, 24(5): 483-489. DOI:10.1111/pan.12381 |
 2024, Vol. 23
2024, Vol. 23


