小儿腹腔镜下鞘突管或疝囊高位结扎术是治疗小儿鞘膜积液或腹股沟斜疝最常用的手术方式。目前常用器械为10 mm、5 mm及3 mm腹腔镜。本研究通过回顾性分析经脐单孔1.1 mm腹腔镜、经脐单孔3 mm腹腔镜以及经脐双孔3 mm腹腔镜下,行鞘突管或疝囊高位结扎术治疗的小儿鞘膜积液或腹股沟斜疝患儿临床疗效及术后并发症情况,探讨和评价经脐单孔1.1 mm腹腔镜下手术治疗小儿鞘膜积液或腹股沟斜疝的安全性、可行性以及应用价值。
资料与方法 一、一般资料回顾性分析2022年1月至2023年8月深圳市宝安区妇幼保健院小儿外科收治的鞘膜积液或腹股沟斜疝患儿临床资料。共计140例,其中男性119例,女性21例。按照家长自愿选择的原则,30例采取单孔1.1 mm腹腔镜(STORZ O°膀胱镜镜管)及自制2 mm穿刺器(图 1)完成手术,为A组;30例采取单孔法3 mm腹腔镜及3.3 mm穿刺器完成手术,为B组;80例应用双孔法3 mm腹腔镜及3.3 mm穿刺器完成手术,为C组(因3 mm经脐单孔、3 mm经脐双孔腹腔镜下手术病例相对较多,故采用随机数字表法分别选取其中30例及80例纳入研究)。纳入标准:①诊断为鞘膜积液或腹股沟斜疝;②年龄小于14岁。排除标准:①合并其他疾病;②术中发现存在腹腔粘连、滑动疝等。为了减少手术医师经验的差别,3 mm腹腔镜手术由主治及主治以上职称的医师完成,1.1 mm腹腔镜手术为新开展术式,主刀限于主任医师。
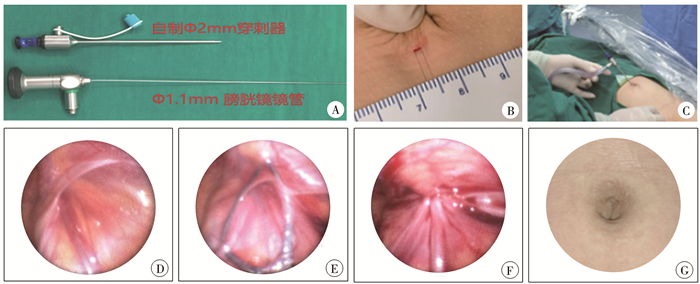
|
图 1 采用1.1 mm腹腔镜行鞘突管或疝囊高位结扎术的器械及患儿手术前、手术中、手术后照片 Fig.1 Endoscopic instruments and surgical images 注 A:1.1 mm腹腔镜(STORZ 0°膀胱镜镜管,型号: 27033AA)及自制2 mm穿刺器;B:1.8 mm手术切口;C:术中腹腔外情况;D、E、F:术中腹腔照片;G:术后切口瘢痕极小 |
本研究通过了深圳市宝安区妇幼保健院伦理委员会审核批准(LLSCHY—2023—03—09—10)。患儿监护人均知情并签署知情同意书。
二、手术方法完善常规术前检查。术前40 min用开塞露通便。术中气腹压为7~10 mmHg (1 mmHg=0.133 kPa),年龄小、体型偏瘦者气腹压稍低。A组于脐上缘取1.8 mm切口,置入自制2 mm穿刺器,置入1.1 mm腹腔镜;B组于脐上缘取3 mm切口,置入3.3 mm Trocar;均使用施爱德微创筋膜闭合器带7号丝线,经未闭合内环口腹壁体表投影上方进入腹膜浅层,使用注水或经腹壁5 mL一次性注射器针头辅助的方式,将7号丝线穿过输精管、精索血管及腹膜间隙(男童)或子宫圆韧带下方(女童),于腹膜外环形结扎鞘突管或疝囊。C组取脐部左缘及右缘3 mm切口,置入3.3 mm Trocar,分别置入3 mm腹腔镜及3 mm操作钳,使用普通疝针带7号丝线经内环口腹壁体表投影上方进入腹膜浅层,在3 mm操作钳辅助下,于腹膜外环形结扎鞘突管或疝囊(图 1及图 2)。术前诊断为单侧腹股沟斜疝或鞘膜积液者,常规探查对侧鞘突管,若存在对侧鞘突管未闭合,则行鞘突管或疝囊高位结扎术。
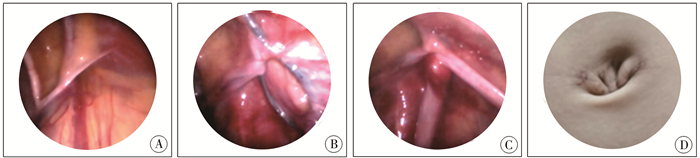
|
图 2 采用3 mm双孔腹腔镜器械实施鞘突管或疝囊高位结扎术患儿术中和术后照片 Fig.2 Double-hole laparoscopic image 注 A、B、C:术中照片;D:术后照片 |
经门诊复查或电话对患儿进行随访。收集所有患儿一般资料及临床数据,包括手术年龄、有无复发,以及是否发生医源性隐睾、切口感染、阴囊水肿、线结炎等。
四、统计学处理应用SPSS 26进行统计学分析。对于手术年龄、发病时长、手术时间等计量资料先进行正态性检验,服从正态分布的计量资料以x±s表示。三组间比较采取单因素方差分析,对组间两两比较采取LSD-t检验。不服从正态分布的计量资料采用M(Q1, Q3)表示,三组间比较采用Kruskal-Wallis H检验,对有统计学意义的计量资料进行成对比较。计数资料采用χ2检验或Fisher精确检验。P<0.05为差异有统计学意义。
结果A组患儿平均手术年龄2.57岁,平均随访时间5.22个月;B组患儿平均年龄3.81岁,平均随访时间6.70个月;C组患儿平均年龄2.81岁,平均随访时间6.38个月。三组均无一例复发、医源性隐睾、切口感染、阴囊水肿等发生;C组有1例术后出现腹股沟区切口肉芽肿(1/80)。
三组患儿性别、病种分布以及术前和术中发现单双侧情况、手术时长及发病时长比较,差异均无统计学意义(P>0.05),三组患儿年龄、单侧手术时间差异具有统计学意义(P值分别为0.030和0.039),详见表 1及表 2。组间两两比较,A、C组平均年龄小于B组(A组比B组, P=0.012、C组比B组, P=0.024),A、C两组单侧手术时间均长于B组(A组比B组, P=0.045;C组比B组, P=0.015),见表 2。
| 表 1 三组腹腔镜下鞘突管或疝囊高位结扎术患儿一般资料比较 Table 1 Comparing general profiles of three groups undertaking endoscopy for hydrocele and inguinal hernia |
|
|
| 表 2 三组腹腔镜下鞘突管或疝囊高位结扎术患儿手术情况比较 Table 2 Comparing intraoperative findings of three groups undertaking endoscopy for hydrocele and inguinal hernia |
|
|
腹股沟斜疝和鞘膜积液是小儿外科常见疾病。小儿腹膜鞘状突关闭不完全、停顿或延迟,导致鞘状突处于半开放或开放状态,可引起鞘膜积液或腹股沟疝。在男童,小肠是最常见的疝内容物;在女婴,卵巢是最常见疝内容物;但1岁以后肠管疝出越来越常见,至青春期以后,卵巢为疝内容物则很罕见。传统手术方式为经腹股沟鞘突管或疝囊高位结扎术,手术过程中需要解剖腹股沟区,可能损伤输精管,是男性不育的原因之一,且存在瘢痕较大、无法探查对侧、难以识别腹股沟直疝或股疝等缺点。腹腔镜鞘突管或疝囊高位结扎术无需切开腹壁各层,不损伤腹股沟区解剖结构,可以清晰显示内环口周围的精索血管和输精管,一般不会出现精索血管和输精管等损伤,单侧鞘膜积液或腹股沟斜疝常合并对侧内环口未闭,腹腔镜下可以清楚探查对侧内环口是否未闭并予治疗,预防对侧出现鞘膜积液或腹股沟疝,避免再次手术。目前对于对侧内环口未闭合是否一并进行高位结扎术仍然存在争议[11]。为避免再次手术,我们在临床中对于未闭的内环口均一并进行手术。
腹腔镜手术治疗腹股沟斜疝和鞘膜积液主要有单孔法、双孔法和三孔法。三孔法因腹壁切口较多,创伤较大,已逐渐摒弃。目前主流手术方法为双孔法,经脐缘+脐左侧腹壁切口或经脐缘两侧切口进行手术,脐左侧腹壁切口手术后肉眼可见切口瘢痕形成,但因操作钳与腹腔镜距离较远,可减少筷子效应,对于初学者更合适,可有效降低手术难度;经脐缘两侧切口手术后亦可见切口瘢痕,但瘢痕位于脐褶皱处,具有一定的隐蔽性。目前主流方法为单个切口5 mm,部分为3 mm,就术后瘢痕外观而言,3 mm有明显优势。在双孔法手术熟练的基础上,建议逐步开展单孔法手术,其手术切口位于脐缘,单个切口术后瘢痕更小,切口更美观。但经脐单孔手术需增加筋膜闭合器或腹壁吻合器等特殊疝钩针完成手术,一定程度上增加了耗材费用。然而,单孔法较双孔法创伤更小、切口更隐蔽,目前大部分患儿家属愿意支付额外的耗材费用,以达到更美观的手术效果。但单孔法存在一定的局限性,当患儿疝囊瘢痕明显、内环口褶皱较多,导致输精管显露不甚清晰时,手术操作难度将增大;当难以完成手术时可在脐缘临时增加一个操作孔,改为双孔法手术即可。
随着社会的发展,人们对手术后切口的美观要求越来越高,同时手术器械的改良和技术的改进,使得单孔法腹腔镜手术治疗小儿鞘膜积液或腹股沟斜疝逐渐增多,单孔法在减少手术切口的同时,亦减轻了术后瘢痕对外观的影响,达到了更好的微创效果。由于腹腔镜下鞘膜积液及腹股沟疝手术方式已较为成熟,在手术方法上改进的空间不大。因此,结合患者实际需求,本研究从手术切口入手,探讨使用更小直径的腹腔镜进行手术,以进一步缩小手术切口,避免术后瘢痕。笔者查阅文献,目前报道最小手术切口为脐缘单孔3.3 mm,尚未检索到使用1.1 mm腹腔镜治疗小儿腹股沟斜疝或鞘膜积液的文献报道。检索到2篇早期相关文献,其中蔡志明等[12]报道使用2 mm仪器治疗小儿腹股沟斜疝,但需2个Trocar;Turial等[13]报道使用2 mm仪器治疗小儿腹股沟斜疝,但需3个Trocar。本研究采用1.1 mm腹腔镜治疗小儿鞘膜积液或腹股沟斜疝,手术仅1个1.8 mm切口,术后无需缝合手术切口,可完全杜绝术后脐部切口线结反应的发生,进一步避免了瘢痕形成。通过术后远期随访,无一例出现切口渗血、血肿、感染及网膜溢出等并发症,无一例复发,脐部切口瘢痕极小,且隐藏在脐窝皱褶处,肉眼不可见,患儿及家属对术后切口外观满意。
相对于3 mm腹腔镜,1.1 mm腹腔镜在分辨率、视野及清晰度上存在一定差距,但对于手术熟练的医师而言,这些困难是可以克服的。另外1.1 mm腹腔镜的纤细镜管较3 mm腹腔镜设备可能更容易发生故障,需要注意保护。目前在我们的手术中,未发现对设备造成损害的情况。我们认为,只要术中不进行大角度的折弯便能避免设备的损坏。使用2 mm自制穿刺器时CO2充气和放气时间均有所延长,但对整体手术时间而言影响甚微;2 mm自制穿刺器穿刺针头端较为尖锐,穿刺过程需小心谨慎,突破感出现后,退出穿刺针针芯,进入腹腔镜探查,待腹腔镜穿刺器已进入腹腔内,再行充气,不可盲目追求穿刺器进入的深度,因操作不当可能会损伤肠管。单孔腹腔镜手术中因无操作钳协助疝气针在腹膜外潜行,疝气针越过精索血管及输精管的难度增加,遇到内环口褶皱较多,导致输精管暴露不够清晰时,操作难度会增加。我们的经验是除通过筋膜闭合器注水到腹膜外间隙分离输精管和精索血管的方式外,还可以使用5 mL一次性注射器针头经腹壁皮肤避开血管刺入腹腔协助操作,降低难度,缩短手术时间,但要注意避免损伤腹腔内组织。由于手术器械较为精细, 故不适用于肥胖及大年龄儿童。
本研究存在以下不足:3 mm腹腔镜手术为之前常用手术,技术较为熟练,1.1 mm腹腔镜手术为新开展手术,仍处于经验积累阶段。故本研究中术者非同一人,为了减少手术熟练程度导致的结果偏倚,本研究中3 mm腹腔镜手术的主刀医师为主治及以上职称医师,对本类手术经验丰富(手术人数超过200例);1.1 mm腹腔镜手术主刀医师为主任医师。由于1.1 mm腹腔镜不适用于大年龄儿童,故与3 mm腹腔镜相比,其年龄较小,研究结果可能存在偏倚。但这不影响1.1 mm腹腔镜用于小儿鞘膜积液或腹股沟斜疝手术所具有的切口小、瘢痕小的优势。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 余中景负责研究设计、起草文章、记录随访信息,林镇营负责数据收集、统计、分析,李焕源、杨梦成、袁马保、李冠钊负责病例的随访及数据收集,张宝欣负责研究的实施、观察组患儿的手术操作及对文章知识性内容的审阅和修改
| [1] |
蔡威, 孙宁, 魏光辉. 小儿外科学][M]. 第5版. 北京: 人民卫生出版社, 2014. Cai W, Sun N, Wei GH. Pediatric Surgery[M]. Edition Ⅴ. Beijing: People's Medical Publishing House, 2014. |
| [2] |
Panabokke G, Clifford ID, Craig SS, et al. Reduction of paediatric inguinal hernias[J]. Emerg Med Australas, 2016, 28(2): 224-227. DOI:10.1111/1742-6723.12549 |
| [3] |
Yeap E, Pacilli M, Nataraja RM. Inguinal hernias in children[J]. Aust J Gen Pract, 2020, 49(1/2): 38-43. DOI:10.31128/AJGP-08-19-5037 |
| [4] |
O'Brien L, Hannan E, Hassett S. Laparoscopic paediatric inguinal hernia repair: lessons learned from 102 cases[J]. Ir J Med Sci, 2023, 192(1): 321-326. DOI:10.1007/s11845-022-02975-2 |
| [5] |
Esposito C, Montinaro L, Alicchio F, et al. Technical standardization of laparoscopic herniorraphy in pediatric patients[J]. World J Surg, 2009, 33(9): 1846-1850. DOI:10.1007/s00268-009-0121-4 |
| [6] |
Zhang L, Zhang R, Zhang JF, et al. To use a simple hernia needle for single-port laparoscopic percutaneous inguinal hernia repair in children: a 5-year experience study[J]. Front Pediatr, 2024, 11: 1298643. DOI:10.3389/fped.2023.1298643 |
| [7] |
谷奇, 李龙, 叶辉, 等. 经脐单孔腹腔镜内环口结扎术治疗小儿腹股沟疝及鞘膜积液的探讨[J]. 临床小儿外科杂志, 2013, 12(3): 194-195. Gu Q, Li L, Ye H, et al. Single-port laparoscopic techniques for inguinal hernia and hydrocele in children[J]. J Clin Ped Sur, 2013, 12(3): 194-195. DOI:10.3969/j.issn.1671-6353.2013.03.009 |
| [8] |
张丰年, 李炳, 陈卫兵, 等. 经脐单部位腹腔镜下应用注射器行疝囊高位结扎术42例[J]. 临床小儿外科杂志, 2018, 17(1): 51-53. Zhang FN, Li B, Chen WB, et al. High-ligation of hernia sac with syringe under transumbilical single-site laparoscopy for inguinal hernia: a report of 42 cases[J]. J Clin Ped Sur, 2018, 17(1): 51-53. DOI:10.3969/j.issn.1671-6353.2018.01.013 |
| [9] |
Zhang HX, Feng Y, Wang JG, et al. Comparison of laparoscopic percutaneous extraperitoneal internal ring closure by two-hook hernia needle and open repair for pediatric inguinal hernia[J]. J Laparoendosc Adv Surg Tech A, 2023, 33(8): 821-828. DOI:10.1089/lap.2022.0529 |
| [10] |
Nakashima M, Ide K, Kawakami K. Laparoscopic versus open repair for inguinal hernia in children: a retrospective cohort study[J]. Surg Today, 2019, 49(12): 1044-1050. DOI:10.1007/s00595-019-01847-0 |
| [11] |
Elhaddad A, Awad M, Shehata SM, et al. Laparoscopic management of infantile hydrocele in pediatric age group[J]. Pediatr Surg Int, 2022, 38(4): 581-587. DOI:10.1007/s00383-022-05064-8 |
| [12] |
蔡志明, 吴文华, 罗健, 等. 针式腹腔镜治疗小儿腹股沟斜疝的临床应用[J]. 中华小儿外科杂志, 2000, 21(2): 101-102. Cai ZM, Wu WH, Luo J, et al. Clinical application of needle-type laparoscopic herniotomy for inguinal hernia in children[J]. Chin J Pediatr Surg, 2000, 21(2): 101-102. DOI:10.3760/cma.j.issn.0253-3006.2000.02.013 |
| [13] |
Turial S, Saied A, Schier F. Microlaparoscopic hernia repair in children: initial experiences[J]. Surg Innov, 2011, 18(4): 368-372. DOI:10.1177/1553350611406742 |
 2024, Vol. 23
2024, Vol. 23


