股骨干骨折是儿童常见的下肢骨折,约占儿童骨折的1.6%,治疗需要综合考虑患儿年龄、体重及骨折类型等多方面因素[1-2]。2009年美国骨科学会(American Academy of Orthopedic Surgeon, AAOS)推荐对于年龄6个月至5岁患儿采用闭合复位髋人字石膏(spica casting, SC)固定治疗[3]。德国小儿外科学会推荐对于3岁以上患儿采用弹性髓内钉(flexible intramedullary nail, FIN)治疗[4]。虽然近年来采用FIN治疗的报道逐渐增多,但对于学龄前儿童股骨干骨折治疗方式的选择仍然存在争议[5-6]。本研究旨在比较SC和FIN治疗2~5岁学龄前儿童股骨干骨折的疗效以及术后并发症情况,为临床治疗与研究工作提供参考。
材料与方法 一、临床资料回顾性收集2011年1月至2021年1月中国医科大学附属盛京医院小儿骨科收治的学龄前股骨干骨折患儿临床资料。纳入标准:①年龄2~5岁;②诊断为股骨干骨折;③采用SC或FIN治疗。排除标准:①病理性骨折;②存在神经肌肉及代谢性疾病;③合并骨骼发育不良;④既往有同侧股骨骨折病史;⑤随访资料不完整。本研究已通过中国医科大学附属盛京医院伦理委员会审核批准(2022PS995K),患儿家属均知情并签署知情同意书,共40例患儿纳入研究,按照治疗方法分为SC组和FIN组,SC组和FIN组各20例。
二、相关指标的测量与评估收集患儿一般资料、疗效相关指标及影像学指标。一般资料包括年龄、性别、体重、骨折类型、骨折部位、创伤机制及随访时间。其中骨折类型依照影像学形态分为横型、斜型、螺旋型及粉碎型;骨折部位按照骨折断端所在位置分为近端1/3、中段1/3及远端1/3;创伤机制依照创伤发生时能量高低分为低能量损伤(如坠落高度小于3 m,与其他行人发生的碰撞损伤)、高能量损伤(如坠落高度大于3 m,与行驶机动车发生的碰撞损伤)。
疗效相关临床指标包括骨折愈合时间、可完全负重时间、术后住院时间、手术时间以及住院费用。骨折愈合定义为股骨正、侧位X线平片显示至少3个方位骨皮质出现桥接骨痂[7];完全负重定义为患儿可以脱离辅助器械独立双脚负重行走。住院费用定义为住院期间发生的诊治费用,FIN组为初次治疗与再次入院取内固定两次住院费用的总和。两组术后均使用髋人字石膏固定保护。
影像学指标包括骨折愈合、完全负重及末次随访(至少术后1.5年)时骨折处冠状面及矢状面成角度数、末次随访时双下肢长度差。冠状面成角的测量:在股骨正位X线片上,骨折远近端股骨轴线所形成的锐角为冠状面成角;同理,在侧位X线片上测得远近端轴线所形成锐角为矢状面成角。双下肢长度测量:双下肢全长负重位X线平片上股骨头顶点至踝关节胫骨关节面中点的距离。
合并损伤及创伤严重程度采用创伤严重程度评分(injury severity score, ISS)进行评估[8]。ISS分数范围为1~75分,小于16分为轻伤,16~25分为重伤,大于25分为严重伤。应用Flynn评分标准对临床治疗结果进行全面评估[9]。根据双下肢长度差、成角畸形情况、是否伴随疼痛及并发症的严重程度等评定疗效为优秀、良好及差3个等级。
应用改良Clavien-Dindo分级系统对术后并发症进行分级[10]。Ⅰ级为无需干预的并发症;Ⅱ级为需门诊治疗、药物治疗及密切观察的并发症;Ⅲ级为需入院治疗或需再次手术的并发症;Ⅳ级为危及肢体或生命、造成永久残疾的并发症;Ⅴ级为造成死亡的并发症。Ⅰ、Ⅱ级为轻度或可治愈并发症,Ⅲ级及以上为严重或持续性并发症。
三、统计学处理采用SPSS 25.0进行统计学分析。服从正态分布的计量资料以x±s表示,组间比较采用两独立样本t检验;不服从正态分布的计量资料以M(Q1,Q3)表示,组间比较采用Mann-Whitney U检验;计数资料以频数、构成比表示,组间比较采用χ2、校正χ2或Fisher's精确概率法。P<0.05为差异有统计学意义。
结果 一、两组患儿基本情况比较两组患儿年龄、体重、性别分布、骨折部位、创伤机制及随访时间比较,差异均无统计学意义(P>0.05),见表 1。SC组主要以斜型(9/20,45%)及螺旋型(8/20,40%) 骨折为主,FIN组以横型(12/20,60%)骨折为主(P=0.01)。两组合并损伤情况见表 2,SC组中仅1例(5%)合并其他部位损伤,FIN组有8例(40%)合并其他部位损伤。SC组ISS评分为9.0(9.0,9.0)分,FIN组为10.0(9.0,13.8)分,P=0.005。
| 表 1 两组股骨干骨折患儿一般资料 Table 1 Demographic profiles of two groups of children with femoral shaft fractures |
|
|
| 表 2 两组股骨干骨折患儿合并损伤情况及创伤严重程度评估 Table 2 Comparison of associated injuries and injury severity between two groups of children with femoral shaft fractures |
|
|
SC组骨折愈合时间(52.90±10.30)d,FIN组为(53.05±10.85)d,差异无统计学意义(P=0.950);SC组手术时间(34.95±17.63)min,FIN组为(102.70±27.93)min,差异有统计学意义(P<0.001);SC组完全负重时间(107.35±14.66)d,FIN组为(102.50±22.70)d,差异无统计学意义(P=0.430);SC组术后住院时间1.5(1.0,2.0)d,FIN组为2.0(2.0,3.0)d,差异无统计学意义(P=0.075),见表 3。SC组住院费用(12 750.9±3 790.4)元,FIN组为(35 196.9±4 893.2)元,差异有统计学意义(P<0.001)。
| 表 3 两组股骨干骨折患儿时间指标的比较 Table 3 Comparing time indicators between two groups of children with femoral shaft fractures |
|
|
SC组骨折愈合、完全负重及末次随访时冠状面及矢状面成角均略大于FIN组,差异均有统计学意义(P<0.001,表 4)。末次随访时双下肢长度差SC组为(5.30±3.26)mm,FIN组为(7.78±5.01)mm,差异无统计学意义(P=0.073)。
| 表 4 两组股骨干骨折患儿影像学结果及Flynn评分的比较 Table 4 Comparison of radiographic results and Flynn scores between two groups of children with femoral shaft fractures |
|
|
两组末次随访时均采用Flynn评分对治疗效果进行整体评估,SC组中疗效为优11例,良7例,差2例,优良率为90%;FIN组中疗效为优13例,良6例,差1例,优良率为95%;差异无统计学意义(P=0.800)。典型病例治疗前后照片见图 1、图 2。
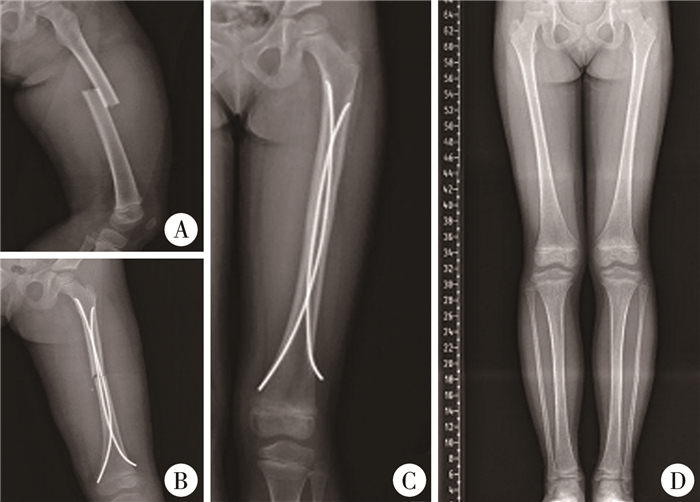
|
图 1 1例男性36月龄右股骨干骨折行闭合复位髋人字石膏固定治疗患儿影像学照片 Fig.1 Radiological films of a 36-month-old boy with right femoral shaft fracture undergoing closed reduction with spica casting 注 A:术前股骨侧位X线片;B: 术后首次股骨侧位X线片;C:术后24个月股骨正位X线片;D:术后24个月双下肢全长X线片 |

|
图 2 1例女性48月龄左股骨干骨折使用弹性髓内钉治疗患儿影像学照片 Fig.2 Radiological films of a 48-month-old girl with left femoral shaft fracture undergoing flexible intramedullary nailing 注 A:术前股骨侧位X线片;B:术后首次股骨正位X线片;C:术后18个月股骨正位X线片;D:术后41个月双下肢全长X线片 |
两组各有2例术后出现并发症,SC组有1例术后石膏固定处出现皮肤破溃,1例术后7个月存在轻度跛行;FIN组有1例术后出现钉尾激惹,1例术后6.5个月存在轻度跛行。2例轻度跛行患儿均未予干预,术后1年门诊复查步态正常,为改良Clavien-Dindo分级Ⅰ级并发症。皮肤破溃及针尾激惹为Ⅱ级并发症。FIN组患儿均于计划内二次手术取出内固定。
讨论SC长期以来被广泛应用于学龄前儿童股骨干骨折的治疗[11],但SC治疗在临床实践中显现出一些缺陷,如患儿恢复正常活动所需时间过长、术后护理难度大等[12-13]。多项研究结果表明,FIN治疗学龄前儿童股骨干骨折能够加速恢复患儿正常活动,更好维持骨折复位的稳定性[5, 14]。这给学龄前儿童股骨干骨折的首选治疗方式带来争议。
Barnett等[6]的研究中提出术中负担(intraoperative burden)这一概念,认为随着手术时间的增加,患儿术中麻醉暴露的时间及剂量也随之增加,而这会增加患儿的术中负担。本研究中SC组患儿手术时间显著短于FIN组(34.95 min比102.70 min,P<0.001),提示SC组患儿麻醉暴露时间更短、接受麻醉药物剂量更小,术中负担更轻。
本研究中SC组与FIN组患儿骨折愈合时间分别为52.90 d和53.05 d,这与Assaghir等[7](SC组52.5 d,FIN组42.7 d)的研究结果较为吻合。而在完全负重时间方面,SC组与FIN组患儿完全负重时间相似,分别为107.35 d与102.50 d(P=0.430)。而在Assaghir等[7]的研究中,这一指标分别为51.1 d和43.4 d,显示FIN可更快恢复完全负重。分析造成上述差异的一个重要原因,可能与医师治疗理念及社会医疗模式不同有关。儿童下肢骨折恢复负重是一个序贯的过程,需在严密监护下进行。在我国,患儿在院外多缺乏社区或家庭医师的指导,院外护理及监护明显缺乏,因而较大可能增加在逐步恢复持重过程中发生意外的风险。加之国内医患关系的影响,医师往往倾向于待骨折有足够愈合后再嘱患儿负重,这可能是导致本研究中患儿完全负重时间明显长于国外文献报道的主要原因。
本研究中SC组患儿骨折愈合时间、完全负重时间及末次随访时冠状面遗留成角(分别为6.5°、5.0°、3.0°),矢状面遗留成角(分别为9.5°、8.5°、5.0°)均大于FIN组患儿(冠状面:3.0°、2.0°、2.0°,矢状面:4.0°、3.0°、2.0°,P<0.001)。末次随访时SC组(5.30 mm)和FIN组(7.78 mm)患儿双下肢长度差异无统计学意义(P=0.073)。根据儿童骨折畸形愈合标准,2~5岁儿童可接受的冠状面和矢状面遗留成角分别为0~15°和0~20°,双下肢长度差为0~2 cm[15]。依据此标准,本研究中所有患儿的遗留成角及双下肢长度差均在可接受范围内,且遗留成角随着时间推移在逐渐塑形, 因此,未来需要进一步对比研究两组患儿在长期随访过程中相关影像学测量结果的差异,以确定两种治疗方式下患儿的长期预后情况。为了使研究结果更具临床意义,本研究使用Flynn评分对两种治疗方式的效果进行评估,结果显示,SC组Flynn评分优良率为90%,略低于FIN组(95%),但差异无统计学意义(P=0.800),表明SC和FIN均适用于治疗学龄前儿童股骨干骨折(图 1、图 2)。
在合并损伤方面,SC组(5%)患儿出现合并损伤的概率低于FIN组(40%),且创伤严重程度更低(P=0.005)。其中FIN组患儿的合并损伤多为车祸造成头部损伤、胸腹部损伤及身体其它部位骨折(表 1)。在处理这些合并伤的过程中,需要警惕SC组患儿术后骨折移位的风险。对于学龄前儿童股骨干骨折合并其他损伤且需额外治疗和护理的患儿,可优先考虑采用FIN治疗。
本研究两种治疗方式术后并发症的发生率相同(10%),且根据改良Clavien-Dindo分级系统均为Ⅰ、Ⅱ级并发症,无一例Ⅲ级以上并发症。但由于本研究样本量有限,对于并发症的种类及其严重程度尚需进一步研究。值得注意的是,FIN组患儿均行再次手术取出内固定。虽然该手术是诊疗计划内的医疗行为,风险较低且不归为术后并发症,但其增加了患儿手术创伤的风险及家庭经济负担。
值得注意的是,对于3岁以下的学龄前儿童股骨干骨折的治疗,近期研究提出了一些新的观点。Gross等[16]认为,对于6~36月龄的股骨干骨折,与传统髋人字石膏固定相比,使用髋关节矫形支具(orthotic hip brace, HAB)治疗者术后并发症发生率更低,住院时间更短,且治疗费用更低,因此髋关节矫形支具可以作为6~36月龄患儿股骨干骨折的有效替代治疗方式;而Cintean等[17]认为,对于1~3岁股骨干骨折患儿,FIN也是一种安全有效的治疗措施,而对于1岁以下患儿应考虑非手术治疗。
本研究存在一定的局限性。首先,本研究中SC组患儿的骨折类型以斜型(45%)和螺旋型(40%)为主,而FIN组患儿以横型(60%)为主,骨折类型的差异可能影响治疗结果的分析。其次,由于样本数量的限制,本研究未针对不同年龄患儿进行进一步的亚组分析,可能对研究结论产生影响。第三,在分析诊疗费用时,本研究仅比较了两种治疗方式住院期间费用,对于两种治疗方式术后护理和门诊复查等一系列院外治疗费用未予统计。第四,由于本研究时间跨度较大,手术耗材价格存在波动,且住院费用是否可医保报销也会对最终费用及治疗方式的选择产生影响。另外,术后护理难度及其给患者家庭带来的经济及心理负担也应作为选择治疗方式时重点考虑的问题,由于本研究中SC组及FIN组患儿术后均使用了髋人字石膏固定保护,因此,两组患儿术后护理负担是否存在差异尚需进一步研究。
综上所述,在国内现有医疗模式下,SC与FIN治疗学龄前儿童股骨干骨折在术后骨折愈合时间、完全负重时间及末次随访时双下肢长度差方面无明显差异;尽管SC较FIN治疗在术后短期会遗留略大的成角畸形,但对于该年龄段儿童而言,均在可接受程度;对合并其它部位损伤需额外治疗或护理的患儿,以选择更稳定的FIN治疗为宜。对于该年龄段单纯股骨干骨折,需与家长就术后护理需求、计划内再次手术及治疗费用等方面讨论后再选择SC或FIN治疗方案。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 段炼:数据收集,研究结果分析与讨论,论文撰写;李连永:文献检索,论文设计,全文知识性内容的审读与修正
| [1] |
Engström Z, Wolf O, Hailer YD. Epidemiology of pediatric femur fractures in children: the Swedish Fracture Register[J]. BMC Musculoskelet Disord, 2020, 21(1): 796. DOI:10.1186/s12891-020-03796-z |
| [2] |
Roaten JD, Kelly DM, Yellin JL, et al. Pediatric femoral shaft fractures: a multicenter review of the AAOS clinical practice guidelines before and after 2009[J]. J Pediatr Orthop, 2019, 39(8): 394-399. DOI:10.1097/BPO.0000000000000982 |
| [3] |
Jevsevar DS, Shea KG, Murray JN, et al. AAOS clinical practice guideline on the treatment of pediatric diaphyseal femur fractures[J]. J Am Acad Orthop Surg, 2015, 23(12): e101. DOI:10.5435/JAAOS-D-15-00523 |
| [4] |
Rapp M, Kaiser MM, Grauel F, et al. Femoral shaft fractures in young children (< 5 years of age): operative and non-operative treatments in clinical practice[J]. Eur J Trauma Emerg Surg, 2016, 42(6): 719-724. DOI:10.1007/s00068-015-0570-4 |
| [5] |
Alluri RK, Sabour A, Heckmann N, et al. Increasing rate of surgical fixation in four-and five-year-old children with femoral shaft fractures[J]. J Am Acad Orthop Surg, 2019, 27(1): e24-e32. DOI:10.5435/JAAOS-D-17-00064 |
| [6] |
Barnett SA, Song BM, Yan J, et al. Intraoperative burden of flexible intramedullary nailing and spica casting for femur fractures in young children[J]. J Pediatr Orthop, 2021, 41(7): e499-e505. DOI:10.1097/BPO.0000000000001857 |
| [7] |
Assaghir Y. The safety of Titanium elastic nailing in preschool femur fractures: a retrospective comparative study with spica cast[J]. J Pediatr Orthop B, 2013, 22(4): 289-295. DOI:10.1097/BPB.0b013e328360266e |
| [8] |
Baker SP, O'Neill B, Haddon WJr, et al. The injury severity score: a method for describing patients with multiple injuries and evaluating emergency care[J]. J Trauma, 1974, 14(3): 187-196. |
| [9] |
Flynn JM, Garner MR, Jones KJ, et al. The treatment of low-energy femoral shaft fractures: a prospective study comparing the"walking spica"with the traditional spica cast[J]. J Bone Joint Surg Am, 2011, 93(23): 2196-2202. DOI:10.2106/JBJS.J.01165 |
| [10] |
Clavien PA, Strasberg SM. Severity grading of surgical complications[J]. Ann Surg, 2009, 250(2): 197-198. DOI:10.1097/SLA.0b013e3181b6dcab |
| [11] |
Ramo BA, Martus JE, Tareen N, et al. Intramedullary nailing compared with spica casts for isolated femoral fractures in four and five-year-old children[J]. J Bone Joint Surg Am, 2016, 98(4): 267-275. DOI:10.2106/JBJS.O.00706 |
| [12] |
Donati F, Mazzitelli G, Lillo M, et al. Titanium elastic nailing in diaphyseal femoral fractures of children below six years of age[J]. World J Orthop, 2017, 8(2): 156-162. DOI:10.5312/wjo.v8.i2.156 |
| [13] |
Kramer EJ, Shearer D, Morshed S. The use of traction for treating femoral shaft fractures in low-and middle-income countries: a systematic review[J]. Int Orthop, 2016, 40(5): 875-883. DOI:10.1007/s00264-015-3081-3 |
| [14] |
Gordon JE, Anderson JT, Schoenecker PL, et al. Treatment of femoral fractures in children aged two to six[J]. Bone Joint J, 2020, 102-B(8): 1056-1061. DOI:10.1302/0301-620X.102B8.BJJ-2019-1060.R3 |
| [15] |
Beaty JH, Kasser JR, Kasser JR, et al. Rockwood and Wilkins' fractures in children[M]. 7th ed. Philadelphia: Wolters Kluwer/Lippincott, Williams & Wilkins, 2010: 1076.
|
| [16] |
Gross I, Hashavya S, Rogachev S, et al. Orthotic hip brace as an alternative for treatment of femoral fractures in children under the age of 3 years: a retrospective study[J]. J Pediatr Orthop B, 2023, 32(3): 287-291. DOI:10.1097/BPB.0000000000001000 |
| [17] |
Cintean R, Eickhoff A, Pankratz C, et al. ESIN in femur fractures in children under 3:is it safe?[J]. Eur J Trauma Emerg Surg, 2022, 48(5): 3401-3407. DOI:10.1007/s00068-022-01965-4 |
 2024, Vol. 23
2024, Vol. 23


