2. 汕头大学医学院深圳儿科临床学院,深圳 518038;
3. 中国医科大学深圳市儿童医院,深圳 518038
2. Shenzhen Pediatric Clinical Pediatric College, Shantou University, Shenzhen 518038, China;
3. Shenzhen Children's Hospital, China Medical University, Shenzhen 518038, China
尿道下裂是小儿泌尿系统常见先天性畸形,发病率约1.89/1 000,需采取手术治疗[1]。对于阴茎下弯30°以下的中远端型尿道下裂和部分近端型尿道下裂,最常用的手术方式是尿道板纵切卷管尿道成形(tubularized incised plate urethroplasty, TIP)手术,但术后仍然存在部分并发症[2-4]。关于尿道下裂TIP手术后并发症的影响因素目前尚未达成共识。研究认为,手术年龄、尿道缺损长度、尿道外口位置、尿道板宽度、阴茎头宽度、阴茎长度、阴茎弯曲程度及再手术均可能影响尿道下裂术后并发症的发生率,但阴茎头宽度和尿道板宽度是否会影响TIP手术后并发症的发生存在争议[5]。本研究旨在初步探讨影响尿道下裂TIP手术疗效的相关因素,重点观察阴茎头宽度和尿道板宽度对术后并发症的影响。
资料与方法 一、临床资料本研究采取回顾性研究方法,以2019年1月至2021年6月深圳市儿童医院泌尿外科同一治疗组收治的尿道下裂患儿作为研究对象。病例纳入标准:①年龄1~14岁的中远端型及阴茎阴囊型尿道下裂;②行阴茎皮肤筋膜脱套后阴茎弯曲小于30°;③实施TIP手术治疗。排除标准:①既往有尿道下裂手术史;②术后随访时间少于1年; ③合并性发育异常(disorder of sex development, DSD)。本研究通过深圳市儿童医院伦理委员会审核批准[深儿医伦审(科研)批件202212802号)],患儿家属均知情并签署知情同意书。
二、手术方式手术由同一主刀医师完成,缝线、包扎方法、术后管理方法均相同。患儿麻醉后,测量尿道板宽度和阴茎头宽度。沿冠状沟及尿道外口取环形及“U”形切口,阴茎皮肤筋膜脱套,矫正阴茎弯曲,若仍有弯曲则行背侧白膜短缩。阻断阴茎根部血流,尿道板正中纵行切开,从尿道外口延续到尿道板顶端,深达阴茎海绵体白膜浅层,行尿道成形,重建新尿道,7—0 PDS可吸收线缝合两层。覆盖技术较既往有所改良,即将背侧包皮正中劈开,转移到腹侧,末端包皮瓣去表皮后覆盖新尿道。用6—0 PDS线将龟头两翼皮下间断缝合2~3针,再行表皮缝合。留置8F或10F单腔硅胶导尿管,龟头缝牵引线固定尿管,术后10~12 d拔出尿管,改为尿道支架管,留置2周后拔出尿道支架管。
三、随访方法及观察指标患儿均于术后1、6个月及术后1年门诊复查,测量尿流率,检查有无术后并发症。若患儿最大尿流率<3 mL/s,存在排尿困难、尿路感染,则予尿道扩张术及其他相应处理。
观察指标包括:手术年龄、尿道口位置、尿道板宽度、阴茎头宽度、尿道缺损长度、手术时间及术后并发症。术后并发症是指尿道瘘、尿道狭窄、龟头裂开、尿道憩室。尿道狭窄定义为存在排尿困难、尿痛、尿路感染症状,且8F尿道探子不能通过。龟头裂开定义为龟头两翼完全裂开,形成冠状沟处尿道口。尿道下裂并发症由不参与手术的第三方医师评估确定。根据患儿术后随访期间是否出现并发症,分为并发症组和无并发症组。
四、统计学处理采用SPSS 17.0进行统计学分析。包括三个阶段:首先,对连续型变量行两独立样本t检验,对分类变量行卡方检验,比较各组并发症发生率,行单因素Logistic分析筛选导致并发症的潜在危险因素,将P≤0.1的指标纳入后续多因素分析; 然后,行多因素Logistic回归分析得出导致术后并发症的独立危险因素,了解各指标与术后并发症的关联性;最后,构建受试者工作特征(receiver operating characteristic, ROC)曲线,选取合适的诊断临界值,计算灵敏度、特异度。P<0.05为差异有统计学意义。
结果2019年1月至2021年6月本院共收治尿道下裂患儿784例,其中行TIP手术289例,6例随访时间短于1年,8例有外院手术史,予以排除,最终有275例纳入本研究。包括:冠状沟型127例,阴茎体型146例,阴茎阴囊型2例;患儿平均年龄3.7岁(1.0~16.0岁);阴茎头宽度为(14.4±1.8)mm(11~24 mm),240例阴茎头宽度≥13 mm,35例阴茎头宽度<13 mm;尿道板宽度为(6.2±1.4)mm;详见表 1、表 2。
| 表 1 275例尿道下裂患儿一般情况及术后并发症情况 Table 1 General profiles and postoperative complications of 275 children with hypospadias |
|
|
| 表 2 并发症组和无并发症组尿道下裂患儿的基本特征比较 Table 2 Basic characteristics of children with hypospadias in complication and non-complication groups |
|
|
275例均获随访,随访时间1~3年,其中17例(17/275,6.2%)出现并发症,包括尿道瘘12例、尿道狭窄(及尿道外口狭窄)2例、龟头裂开4例(其中1例同时合并尿道瘘和尿道狭窄)。并发症组阴茎头宽度为(13.3±1.4) mm,无并发症组阴茎头宽度为(14.5±1.8)mm;并发症组尿道板宽度为(6.0±1.1)mm,无并发症组尿道板宽度为(6.3±1.4)mm(表 2)。
单因素Logistic回归分析结果显示,并发症组与无并发症组术后并发症的影响因素包括尿道外口位置(OR=3.444,P=0.027)、阴茎头宽度(OR=0.601,P=0.006)、尿道缺损长度(OR=2.023,P=0.100)、手术时间(OR=1.015,P=0.046)。两组尿道板宽度(OR=0.863,P=0.448)、手术年龄(OR=0.989,P=0.897)比较,差异无统计学意义。见表 3。
| 表 3 尿道下裂TIP手术后并发症影响因素的单因素Logistic回归分析 Table 3 Univariate Logistic regression analysis of impact factors affecting the incidence of complications after TIP procedure for hypospadias |
|
|
将P≤0.1的4个变量纳入进一步的多因素Logistic回归分析。结果显示,TIP手术后并发症的独立影响因素包括阴茎头宽度(OR=0.624, 95%CI: 0.423~0.920,P=0.017),而尿道外口位置(OR=3.370,P=0.084)、尿道缺损长度(OR=0.849,P=0.804)、手术时间(OR=1.008,P=0.346)不是尿道下裂TIP手术后并发症的独立影响因素。见表 4。
| 表 4 尿道下裂TIP手术后并发症影响因素的多因素Logistic回归分析 Table 4 Multivariate Logistic regression analysis of impact factors for complications after TIP procedure for hypospadias |
|
|
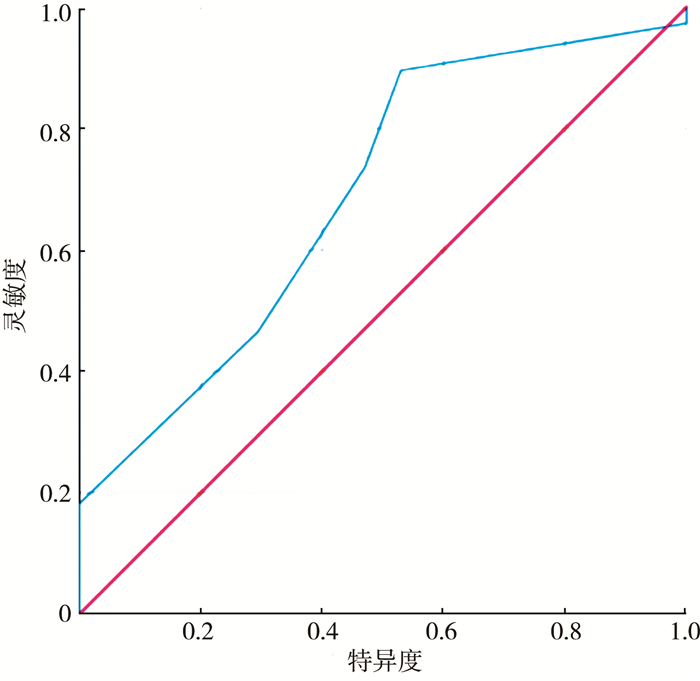
以阴茎头宽度为自变量,术后并发症为因变量,绘制ROC曲线;结果显示ROC曲线的曲线下面积为0.689。选取阴茎头宽度12.5 mm为合适截点时,预测模型的灵敏度为89.5%,特异度为67.1%。由此可得,阴茎头宽度的最佳截断点为12.5 mm,阴茎头宽度大于13 mm患儿并发症发生率低于3.8%。见图 1。
|
图 1 尿道下裂TIP手术后并发症预测模型的受试者工作特征曲线 Fig.1 Receiver operating characteristic characteristic curve of a prediction model for complications after TIP procedure for hypospadias 注 TIP:尿道板纵切卷管尿道成形 |
TIP手术于1994年由Snodgrass提出,也被称为Snodgrass手术,其要点是纵切尿道板,增加尿道板宽度,适用于阴茎弯曲<30°的中远端型尿道下裂[4]。由于其操作简单、疗效相对较好,近年来应用越来越广泛[2-3, 6-7]。尽管该手术后并发症的发生率相对较低,但仍然存在尿道瘘、阴茎头裂开、尿道狭窄等常见并发症[8-9]。关于术后并发症的影响因素已有较多研究报道,对于TIP手术后并发症的影响因素的争议主要集中在尿道板宽度和阴茎头大小;另外,手术年龄、尿道外口位置对并发症发生率的影响也存在争议。本研究针对存在的争议问题进行回顾性研究,收集同一治疗组采用同一手术方式治疗的病例,疗效由第三方采用客观方法进行评估。结果显示,尿道下裂TIP手术后并发症的独立影响因素为阴茎头宽度,阴茎头宽度<13 mm的尿道下裂患儿术后并发症的发生率增加,而尿道板宽度不是术后并发症的影响因素,结论具有一定的临床意义。
关于尿道板宽度对尿道下裂手术后并发症是否有影响,目前争议较大。既往研究认为,尿道板宽度窄会影响尿道卷管成形,导致尿道狭窄;尿道板切开太多会引起新尿道瘢痕增生,导致尿道梗阻。Holland等[5]研究发现,尿道板宽度小于8 mm的患儿并发症明显增多,不建议对尿道板宽度小于8 mm的尿道下裂行TIP手术。Sarhan等[8]研究发现,中远端型尿道下裂行TIP手术后并发症的增加与尿道板宽度<8 mm有关。Zhang等[10]报道尿道板宽度是TIP手术后并发症的潜在危险因素,认为尿道板宽度≥6 mm才能获得良好的尿道下裂修复效果。另有研究发现舟状窝宽度是尿道下裂TIP手术后并发症的重要影响因素[11]。上述研究结果导致一些外科医师以尿道板宽度不足为由,认为大部分尿道下裂不适合行TIP手术。然而,Bush等[12]对224例中远端型尿道下裂患儿资料分析后发现,尿道板宽度大于8 mm者很少,大部分(86%)患儿尿道板宽度小于8 mm,通过前瞻性研究对不同宽度尿道板的尿道下裂患儿进行疗效对比发现,差异并无统计学意义(P>0.05),因而认为尿道板宽度不会影响TIP手术后并发症的发生,无需根据尿道板宽度来决定是否行TIP手术。刘愉等[11]也发现尿道板宽度不会影响尿道下裂术后并发症发生率。本研究也得到了类似结果,并发症组与无并发症组患儿尿道板宽度无明显差别(6.00 mm比6.26 mm,P=0.45),Logistic回归分析发现,尿道板宽度与尿道下裂术后并发症无关,不是并发症发生率的独立影响因素。考虑是由于尿道板纵切后向两侧延伸,增加了尿道板宽度;尿道板越窄,则切得越深,延伸的宽度越大,最终越能达到同样的尿道板宽度[6, 12]。因此,尿道板宽度不是TIP手术后并发症的影响因素,无需根据尿道板宽度来决定是否行TIP手术。
本研究发现尿道板宽度不影响TIP手术后并发症发生率,与以往大部分研究结果不同。究其原因,可能是以往研究在行尿道纵切时,尿道板切得不够深,延展不够,导致重建新尿道的尿道板不足,进而导致尿道狭窄等并发症。因此行TIP手术时,对于尿道板较窄的患儿要切得够深,使尿道板充分向两侧延伸。Bush等[12]认为要纵切尿道板全层,直至阴茎海绵体白膜,切开后尿道宽度应达10 mm以上。操作应要注意不要切破海绵体白膜,否则可能导致术中出血量增加及术后血肿。
本研究结果显示,阴茎头宽度小的患儿手术后尿道并发症显著增加,阴茎头宽度<13 mm的尿道下裂患儿手术后并发症发生率明显高于阴茎头宽度≥13 mm的患儿(22.9%比3.8%)。既往关于阴茎头宽度是否影响TIP手术后疗效也存在争议。刘愉等[11]认为阴茎头宽度不是术后并发症的影响因素。但Bush等[13]对490例尿道下裂患儿行TIP手术,其平均阴茎头宽度为15 mm,并发症发生率为13.0%,分析发现阴茎头宽度(OR=3.5, 95%CI: 1.8~6.8)、再手术(OR=3.0, 95%CI: 1.4~6.5)和中近端尿道口(OR=3.1, 95%CI: 1.6~6.2)是尿道下裂手术后发生并发症的独立影响因素。阴茎头宽度对术后疗效的上述影响,考虑是由于阴茎头宽度小,成形的尿道较小,增加了尿道狭窄的发生概率;行龟头成形术时,缝合龟头两翼的张力增加,影响伤口愈合,容易导致龟头裂开或尿瘘,因此阴茎头宽度小会增加尿道下裂手术后并发症发生率。对于阴茎头宽度小的患儿建议予激素治疗,增大阴茎头宽度后再行TIP手术。若激素治疗后龟头无明显增大,则可采用其他手术方式。
有学者认为手术年龄是尿道下裂手术后并发症的影响因素,年龄越大,术后发生并发症的风险越高[14]。然而近年来大部分研究表明,术后并发症的发生率与手术年龄无显著相关性[9, 15]。Viseshsindh等[16]研究发现,手术年龄不会增加术后并发症发生率。Bush等[17]对669例尿道下裂患儿进行研究,也认为手术年龄不会影响尿道成形术后并发症的发生率。本研究证实了这一结论,并发症组与无并发症组患儿年龄差异无统计学意义(3.57岁比3.67岁,P=0.90),多因素Logistic回归分析也提示手术年龄不是TIP手术后并发症的独立影响因素。因此,手术年龄增大不会增加尿道下裂术后并发症的发生率。
本研究结果显示尿道外口位置和尿道缺损长度对术后并发症发生率无影响。以往很多研究认为尿道外口位置会影响尿道下裂术后并发症发生率,尿道外口越靠近端,尿道缺损越长,并发症越多[8-9, 15]。但本研究结果显示,尿道外口位置、尿道缺损长度与术后并发症发生率之间并无相关性,可能是因为本研究纳入的病例大部分为中远端型尿道下裂,近端型尿道下裂仅2例,各病例尿道缺损长度差异不大,尿道缺损长度为(1.33±0.50)cm。关于尿道缺损长度与术后并发症的关系,有待后续增加近端型尿道下裂病例数量后进一步研究。
本研究的优势在于证实了阴茎头宽度是尿道下裂TIP手术后并发症的独立影响因素,得出了影响术后并发症的阴茎头宽度阈值。研究对象为同一治疗组采用同一手术方式治疗的病例,结果可靠。本研究也存在一定的局限性。首先,随访时间不够长,有必要进一步随访,获得尿道下裂TIP手术的远期疗效及影响因素的证据;其次,近端型尿道下裂病例数较少,有待增加病例后进一步分析尿道缺损长度与术后并发症的关系。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 杨志林、何盈颖:文献检索;李守林:论文设计;张培良、柯志聪、尹鉴淳、李家强:数据收集;杨志林、孙丰浩:研究结果分析与讨论,杨志林、张培良:论文撰写;李守林:全文知识性内容的审读与修正
| [1] |
Bergman JEH, Loane M, Vrijheid M, et al. Epidemiology of hypospadias in Europe: a registry-based study[J]. World J Urol, 2015, 33(12): 2159-2167. DOI:10.1007/s00345-015-1507-6 |
| [2] |
Zu'bi F, Chua M, El Ghazzaoui A, et al. Competency in tubularized incised plate repair for distal hypospadias: cumulative sum learning curve analysis of a single surgeon experience[J]. J Urol, 2020, 204(6): 1326-1332. DOI:10.1097/JU.0000000000001231 |
| [3] |
Alshafei A, Cascio S, Boland F, et al. Comparing the outcomes of tubularized incised plate urethroplasty and dorsal inlay graft urethroplasty in children with hypospadias: a systematic review and meta-analysis[J]. J Pediatr Urol, 2020, 16(2): 154-161. DOI:10.1016/j.jpurol.2020.01.009 |
| [4] |
Snodgrass WT. Tubularized incised plate (TIP) hypospadias repair[J]. Urol Clin North Am, 2002, 29(2): 285-290. DOI:10.1016/s0094-0143(02)00045-9 |
| [5] |
Holland AJA, Smith GHH. Effect of the depth and width of the urethral plate on tubularized incised plate urethroplasty[J]. J Urol, 2000, 164(2): 489-491. DOI:10.1016/S0022-5347(05)67408-3 |
| [6] |
Snodgrass WT, Nguyen MT. Current technique of tubularized incised plate hypospadias repair[J]. Urology, 2002, 60(1): 157-162. DOI:10.1016/s0090-4295(02)01620-5 |
| [7] |
Eldeeb M, Nagla S, Abou-Farha M, et al. Snodgrass vs snodgraft operation to repair the distal hypospadias in the narrow urethral plate[J]. J Pediatr Urol, 2020, 16(2): 165.e1-165.e8. DOI:10.1016/j.jpurol.2020.01.006 |
| [8] |
Sarhan OM, El-Hefnawy AS, Hafez AT, et al. Factors affecting outcome of tubularized incised plate (TIP) urethroplasty: single-center experience with 500 cases[J]. J Pediatr Urol, 2009, 5(5): 378-382. DOI:10.1016/j.jpurol.2009.02.204 |
| [9] |
Snodgrass W, Cost N, Nakonezny PA, et al. Analysis of risk factors for glans dehiscence after tubularized incised plate hypospadias repair[J]. J Urol, 2011, 185(5): 1845-1849. DOI:10.1016/j.juro.2010.12.070 |
| [10] |
Zhang B, Ruan SS, Bi YL. Urethral plate in tubularized incised plate urethroplasty: how wide is enough?[J]. Transl Androl Urol, 2021, 10(2): 703-709. DOI:10.21037/tau-20-1243 |
| [11] |
刘愉, 覃道锐, 王学军, 等. 初治尿道下裂TIP手术后并发症的相关因素分析: 309例单中心研究[J]. 临床小儿外科杂志, 2020, 19(12): 1094-1099. Liu Y, Qin DR, Wang XJ, et al. Analysis of related factors of complications after tubularized incised plate for initial hypospadias: a single-center report of 309 cases[J]. J Clin Ped Sur, 2020, 19(12): 1094-1099. DOI:10.3969/j.issn.1671-6353.2020.12.007 |
| [12] |
Bush NC, Snodgrass W. Pre-incision urethral plate width does not impact short-term tubularized incised plate urethroplasty outcomes[J]. J Pediatr Urol, 2017, 13(6): 625.e1-625.e6. DOI:10.1016/j.jpurol.2017.05.020 |
| [13] |
Bush NC, Villanueva C, Snodgrass W. Glans size is an independent risk factor for urethroplasty complications after hypospadias repair[J]. J Pediatr Urol, 2015, 11(6): 355.e1-355.e5. DOI:10.1016/j.jpurol.2015.05.029 |
| [14] |
Yildiz T, Tahtali IN, Ates DC, et al. Age of patient is a risk factor for urethrocutaneous fistula in hypospadias surgery[J]. J Pediatr Urol, 2013, 9(6 Pt A): 900-903. DOI:10.1016/j.jpurol.2012.12.007 |
| [15] |
方一圩, 宋宏程, 孙宁, 等. 尿道下裂横裁带蒂包皮岛状皮瓣尿道成形术后近期并发症的危险因素分析[J]. 临床小儿外科杂志, 2022, 21(1): 18-23. Fang YW, Song HC, Sun N, et al. Risk factors for short-term complications after transverse preputial island flap urethroplasty for hypospadias repairing[J]. J Clin Ped Sur, 2022, 21(1): 18-23. DOI:10.3760/cma.j.cn.101785-202107006-004 |
| [16] |
Viseshsindh W. Factors affecting results of hypospadias repair: single technique and surgeon[J]. J Med Assoc Thai, 2014, 97(7): 694-698. |
| [17] |
Bush NC, Holzer M, Zhang S, et al. Age does not impact risk for urethroplasty complications after tubularized incised plate repair of hypospadias in prepubertal boys[J]. J Pediatr Urol, 2013, 9(3): 252-256. DOI:10.1016/j.jpurol.2012.03.014 |
 2024, Vol. 23
2024, Vol. 23


