肱骨小头骨折在儿童肘关节创伤中较少见,发生率低于1%。儿童肱骨小头骨折目前没有广泛认可的分型,多使用成人的Bryan-Morrey分型,Ⅰ型:肱骨小头完全骨折,可伴有累及肱骨滑车的部分骨折;Ⅱ型:肱骨小头前方软骨面骨折,可有少量软骨下松质骨骨折;Ⅲ型:肱骨小头粉碎骨折或压缩骨折;Ⅳ型:肱骨小头冠状面剪切骨折累及绝大部分肱骨滑车[1-2]。2017年美国波士顿儿童医院提出将青少年肱骨小头骨折分为三型,Ⅰ型:肱骨小头冠状面剪切骨折;Ⅱ型:肱骨小头横断面骨折;Ⅲ型:肱骨小头软骨撕脱骨折,但这一分型并未明确指出分型和治疗方案的关系[3]。
儿童肱骨小头骨折的治疗必须遵循关节内骨折治疗原则,移位小于2 mm者可采用非手术治疗,移位大于2 mm者多采用切开复位内固定治疗,传统术式从前方置入埋头钉,容易损伤肱骨小头关节面,后期可能引起早发性关节炎[4-6]。本研究旨在探讨切开复位后方加压埋头钉固定治疗儿童肱骨小头骨折的手术疗效。
资料与方法 一、一般资料回顾性分析安徽医科大学附属省儿童医院骨科2018年12月至2022年1月收治的14例肱骨小头冠状面剪切骨折或合并部分滑车骨折患儿临床资料。纳入标准: ①肱骨小头冠状面剪切骨折;②影像学及临床资料完整;③行切开复位后方内固定。排除标准: ①合并内分泌疾病及其他代谢性骨病;②病理性骨折。男13例、女1例;左侧10例、右侧4例;年龄(13.47±1.31)d,伤后距手术时间(2.61±1.32)d。采用Bryan-Morrey分型和美国波士顿儿童医院分型两种方法进行初步分型,依据精确性更高的CT和三维重建结果进行最终分型[7]。本研究经安徽医科大学附属省儿童医院伦理委员会批准(ETYY—2020—115),所有患儿家长均签署手术告知同意书。
二、手术方法患儿均在静脉吸入复合麻醉下行肱骨小头切开复位后方埋头钉加压内固定手术。手术均由高年资小儿骨科医师完成,手术指征为肱骨小头冠状面剪切骨折或合并部分滑车骨折;对于移位>2 mm者,手术的目的是恢复关节面平整,防止肘关节屈伸活动受限及远期创伤性关节炎。手术过程:患儿取平卧位,上臂近端预上止血带备用,消毒、铺巾。自肘关节后外侧肘肌和桡侧腕伸肌间隙入路,长4~6 cm,显露移位的肱骨小头骨折块,注意保护伸肌总腱和肱骨远端后外侧软组织血供,清除骨折间隙血痂。术野清晰后,直视下利用骨膜剥离子将骨折块准确复位,尤其关注肱骨滑车侧关节面对合情况,恢复髁干角,尽可能达到解剖复位。自后方向前方打入2~3枚1.0 mm定位导针固定,术中透视采取标准正侧位片,固定满意后自后方置入3 mm埋头加压钉,钉尖位于前方软骨下,钉尾位于后方松质骨内,再次透视确认内固定满意。缝合外侧伸肌总腱,修复肘关节外侧支持带,逐层缝合,皮肤切口皮内缝合。
三、术后处理与功能锻炼术后上肢石膏托固定在屈肘80°~90°旋转中立位,固定时间为4周;术后即开始患肢手指功能锻炼,拆除石膏后直接肘关节屈伸旋转功能锻炼。
四、评价指标末次随访时使用Mayo评分和Quick-DASH评分评估肘关节功能情况,使用X线片评估术后肱骨小头复位质量(包括肱骨小头骨折愈合情况、外形、有无坏死、关节面是否平整、有无骨性关节炎等并发症发生)[8-10]。
结果患儿均顺利完成手术,切口长度(5.54±1.93)cm,透视次数(9.32±5.37)次,术中出血量(36.67±15.60)mL,住院天数(7.06±2.45)d,手术时间(64.38±12.84)min。术后所有患儿切口愈合良好,无一例异常渗出、浅表及深部组织感染,无一例骨折再移位。无一例神经损伤症状,手指活动均良好。
随访时间为(31.04±4.03)个月。末次随访时所有患儿切口愈合良好,无明显肘关节畸形,亦无明显肘关节伸屈功能受限。肘关节Mayo评分(94.62±3.31)分,Quick-DASH评分(16.89±13.62)分。
末次随访时X线检查结果显示,无一例骨不连或延迟愈合发生,肱骨小头外形均正常,关节面平整,无一例肱骨小头坏死及骨性关节炎,鹰嘴窝形态无明显改变。无一例骨折块移位,内固定均在位[11]。典型病例影像资料见图 1。
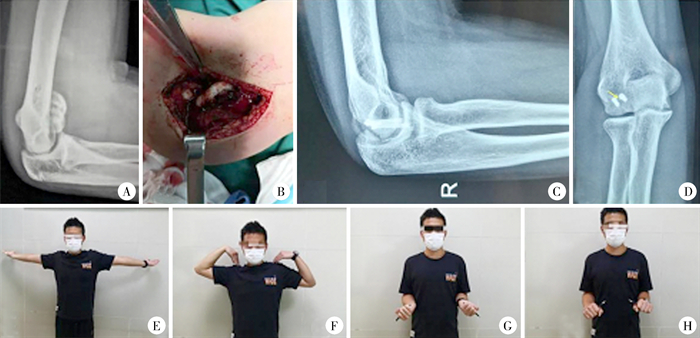
|
图 1 1例14岁男性右肱骨小头冠状面剪切骨折患儿图片 Fig.1 A 14-year-old boy with shear fracture of right coronal capitellum 注 A:标准侧位X线片示双“C”征;B:术中见骨块向前上方移位,累及部分滑车;C:术后28个月复查侧位X线片,骨折愈合,埋头钉尖位于软骨下;D:术后28个月复查正位X线片,无关节退变及肘内、外翻;E:患儿末次随访时肘关节伸直正常;F:末次随访时肘关节屈曲正常;G:末次随访时肘关节旋后正常;H: 末次随访时肘关节旋前正常 |
青少年冠状面剪切型肱骨小头骨折约占儿童肱骨小头骨折的60%,移位<2 mm者可以采用单纯石膏固定保守治疗,>2 mm者需要切开复位内固定。目前常用的成人Bryan-Morrey分型和儿童波士顿分型均不能指导治疗,属于损伤特点分型。肱骨小头骨折治疗方法多样,不当的治疗方式或内固定物的选择可能造成不良后果,并发症主要有远期关节退变骨性关节炎、关节活动受限等。骨折内固定物主要包括克氏针、空心螺钉、埋头钉和钢板等,其中钢板固定主要用于成人。青少年主要使用克氏针和加压埋头钉治疗,埋头钉固定更加稳定,但费用也相应增加。目前关于青少年型肱骨小头骨折的治疗多是小样本的病例报道,治疗方案的选择需要更有利的证据支持。
本组14例患儿均属于冠状面剪切骨折行后方埋头钉加压固定,理由如下:①埋头钉有加压作用,属于坚强内固定,后方置入保护了前方关节面,可降低关节炎及肱桡撞击风险;②后方置入降低了肘关节前方重要神经、血管损伤的风险;③常规前方置入内固定取出困难,关节面剥离较大,后方置入方便取出内固定,降低了关节面再次损伤的风险。目前大多数学者认为切开复位内固定是移位明显的儿童肱骨小头骨折的有效治疗方式,Kurtulmus等[12]采用前方入路治疗8例青少年Ⅳ型肱骨小头骨折,其中2例(25%)肘关节活动受限,说明前方入路可能会影响关节功能。Onay等[13]同样报道了前方置入螺钉的手术效果,对13例患儿行切开复位内固定治疗,随访1年以上,Mayo评分结果显示9例优秀、1例良好、1例一般、2例差。以上研究均说明前方置入螺钉存在一定的不足。
和以往类似研究相比,本研究结果具有可比性,术后患儿肘关节功能无异常,可满足基本生活要求。术中注意保护骨折块外侧软组织和伸肌总腱,减少伸肌力量的丢失,并保护外侧骨块的血运。骨折复位,彻底止血并不留死腔,反复冲洗关节,防止皮肤浅表及深层组织感染。Ruchelsman等[14]报道16例儿童肱骨小头骨折应用自前向后置入埋头钉,突破关节软骨面的方法,平均随访27个月,Mayo评分平均为92分。本研究14例自后向前置入埋头钉,钉尖埋于软骨下,这样可以很好保护前方关节软骨面免受手术创伤。本组Mayo评分(94.62±3.31)分,疗效优于上述报道[14]。Heck等[15]使用自后向前入路置入细螺纹钉,15例成人患者平均随访58.5个月,Quick-DASH评分平均为10.84分,Mayo评分平均为90分。上述研究结果中Mayo评分均低于本研究,可能是因为他们的研究群体是成人而非儿童的缘故,儿童肘关节尚存在少许塑性能力,可降低骨折对功能的影响。Koslowsky等[16]对22例青少年肱骨小头冠状面剪切骨折进行切开复位后方入路内固定,平均年龄12.2岁,随访12.3个月,术后肘关节活动屈伸范围5.4°~131.3°,关节功能基本不受限[3]。
本研究存在一定的局限性。①样本全部为冠状面剪切骨折,不能代表肱骨小头骨折的整体情况,存在一定偏倚; ②样本量仅14例,手术效果需要更大样本量的验证; ③随访时间较短,有些术后并发症可能还没有出现,我们将继续随访研究。综上所述,切开复位后方置入加压埋头钉固定治疗肱骨小头冠状面剪切骨折,手术时间短,创伤小,固定可靠,短期随访效果好。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 姚杰负责研究的设计、实施和起草文章;申向阳进行病例数据收集及分析;贾国强负责研究设计与酝酿,并对文章知识性内容进行审阅
| [1] |
王海, 叶君健, 郑力峰, 等. 扩大Carlson入路治疗股骨外侧髁Hoffa骨折疗效分析[J]. 中国修复重建外科杂志, 2021, 35(4): 439-444. Wang H, Ye JJ, Zheng LF, et al. Efficacy of extended Carlson approach for lateral femoral condylar Hoffa fractures[J]. Chinese Journal of Reparative and Reconstructive Surgery, 2021, 35(4): 439-444. DOI:10.7507/1002-1892.202009025 |
| [2] |
Bryan RS, Morrey BF. Fractures of the distal humerus[M]//Morrey BF. The Elbow and Its Disorders. Philadelphia: WB Saunders, 1985: 302-399.
|
| [3] |
Murthy PG, Vuillermin C, Naqvi MN, et al. Capitellar fractures in children and adolescents: classification and early results of treatment[J]. J Bone Joint Surg Am, 2017, 99(15): 1282-1290. DOI:10.2106/JBJS.16.01393 |
| [4] |
Carroll MJ, Athwal GS, King GJW, et al. Capitellar and trochlear fractures[J]. Hand Clin, 2015, 31(4): 615-630. DOI:10.1016/j.hcl.2015.07.001 |
| [5] |
Ballesteros-Betancourt JR, García-Tarriño R, García-Elvira R, et al. The anterior limited approach of the elbow for the treatment of capitellum and trochlea fractures: surgical technique and clinical experience in eight cases[J]. Injury, 2020, 51(Suppl 1): S103-S111. DOI:10.1016/j.injury.2020.02.008 |
| [6] |
Chang AL, Dieterich JD, DiPrinzio EV, et al. Surgical approach and internal fixation techniques for intra-articular distal humerus fracture with coronal shear capitellar fracture[J]. Tech Hand Up Extrem Surg, 2020, 25(1): 25-29. DOI:10.1097/BTH.0000000000000301 |
| [7] |
Lamas C, Grau A, Almenara M, et al. Coronal shear fractures of the capitellum and trochlea: interobserver variability in classifying the fracture and the need for a computed tomography scan for the correct surgical planning[J]. JSES Int, 2020, 5(2): 314-319. DOI:10.1016/j.jseint.2020.10.015 |
| [8] |
Longo UG, Franceschi F, Loppini M, et al. Rating systems for evaluation of the elbow[J]. Br Med Bull, 2008, 87: 131-161. DOI:10.1093/bmb/ldn023 |
| [9] |
Cao SQ, Zhou R, Zhou HB, et al. Reliability and validity of Simplified Chinese version of Quick Disabilities of the Arm, Shoulder, and Hand (QuickDASH) questionnaire: cross-cultural adaptation and validation[J]. Clin Rheumatol, 2019, 38(11): 3281-3287. DOI:10.1007/s10067-019-04661-8 |
| [10] |
Beaton DE, Wright JG, Katz JN, et al. Development of the QuickDASH: comparison of three item-reduction approaches[J]. J Bone Joint Surg Am, 2005, 87(5): 1038-1046. DOI:10.2106/JBJS.D.02060 |
| [11] |
Broberg MA, Morrey BF. Results of delayed excision of the radial head after fracture[J]. J Bone Joint Surg Am, 1986, 68(5): 669-674. |
| [12] |
Kurtulmus T, Saglam N, Saka G, et al. Posterior fixation of type Ⅳ humeral capitellum fractures with fully threaded screws in adolescents[J]. Eur J Trauma Emerg Surg, 2014, 40(3): 379-385. DOI:10.1007/s00068-013-0332-0 |
| [13] |
Onay T, GÜmÜştaş SA, Baykan SE, et al. Mid-term and long-term functional and radiographic results of 13 surgically treated adolescent capitellum fractures[J]. J Pediatr Orthop, 2018, 38(8): e424-e428. DOI:10.1097/BPO.0000000000001208 |
| [14] |
Ruchelsman DE, Tejwani NC, Kwon YW, et al. Openreduction and internal fixation of capitellar fractures with headless screws[J]. J Bone Joint Surg Am, 2008, 90(6): 1321-1329. DOI:10.2106/JBJS.G.00940 |
| [15] |
Heck S, Zilleken C, Pennig D, et al. Reconstruction of radial capitellar fractures using fine-threaded implants (FFS)[J]. Injury, 2012, 43(2): 164-168. DOI:10.1016/j.injury.2011.04.009 |
| [16] |
Koslowsky TC, Zilleken C, Dargel J, et al. Reconstruction of a Bryan and Morrey type Ⅰ capitellar fracture in a sawbone model with four different fixation devices: an experimental study[J]. Injury, 2012, 43(3): 381-385. DOI:10.1016/j.injury.2011.12.004 |
 2024, Vol. 23
2024, Vol. 23


