2. 福建省儿童医院 上海儿童医学中心福建医院病理科, 福州 350001
2. Department of Pathology, Fujian Children's Hospital(Fujian Branch of Shanghai Children's Medical Center), Fuzhou 350001, China
肛管重复畸形(anal canal duplication, ACD)是一种罕见的先天性消化道重复畸形,好发于女性,通常位于正常肛门后方,常分为管状型及囊肿型,远端借一窦口与外界相通,近端为盲端,绝大部分与直肠肛管不相通[1-2]。30% ~50% 的ACD合并其他异常,如骶前包块、肛门直肠畸形、Currarino综合征、泌尿生殖系统畸形、神经管缺陷等[1, 3-5]。患儿大多无临床症状,但随着年龄增长,可出现复发性瘘管、骶前脓肿、脓毒血症、甚至恶性病变等严重并发症[6-8]。目前认为可通过会阴或后矢状入路完整切除ACD,也有少数学者认为对于单纯的浅表ACD可随访观察[1, 9-10]。本文通过回顾性分析福建省儿童医院2例ACD的诊治经过,并系统复习国内外相关文献,总结该病的临床特征与治疗方法,供临床参考。
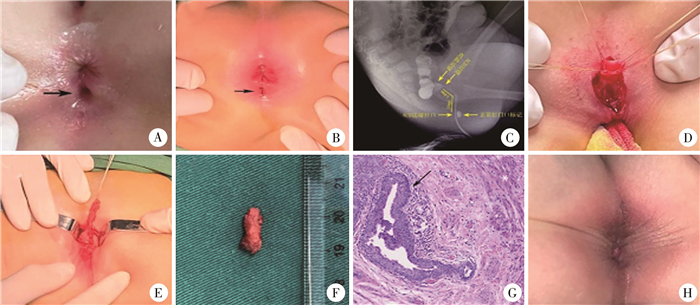
资料与方法 一、临床资料病例1:女性,6岁,因出生后发现肛门后方异常开口于2022年8月入院,患儿无肛周异常分泌物、瘙痒、感染等,每日大便1次,无排便困难及大便失禁。体格检查:腹部平软,未扪及明显包块;截石位见生理肛门存在,6点方向距肛门2 mm处见直径约3 mm异常开口(图 1A),长度约1 cm,末端为盲端。肛门指检:无狭窄,肠壁柔软,未扪及明显肿块。心脏超声及腹部B超未发现明显异常。经后方异常开口插入细导管注入稀释优维显造影,见管状结构,近端为盲端,与直肠或其他组织不相通,盲端距肛窝标记约1.5 cm;结肠造影无明显异常。腰骶尾椎MRI平扫:骶前、脊髓未见明显异常信号,脊髓圆锥位于第十二腰椎水平,未见脊髓及脊膜膨出征像,肛周括约肌形态正常。
|
图 1 2例ACD患儿术前检查、术中情况、术后病理检查及随访情况 Fig.1 Preoperative examination, intraoperative status, pathological examination and follow-up results of 2 ACD children 注 A、B:病例1、2肛周外观,距正常肛门下约5 mm正中线可见“重复肛门”(↑);C:病例2经异常开口造影可见管腔远端与直肠相通;D:后矢状入路小切口,重复肛管远端黏膜牵引;E:重复肛管与直肠共壁,仔细靠近黏膜剥离至近端,近端与直肠后壁相连;F:切除重复肛管长度(病例2:15 mm);G:组织病理学结果(HE染色,×100):管腔黏膜层内衬复层鳞状上皮(↑),管腔外可见平滑肌束(*);H:术后肛周外观满意 |
病例2:男性,6月龄,因出生后发现肛门后方异常开口于2022年9月入院。患儿无肛周感染病史及其他不适,每日排便2次。查体:截石位6点方向距正常肛门2 mm处见一直径约2 mm异常开口(图 1B),肛门指检无异常。心脏超声、腹部B超未见明显异常;经异常开口造影见管腔结构,依次显影至直肠末端,直肠末端距肛周标记物约3 cm(图 1C),结肠造影无明显异常。腰骶尾部MRI:第二骶椎以下两侧椎弓板未完全融合,未发现其他合并异常;肛周括约肌形态正常。本研究通过福建省儿童医院医学伦理委员会审核批准(2022ETKLR12058),患儿家属均知情同意并签署知情同意书。
二、手术方法两例均于手术前一日晚和手术日晨予开塞露通便,在全身麻醉下行后矢状入路小切口肛管重复畸形剥离术。术中取俯卧位抬高臀部,用肌肉刺激器刺激会阴部,明确正常肛门位于括约肌中心;探针经异常开口探查重复肛管走向及深浅;自重复肛管外口注入2%亚甲蓝确认重复肛管位置;于重复肛管外口周围做梭形切口,多条丝线牵引重复肛管远端黏膜与皮肤交界处,保持局部张力,靠近蓝染黏膜层潜行钝、锐性剥离重复肛管至近端,注意避免伤及正常肛管直肠。病例1完整切除重复肛管近端(盲端),病例2重复肛管与直肠后壁相连,近直肠后壁结扎重复肛管近端,并完整切除,残端予电刀烧灼;依次缝合皮下肌层及皮肤,封闭腔隙。两例患儿手术情况见图 1D、图 1E。
三、文献检索方法检索中国知网、万方医学网,PubMed、Medline、Web of Science等中英文数据库。检索关键词:“肛管/肛门重复畸形”、“anal canal duplication”。检索年份:1992—2022年。文献纳入标准:①关于肛管重复畸形的个案报道或病例系列报道;②初诊年龄≤18岁。排除标准:仅在文章摘要及会议论文中描述、信息缺失过多或笼统描述病例数而无具体临床信息的文献。
收集符合纳排标准的文献中ACD患儿一般资料(性别、诊断年龄)、临床特征(开口位置、类型、长度、与肛管直肠之间的关系、临床症状、合并畸形)、治疗方案以及随访情况等进行分析。
结果 一、本院2例患儿术后病理检查及随访结果两例切除重复肛管长度分别为10 mm、15 mm,管腔均内衬复层鳞状上皮,伴周围灶性炎症细胞浸润,管腔外周围可见平滑肌组织(图 1G)。术后随访2个月,患儿肛周外观满意(图 1H),肛门排便功能良好,Rintala肛门功能评分≥17分。
二、文献分析结果共获得符合纳入及排除标准文献23篇,报道74例ACD患儿,结合本文2例共76例,患儿临床资料见表 1。66例无临床症状或仅有轻微症状患儿平均诊断年龄2.8(0~13)岁;10例出现严重并发症,患儿平均诊断年龄7.7岁(1个月至16岁);25例合并其他异常,包括11例骶前肿物(病理表现为成熟性畸胎瘤、错构瘤、皮样囊肿、室管膜瘤等),4例泌尿系统畸形(重复肾、重复输尿管等),3例肛门直肠畸形(肛门狭窄、直肠前庭瘘等),3例Currarino综合征,2例神经管缺陷(脊柱裂、脊髓脊膜膨出),1例唇腭裂畸形,1例骶尾骨发育不良。70例予手术切除ACD,其中34例采取会阴入路,术后出现并发症3例(3/70,4%),其中1例因肛门外括约肌损伤,术后存在大便失禁,经二次手术修补括约肌,大便失禁改善;1例出现肛门损伤,经手术修补康复,但早期存在便秘;1例ACD伴骶腔脓肿且瘘管形成患儿术后出现伤口感染,瘘管复发,经二次手术治愈;36例采取后矢状入路,无一例术后并发症。所有手术患儿末次随访时,肛门功能均正常,平均随访时间3.6年。6例无临床症状患儿未行手术治疗,近期随访效果良好,无远期随访资料。
讨论消化道重复畸形可发生于食管至肛管的任何部位,ACD最早由Dukes等于1956年描述,截至2021年,英文文献报道约100例[1, 8]。Hamada等[11]首次定义ACD为位于正常肛门后矢状位的第二肛门,包括一些骶骨发育不良和先天性肛门直肠畸形。ACD具有正常肛管类似的组织学特征,Ochiai等[12]提出ACD的诊断需基于3个病理学特征:①远端黏膜为鳞状上皮;②近端为移行上皮;③管壁周围为平滑肌细胞。本院2例符合ACD病理诊断。除此之外,文献报道ACD病理表现还存在柱状上皮,管壁周围有炎性细胞浸润及肛腺组织[13-15]。
肛门直肠的正常发育是一个复杂的过程,目前对于ACD的发生存在两种理论。Hamada等[11]基于van der Putte[16]的肛门直肠发育模型认为,ACD可能是胚胎发育30 d左右背侧泄殖腔重复,向下转移至尾部形成肛门的过程中所形成,这一理论解释了ACD与某些特定合并畸形(如Currarino三联症、肛门直肠畸形等)的高发生率相关。Choi等[14]基于Nievelstein等[17]的研究提出ACD的形成可能与晚期胚胎发育缺陷有关,他们认为ACD患儿胎儿期比正常胎儿有更长的泄殖腔背膜(肛膜),在肛门外括约肌正常发育后,多余的肛膜再通导致ACD,这一理论可以解释为什么ACD常发生在肛门后方的中线且不累及肛门括约肌,不延伸至提肛肌上方,也不与肛管管腔相通。ACD女性发病率高,其发生可能与性染色体相关遗传因素有关[18]。此外,ACD是否为肛门直肠畸形(anorectal malformation, ARM)的一种亚型目前也在争议当中[19]。
典型ACD表现为正常肛门后正中线上出现一个异常开口,而不典型ACD表现为肛门后正中线上出现两个异常开口,极少数病例在正常肛门附近未见异常开口[9]。ACD以管状型为主,绝大部分与直肠不相通,瘘管造影可准确评估其形态、长度以及是否与肛管直肠连通,具有重要诊断价值。本中心1例患儿瘘管造影清晰显示ACD远端与正常肛管共壁,近端与直肠远端相通,为后续手术治疗提供了参考。文献复习中,我们发现ACD的临床表现与其类型相关,绝大部分管状型ACD无症状或仅有轻微的非特异性临床表现(如肛周潮红、瘙痒、黏性分泌物等);而对于囊肿型ACD,约85%(6/7)的患儿存在骶前感染、脓肿形成等严重并发症,部分患儿因感染迁延不愈,形成复发性瘘管。因此,囊肿型ACD一般临床症状较重,应予以重视。本文总结的76例ACD患儿中,10例出现严重并发症,约50%(5/10)的患儿术后病理检查提示ACD管腔黏膜除鳞状上皮外,同时存在柱状上皮,提示ACD感染可能来源于具有分泌功能的柱状上皮[7, 13, 20-22]。Biervliet等[4]总结55例ACD发现随着年龄增长,出现症状和严重并发症的可能性增加,无症状患儿平均年龄0.8岁,出现轻微症状的患儿平均年龄4岁,出现严重并发症患儿平均年龄6.5岁。本研究76例出现严重并发症的患儿平均年龄7.7岁。Mirzaei等[23]报告4例成人ACD中有3例存在肛周感染、脓肿形成及复发性瘘管。Dukes等[8]于1956年报道8例疑似ACD向胶质癌转化的患者,中位年龄65岁,但此后再无ACD恶变的病例报道,ACD远期是否存在恶性转化目前证据尚不足。因此,尽早发现ACD并治疗可能对结局至关重要。
ACD通常被误诊为肛瘘及直肠重复畸形。肛瘘瘘口通常位于正常肛门左右两侧,且在肛瘘形成前有肛周脓肿病史;直肠重复畸形大部分为囊性结构,与直肠共壁,开口多位于会阴区,且病理类型与ACD存在较大差异[24-27]。本研究中约33%的ACD患儿同时合并其他异常,最常见为骶前包块,病理以良性病变(包括成熟性畸胎瘤、错构瘤、皮样囊肿、室管膜瘤)为主,其次是泌尿系统畸形、肛门直肠畸形、Currarino综合征。因此,当怀疑ACD时,需同时行骶尾部MR、泌尿系B超等影像学检查以排除其他合并异常。虽然骶尾部MRI对诊断ACD灵敏度较低,但其对骶前包块的鉴别具有较高价值[2, 19]。
ACD远期存在脓肿形成、复发性瘘管等严重并发症甚至发生恶变的风险,因此目前大部分学者建议早期手术治疗,文献报道平均手术年龄为24个月[1, 26-27]。手术方式包括ACD完全切除术或黏膜剥离术,手术入路包括经会阴入路或后矢状入路[1, 9, 16 20, 28-29]。也有学者提出对于无症状的浅表管状ACD可长期随访,手术并非必要[10]。通过文献复习,我们发现对于复杂性ACD(如合并骶前包块、严重骶前感染、复发性瘘管、肛门直肠畸形、Currarino综合征)的患儿,手术主要选择后矢状入路,术后肛门功能恢复良好,无相关并发症[9, 13, 16, 17, 30]。但Carpentier等[31]报告1例ACD合并骶前脓肿的患儿通过会阴入路手术切除重复肛管,术中出现肛管损伤。同样,Mitsuyuki等[18]也报道了1例ACD合并骶前严重感染伴瘘管形成的患儿,通过会阴入路手术切除ACD及瘘管,术后出现伤口感染及瘘管复发,需要二次手术。这些个案报道提示对于合并严重骶前感染的ACD患儿,会阴入路手术可能不具优势。有学者认为对于管状型ACD长度小于30 mm且无其他合并异常的患儿,不必行ACD完整切除,仅行黏膜剥离术也可获得良好疗效[28, 32]。本中心2例ACD均为管状,长度不超过30 mm,且未合并其他畸形,我们采用小切口后矢状入路ACD剥离术,操作简单,术后随访2例患儿肛门外观及功能均恢复良好。虽然ACD手术治疗并不复杂,手术后总体预后良好,但由于ACD远端开口距离肛门口近,与肛管直肠存在共壁,术中应尽可能靠近ACD黏膜层剥离,以减少肛管直肠损伤风险。对于极少部分术前造影评估ACD与肛管直肠相通的患儿,术中需剥离ACD至直肠后壁,紧贴直肠后壁缝扎瘘管,以免远期复发。
综上,ACD好发于女性,远端开口通常位于正常肛门后正中线上,以管状型为主,平均长度约17 mm,绝大部分近端为盲端,不与肛管直肠相通,囊肿型临床症状较重。当发现肛门正后方异常开口时应怀疑ACD,进一步完善骶尾部MRI、腹部B超等检查以排除其他合并异常,特别是骶前包块。虽然ACD患儿大部分无临床症状,但随着年龄增长,可引起严重骶前感染甚至存在恶变风险,应早期手术治疗,手术入路可选择经会阴及后矢状入路,建议经后矢状入路行ACD剥离术,手术安全,疗效良好。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 黄燕炳、何渊彬、庄小津负责文献检索;林宇、黄燕炳负责论文设计;黄燕炳、何渊彬、庄小津、许可、谢斯琦负责数据收集;黄燕炳、林宇、何渊彬、庄小津负责研究结果分析与讨论;黄燕炳负责论文撰写;林宇、吴典明、方一凡负责对全文知识性内容进行审阅
| [1] |
Ailhaud A, Alao O, Sole Cruz E, et al. Anal canal duplication in children: a monocentric experience of 12 cases[J]. Pediatr Surg Int, 2021, 37(8): 1007-1012. DOI:10.1007/s00383-021-04910-5 |
| [2] |
Trecartin AC, Peña A, Lovell M, et al. Anal duplication: is surgery indicated? A report of three cases and review of the literature[J]. Pediatr Surg Int, 2019, 35(9): 971-978. DOI:10.1007/s00383-019-04509-x |
| [3] |
Connor SJ, Brisighelli G, Patel N, et al. Clinical quiz-a rare case of anal canal duplication in the context of currarino syndrome[J]. European J Pediatr Surg Rep, 2021, 9(1): e68-e71. DOI:10.1055/s-0041-1735595 |
| [4] |
Van Biervliet S, Maris E, Vande Velde S, et al. Anal canal duplication in an 11-year-old-child[J]. Case Rep Gastrointest Med, 2013, 2013: 503691. DOI:10.1155/2013/503691 |
| [5] |
Özbey H. Anal canal duplication in a 12-year-old girl[J]. J Pediatr Gastroenterol Nutr, 2021, 72(1): e21. DOI:10.1097/MPG.0000000000002850 |
| [6] |
Li DD, Liu SB, Feng JX, et al. Anal canal duplication mimicking recurrent abscess: a case report and review of the literature[J]. Front Surg, 2022, 9: 908390. DOI:10.3389/fsurg.2022.908390 |
| [7] |
Honda S, Minato M, Miyagi H, et al. Anal canal duplication presenting with abscess formation[J]. Pediatr Int, 2017, 59(4): 500-501. DOI:10.1111/ped.13222 |
| [8] |
Dukes CE, Galvin C. Colloid carcinoma arising within fistulae in the anorectal region[J]. Ann R Coll Surg Engl, 1956, 18(4): 246-261. |
| [9] |
Palazon P, Julia V, Saura L, et al. Anal canal duplication and triplication: a rare entity with different presentations[J]. Pediatr Surg Int, 2017, 33(5): 609-617. DOI:10.1007/s00383-017-4074-7 |
| [10] |
Akova F, Altinay S, Aydin E. The controversy of surgical intervention for anal canal duplication in children[J]. Pak J Med Sci, 2020, 36(6): 1330-1333. DOI:10.12669/pjms.36.6.1832 |
| [11] |
Hamada Y, Sato M, Hioki K. Anal canal duplication in childhood[J]. Pediatr Surg Int, 1996, 11(8): 577-579. DOI:10.1007/BF00626072 |
| [12] |
Ochiai K, Umeda T, Murahashi O, et al. Anal-canal duplication in a 6-year-old child[J]. Pediatr Surg Int, 2002, 18(2/3): 195-197. DOI:10.1007/s003830100691 |
| [13] |
Kratz JR, Deshpande V, Ryan DP, et al. Anal canal duplication associated with presacral cyst[J]. J Pediatr Surg, 2008, 43(9): 1749-1752. DOI:10.1016/j.jpedsurg.2008.05.026 |
| [14] |
Choi SO, Park WH. Anal canal duplication in infants[J]. J Pediatr Surg, 2003, 38(5): 758-762. DOI:10.1016/jpsu.2003.50161 |
| [15] |
Mateescu T, Tarta C, Stanciu P, et al. Anal canal duplication in an adult female-case report and pathology guiding[J]. Medicina (Kaunas), 2021, 57(11): 1205. DOI:10.3390/medicina57111205 |
| [16] |
van der Putte SCJ. Normal and abnormal development of the anorectum[J]. J Pediatr Surg, 1986, 21(5): 434-440. DOI:10.1016/S0022-3468(86)80515-2 |
| [17] |
Nievelstein RAJ, van der Werff JFA, Verbeek FJ, et al. Normal and abnormal embryonic development of the anorectum in human embryos[J]. Teratology, 1998, 57(2): 70-78. DOI:10.1002/(SICI)1096-9926(199802)57:2<70::AID-TERA5>3.0.CO;2-A |
| [18] |
Koga H, Okazaki T, Kato Y, et al. Anal canal duplication: experience at a single institution and literature review[J]. Pediatr Surg Int, 2010, 26(10): 985-988. DOI:10.1007/s00383-010-2653-y |
| [19] |
Narcı A, Dilek FH, Çetinkurșun S. Anal canal duplication[J]. Eur J Pediatr, 2010, 169(5): 633-635. DOI:10.1007/s00431-009-1094-x |
| [20] |
Lisi G, Illiceto MT, Rossi C, et al. Anal canal duplication: a retrospective analysis of 12 cases from two European pediatric surgical departments[J]. Pediatr Surg Int, 2006, 22(12): 967-973. DOI:10.1007/s00383-006-1801-x |
| [21] |
Lippert SJ, Hartin CWJr, Ozgediz DE. Communicating anal canal duplication cyst in an adolescent girl[J]. Colorectal Dis, 2012, 14(5): e270-e271. DOI:10.1111/j.1463-1318.2011.02870.x |
| [22] |
Nakata M, Mitsunaga T, Terui E, et al. Recurrence of anal canal duplication with abscess formation[J]. J Pediatr Surg Case Rep, 2018, 33: 68-71. DOI:10.1016/j.epsc.2018.04.007 |
| [23] |
Mirzaei R, Mahjubi B, Alvandipoor M, et al. Late presentation of anal canal duplication in adults: a series of four rare cases[J]. Ann Coloproctol, 2015, 31(1): 34-36. DOI:10.3393/ac.2015.31.1.34 |
| [24] |
Karamatzanis I, Kosmidou P, Harmanis S, et al. Early diagnosis of anal canal duplication: the importance of a physical examination[J]. Cureus, 2022, 14(5): e25040. DOI:10.7759/cureus.25040 |
| [25] |
陈希琳, 冯六泉, 姜国丹, 等. 肛瘘的诊治专家共识(2020版)[J]. 实用临床医药杂志, 2020, 24(17): 1-7. Chen XL, Feng LQ, Jiang GD, et al. Expert Consensus on Diagnosing and Treating Anal Fistula (2020 Edition)[J]. J Clin Med Pract, 2020, 24(17): 1-7. DOI:10.7619/jcmp.202017001 |
| [26] |
Nosek M, Golonka A, Kalińska-Lipert A, et al. Rectal duplication with sciatic hernia[J]. Wideochir Inne Tech Malo Inwazyjne, 2015, 10(2): 282-285. DOI:10.5114/wiitm.2015.52708 |
| [27] |
孙琳, 王燕霞, 刘予. 小儿直肠重复畸形(附7例报告)[J]. 中国普外基础与临床杂志, 1996, 3(4): 214-216. Sun L, Wang YX, Liu Y. Rectal duplications in children: a report of 7 cases[J]. Chin J Bas Clin Gen Surg, 1996, 3(4): 214-216. |
| [28] |
Tiryaki T, Senel E, Atayurt H. Anal canal duplication in children: a new technique[J]. Pediatr Surg Int, 2006, 22(6): 560-561. DOI:10.1007/s00383-006-1654-3 |
| [29] |
Jacquier C, Dobremez E, Piolat C, et al. Anal canal duplication in infants and children-a series of 6 cases[J]. Eur J Pediatr Surg, 2001, 11(3): 186-191. DOI:10.1055/s-2001-15482 |
| [30] |
Sinnya S, Curtis K, Walsh M, et al. Late presentation of anal canal duplication in an adolescent female: a rare diagnosis[J]. Int J Colorectal Dis, 2013, 28(8): 1175-1176. DOI:10.1007/s00384-012-1608-2 |
| [31] |
Carpentier H, Maizlin I, Bliss D. Anal canal duplication: case reviews and summary of the world literature[J]. Pediatr Surg Int, 2009, 25(10): 911-916. DOI:10.1007/s00383-009-2474-z |
| [32] |
高群, 黄河, 潘祝彬, 等. 肛门重复畸形一例[J]. 中华小儿外科杂志, 2010, 31(5): 403-404. Gao Q, Huang H, Pan ZB, et al. Anal canal duplication: one case report[J]. Chin J Pediatr Surg, 2010, 31(5): 403-404. DOI:10.3760/cma.j.issn.0253-3006.2010.05.027 |
 2024, Vol. 23
2024, Vol. 23


