2. 韩国世翰大学研究生院物理治疗系 韩国全罗南道, 木浦 58447
2. Department of Physical Therapy, Graduate School, Sehan University, Mokpo City 58447, Republic of Korea
颅缝早闭症又称狭颅症,是指出生时或出生后颅缝过早闭合导致的以颅骨畸形为主要特点的一类疾病。美国耶鲁大学报道其发病率约为1/2 500[1]。由于颅缝过早闭合, 颅骨块之间膜状连接的延展性被破坏, 原本适合大脑发育的颅腔空间受到限制,导致受累颅骨对软性大脑组织形成挤压甚至卡压,严重者可伴有颅内高压、脑积水、脑发育落后、智力发育低下等[2]。各类颅缝早闭症的发病率从高到低依次为:矢状缝(40% ~50%)、冠状缝(20% ~25%)、额缝(5% ~15%)和人字缝(1% ~5%)[3-4]。根据Greenwood等[5]的理论,颅缝早闭后,垂直于早闭颅缝的颅腔径线延长受限,平行于早闭颅缝的颅腔径线代偿性延长,从而导致各种头颅畸形。不同的颅缝早闭导致不同的头颅畸形。单侧冠状缝早闭症属于颅缝早闭症的一种,俗称“前斜头”畸形,是由于一条冠状缝过早闭合或骨化,颅缝周围的生化环境或遗传基因发生改变,影响发育体系而使颅缝早闭,导致斜头畸形。目前对于颅缝早闭症的病因,在细胞、分子及基因水平均有研究,认为颅骨、颅缝的发育成熟与大脑组织、硬脑膜和颅盖骨之间的相互作用有关[6]。早期诊断及手术治疗对患者预后至关重要,现阶段治疗颅缝早闭症的手术方式有很多,每一类型的颅缝早闭症其手术方式亦有不同。本研究旨在初步总结湖南省儿童医院神经外科自2019年3月起至2023年3月开展的以健侧为镜像治疗单侧冠状缝早闭症的单中心临床经验。
资料与方法 一、一般资料本研究为回顾性研究,2019年3月至2023年3月,湖南省儿童医院神经外科收治单侧冠状缝早闭患儿27例,男16例(16/27,59.2%)、女11例(11/27,40.8%);最大年龄2岁6个月,最小年龄3个月,平均年龄10.8个月;右侧冠状缝早闭17例,左侧冠状缝早闭10例。27例均以健侧为镜像行患侧眶骨重塑成形以及额骨重塑整形术。
二、手术方法患儿术前均留取生活照,均行三维CT检查后三维头模重建,根据重建的三维头模进行手术方案预设计。术中均依据预设计的三维头模方案行颅缝再造和颅骨重塑整形,均取下眶骨进行测量,以健侧眼眶为镜像行患侧眶骨瓣重塑整形,重塑额骨瓣形成“新额头”后复位固定。术后均留置皮下引流管,拔除气管导管后回神经科病房监护。术中均输血0.5~1 U不等。术后3 d内复查头颅CT三维重建,提示无皮下积液、积血后拔除皮下引流管。术后7~9 d伤口拆线出院。
手术操作步骤:①眶骨瓣设计:于双侧眶缘顶点连线上方15 mm平行线取宽1.5 cm眶骨瓣(图 1A),两侧达外耳道上缘;②额骨瓣设计:两侧为外耳道前2.0 cm,顶点为前囟后缘(图 1B);③按手术计划铣取额骨瓣和眶骨瓣;④以眶骨瓣左右径间距为边绘制正方形,以健侧为镜像,将患侧眶骨重塑整形,双侧眶骨对称(图 1C、图 1D);⑤以整形后的眶骨为基线,将额骨瓣与之契合重塑整形,形成“新额头”(图 1E、图 1F);将重塑整形的“新额头”复位固定。
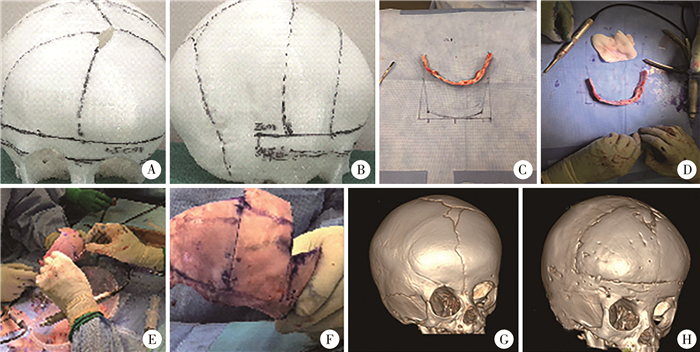
|
图 1 1例1岁2个月女性右侧冠状缝早闭患儿典型术中及手术前后影像学照片 Fig.1 Typical intraoperative and perioperative images of a 14-month-old girl of right coronal synostosis 注 A、B:三维头模重建:C、D:眶骨瓣整形;E、F:额骨瓣整形;G、H:手术前后CT片 |
患儿于术后1个月、6个月、1年、2年来医院门诊复诊。复查内容包括观察头颅外形变化、留取生活照、复查头颅三维CT。
结果27例均获随访,平均随访时间2.4年(3个月至4年)。患儿术后6个月复查时前斜头外观均得到明显改善,双侧前额位于同一冠状面,双侧眼眶也位于同一冠状面;复查头颅CT提示患侧额叶脑组织发育较术前明显改善。随访期间无一例出现明显后遗症和并发症。
讨论单侧冠状缝早闭症患儿通常表现为前侧或额侧斜头畸形,与双侧冠状缝早闭症的区别在于后者双侧冠状面受累,表现为短头畸形。前额畸形偏向于右侧病变,右侧与左侧冠状面受累比例约为3 ∶ 2[7]。由于不明原因,单侧冠状缝早闭症可有两种特征性表现,即前额后凸畸形特征和突眼特征。前额后凸畸形的表型特征包括同侧颧骨周围隆起、前额扁平、眼眶后退以及对侧额部凸起[8]。另外,患儿面部畸形也很常见,包括鼻根向同侧移位、同侧耳前移和下巴向对侧偏斜。突眼的特征是同侧眼眶抬高,这是由于蝶骨大翼上移所致,也被称为“Harlequin哈勒奎(丑角)”外观;其次斜视也很常见(50% ~60%),这是由于颅底在前胸方向缩短导致上斜肌功能障碍,伴有眶顶和蝶骨移位的缘故[9-10]。从神经发育来看,患有单侧冠状缝早闭并突眼的儿童会出现不同程度的功能发育迟缓[11-13]。Becker等[14]研究发现,52% ~61%的存在突眼特征的患者在言语、认知或行为能力方面表现出异常。而Speltz等[15]研究发现,突眼特征患者的认知和运动能力只有轻微延迟。笔者曾回顾性分析非综合征型颅缝早闭症患儿手术后年龄与发育进程问卷评估结果,发现年龄增长和术后发热是非综合征性颅缝早闭症患儿颅缝再造颅骨重塑手术的保护性因素[16]。临床上单侧冠状缝早闭的诊断并不困难,放射影像学检查(如CT扫描、核磁共振成像)可明确病变的颅缝融合、识别并存的异常,并有助于观察颅面骨骼疾病的病情程度。
因单侧冠状缝早闭症临床表现为单侧额部和眼眶畸形改变,故单侧冠状缝早闭症手术干预的目的在于纠正额部和眼眶的不对称。目前国内尚无统一手术标准。2021年9月笔者参与的中国儿童颅缝早闭症诊治协作组儿童颅缝早闭症诊治专家共识中提到,单侧冠状缝早闭症的手术方式分为单侧额眶截骨术和双侧额眶截骨术,认为双侧额眶截骨术较单侧额眶截骨术美容效果更佳[17]。笔者早期均采用单侧额眶截骨术治疗单侧冠状缝早闭症,仅将患侧眼框前移0.5~1 cm以矫正患侧眼眶骨、重塑额骨,该方法多以术者目测或习惯决断,局限性较大,且因患儿年龄不同、畸形程度各异、术后双侧眼眶不对称或很难位于同一冠状面平面,以致患侧眼眶整形效果不佳。
双侧眼眶调整前移整形术通常需将患侧眶骨前移过度矫正5% ~10%,健侧眼眶轻度后移,以纠正患儿手术前的代偿性过度生长,使其与患侧过度矫正(5% ~10%)的眶穹隆相匹配,改善前额和眼眶畸形,达到双侧眼眶平衡,获得满意的重建效果。但笔者在临床工作中发现健侧眼眶后移无具体数据可依,且可塑性、可吸收连接板的需求量大、花费高,遂将单侧冠状缝早闭症手术方式改良为以健侧眼眶为镜像调整患侧眼眶,以达到双侧眼眶平衡,从而解决了以往手术方式中患侧眼眶调整无具体标准可依,只是凭借个人习惯调整患侧眼眶的问题,既避免了手术治疗的随意性,又减少了患者经济支出。该方法基于以下理论依据:①单侧冠状缝早闭症表现为前斜头畸形,冠状面双耳连线平面以前表现为患侧眼眶倾斜,额骨塌陷;冠状面双耳连线平面以后多无明显畸形。②行患侧眶骨瓣整形时,双耳连线间距不变,即左右径恒定。③将患侧眶骨按照镜像原理进行整复后可保证双侧眼眶位于冠状面同一平面。
以健侧眼眶为镜像的单侧冠状缝早闭症手术操作要点如下:①取标准的双冠状皮肤切口,截取双额骨瓣;②截取眶骨瓣,两侧截骨延伸至冠状缝后方,平齐双侧外耳道;③截取宽1.5 cm眶骨瓣(图 1A);④切除蝶骨翼至蝶骨突水平,打开冠状缝至颅底水平(图 1B);⑤以眶骨瓣左右径间距为边,绘制正方形,分别于正方形顶边标记中点、左右眶外缘、眶外缘与正方形两条侧边的交点,按健侧眼眶弧度进行连线(图 1C);⑥依据绘制的弧线行患侧眶骨瓣塑形,用可吸收固定系统固定整形眶骨瓣中线和外侧缘,保持新的轮廓形状,矫正患侧眼眶(图 1D);⑦将部分额骨倒置或重组后连接于整形后眶骨上缘并与之契合,重建令人满意的“新额头”(图 1E、图 1F)。
手术注意事项:①对患侧行横跨蝶骨翼截骨须谨慎操作,因蝶骨翼的上部有移位,额骨瓣切除时可能会造成技术困难,导致硬脑膜撕裂或脑膜中动脉出血。切除额骨瓣后,释放眶穹隆,在前颧骨缝、眶顶和鼻额缝正上方的眶外侧进行截骨。②在截取眶骨瓣时需小心放置牵开器,以保护下层大脑和眼眶内容物。额部重塑后需将超过2 cm骨质缺损区用可吸收固定系统或缝合线固定剩余部分的骨头进行填充,以防止继续生长受限和术后翼区凹陷,形成骨缺损区,影响预后。然后用常规方式缝合切口,并在耳下留置引流。③围手术期并发症包括伤口感染、硬脑膜裂伤、浅表脑损伤、脑脊液漏、脑膜下血肿以及包括角膜擦伤在内的眼部损伤,更严重的围手术期并发症包括缺血性脑损伤、硬膜外和硬膜下出血以及严重输血反应。术后远期并发症包括复发性颅骨畸形、颅骨缺损无法随着时间的推移而愈合,以及可吸收固定系统并发症问题。对于年龄超过18~24个月的患者,超过2 cm的缺损通常会持续存在,最终可能需要移植修补,而未使用可吸收固定系统的患者颅骨钉和金属连接片的持续存在也可能导致并发症。此外,可吸收固定系统完全吸收需12~18个月,在未完全吸收前仍以异物形式存在。文献报道极少数情况下,固定系统吸收部位可能出现无菌性脓肿,但由于最终吸收,很少进行探查清创[18]。本组27例患儿术后无一例出现固定系统吸收障碍需要后期处理的情况,
关于再次手术的研究,文献报道单侧冠状缝早闭症再手术率从3.1%到29%不等[19]。有两项研究重点关注了手术年龄对突眼特征患儿术后效果的影响。Fearon等[20]发现,在6~12月龄时接受治疗的突眼特征患者二次手术率最低(7%),与6月龄以下接受手术的患者或超过12月龄接受手术的患者相比,这一比例差异具有统计学意义(P<0.05)。Selber等[21]从另一个角度研究了手术年龄对突眼特征患者术后生长的影响,测量了21例突眼特征患者的头围,结果表明患者的生长发育与手术年龄有关, 早期治疗组(平均年龄5个月)与晚期治疗组(平均年龄14个月)相比,前者生长发育受影响程度超过后者的两倍。另有文献报道突眼特征患者的并发症发生率为0% ~27%[22-24]。本组患儿术后短期随访显示双侧眼眶及双侧前额均位于同一冠状面平面,前斜头畸形明显改善,预后良好,暂无再次手术情况,是否与部分患儿随访时间尚短有关,需要长期随访观察以验证。
综上所述,手术是单侧冠状缝早闭症的唯一治疗手段,手术治疗的目的是重塑患侧眼眶,改善患眶前斜,平衡双侧眼眶,扩充颅腔容积,解除受压额叶大脑发育受限,改善颅面外观畸形。一旦确诊冠状缝早闭症,只要全身情况允许,应尽早手术治疗。手术应根据患儿年龄、头颅畸形程度制定相应手术方案,3月龄以下患儿可行内镜辅助和微创小切口手术治疗[25-26];3月龄以上患儿可采取以健侧为镜像的双眶整形手术。3D打印头模辅助精准外科手术治疗可行性好,值得临床推广[27]。该研究于2024年得到韩国世翰大学研究基金支持。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 吴水华负责文献检索、资料收集以及论文撰写,梁大中负责全文知识性内容的审读与修正
| [1] |
Persing JA. MOC-PS(SM) CME article: management considerations in the treatment of craniosynostosis[J]. Plast Reconstr Surg, 2008, 121(4 Suppl): 1-11. DOI:10.1097/01.prs.0000305929.40363.bf |
| [2] |
Persing JA, Jane JA, Shaffrey M. Virchow and the pathogenesis of craniosynostosis: a translation of his original work[J]. Plast Reconstr Surg, 1989, 83(4): 738-742. DOI:10.1097/00006534-198904000-00025 |
| [3] |
Wang AK, Kang XL. Craniosynostosis and strabismus[J]. Chin J Ophthalmol, 2016, 52(8): 626-630. DOI:10.3760/cma.j.issn.0412-4081.2016.08.018 |
| [4] |
Garber ST, Karsy M, Kestle JRW, et al. Comparing outcomes and cost of 3 surgical treatments for sagittal synostosis: a retrospective study including procedure-related cost analysis[J]. Neurosurgery, 2017, 81(4): 680-687. DOI:10.1093/neuros/nyx209 |
| [5] |
Greenwood J, Flodman P, Osann K, et al. Familial incidence and associated symptoms in a population of individuals with nonsyndromic craniosynostosis[J]. Genet Med, 2014, 16(4): 302-310. DOI:10.1038/gim.2013.134 |
| [6] |
Rasmussen SA, Yazdy MM, Carmichael SL, et al. Maternal thyroid disease as a risk factor for craniosynostosis[J]. Obstet Gynecol, 2007, 110(2 Pt 1): 369-377. DOI:10.1097/01.AOG.0000270157.88896.76 |
| [7] |
van Veelen-Vincent MLC, Mathijssen I, Arnaud E, et al. Craniosynostosis[M]//Lumenta CB, Di Rocco C, Haase J, et al. Neurosurgery. Berlin: Springer, 2010: 501-528. DOI: 10.1007/978-3-540-79565-0_29.
|
| [8] |
Bagolini B, Campos EC, Chiesi C. Plagiocephaly causing superior oblique deficiency and ocular torticollis.A new clinical entity[J]. Arch Ophthalmol, 1982, 100(7): 1093-1096. DOI:10.1001/archopht.1982.01030040071012 |
| [9] |
Gosain AK, Steele MA, McCarthy JG, et al. A prospective study of the relationship between strabismus and head posture in patients with frontal plagiocephaly[J]. Plast Reconstr Surg, 1996, 97(5): 881-891. DOI:10.1097/00006534-199604001-00001 |
| [10] |
Arnaud E, Meneses P, Lajeunie E, et al. Postoperative mental and morphological outcome for nonsyndromic brachycephaly[J]. Plast Reconstr Surg, 2002, 110(1): 6-12. DOI:10.1097/00006534-200207000-00002 |
| [11] |
Da Costa AC, Walters I, Savarirayan R, et al. Intellectual outcomes in children and adolescents with syndromic and nonsyndromic craniosynostosis[J]. Plast Reconstr Surg, 2006, 118(1): 175-181. DOI:10.1097/01.prs.0000221009.93022.50 |
| [12] |
Kapp-Simon KA. Mental development and learning disorders in children with single suture craniosynostosis[J]. Cleft Palate Craniofac J, 1998, 35(3): 197-203. DOI:10.1597/1545-1569_1998_035_0197_mdaldi_2.3.co_2 |
| [13] |
Kapp-Simon KA, Speltz ML, Cunningham ML, et al. Neurodevelopment of children with single suture craniosynostosis: a review[J]. Childs Nerv Syst, 2007, 23(3): 269-281. DOI:10.1007/s00381-006-0251-z |
| [14] |
Becker DB, Petersen JD, Kane AA, et al. Speech, cognitive, and behavioral outcomes in nonsyndromic craniosynostosis[J]. Plast Reconstr Surg, 2005, 116(2): 400-407. DOI:10.1097/01.prs.0000172763.71043.b8 |
| [15] |
Speltz ML, Kapp-Simon K, Collett B, et al. Neurodevelopment of infants with single-suture craniosynostosis: presurgery comparisons with case-matched controls[J]. Plast Reconstr Surg, 2007, 119(6): 1874-1881. DOI:10.1097/01.prs.0000259184.88265.3f |
| [16] |
吴水华, 梁大中. 非综合征性颅缝早闭患儿手术后ASQ-3年龄与发育进程问卷评估结果的相关因素分析[J]. 临床小儿外科杂志, 2023, 22(8): 762-767. Wu SH, Liang DZ. Analysis of factors related to ASQ-3 Age and Developmental Process Assessment Questionnaire in children with nonsyndromic craniosynostosis after surgery[J]. J Clin Ped Sur, 2023, 22(8): 762-767. DOI:10.3760/cma.j.cn101785-202304003-012 |
| [17] |
中国儿童颅缝早闭症诊治协作组. 儿童颅缝早闭症诊治专家共识[J]. 中华小儿外科杂志, 2021, 42(9): 769-773. Collaborative Group of Diagnosing & Treating Craniosynostosis for Chinese Children. Expert Consensus on Diagnosing and Treating Craniosynostosis in Children[J]. Chin J Pediatr Surg, 2021, 42(9): 769-773. DOI:10.3760/cma.j.cn421158-20210208-00069 |
| [18] |
Whitaker LA, Bartlett SP, Schut L, et al. Craniosynostosis: an analysis of the timing, treatment, and complications in 164 consecutive patients[J]. Plast Reconstr Surg, 1987, 80(2): 195-212. |
| [19] |
Pearson GD, Havlik RJ, Eppley B, et al. Craniosynostosis: a single institution's outcome assessment from surgical reconstruction[J]. J Craniofac Surg, 2008, 19(1): 65-71. DOI:10.1097/SCS.0b013e31815c8aae |
| [20] |
Fearon JA, Ruotolo RA, Kolar JC. Single sutural craniosynostoses: surgical outcomes and long-term growth[J]. Plast Reconstr Surg, 2009, 123(2): 635-642. DOI:10.1097/PRS.0b013e318195661a |
| [21] |
Selber JC, Brooks C, Kurichi JE, et al. Long-term results following fronto-orbital reconstruction in nonsyndromic unicoronal synostosis[J]. Plast Reconstr Surg, 2008, 121(5): 251e-260e. DOI:10.1097/PRS.0b013e31816a9f88 |
| [22] |
Sloan GM, Wells KC, Raffel C, et al. Surgical treatment of craniosynostosis: outcome analysis of 250 consecutive patients[J]. Pediatrics, 1997, 100(1): E2. DOI:10.1542/peds.100.1.e2 |
| [23] |
McCarthy JG, Glasberg SB, Cutting CB, et al. Twenty-year experience with early surgery for craniosynostosis: Ⅰ. Isolated craniofacial synostosis-results and unsolved problems[J]. Plast Reconstr Surg, 1995, 96(2): 272-283. DOI:10.1097/00006534-199508000-00004 |
| [24] |
Seruya M, Oh AK, Boyajian MJ, et al. Long-term outcomes of primary craniofacial reconstruction for craniosynostosis: a 12-year experience[J]. Plast Reconstr Surg, 2011, 127(6): 2397-2406. DOI:10.1097/PRS.0b013e318213a178 |
| [25] |
Jimenez DF, Barone CM. Endoscopy-assisted wide-vertex craniectomy, "barrel-stave" osteotomies, and postoperative helmet molding therapy in the early management of sagittal suture craniosynostosis[J]. Neurosurg Focus, 2000, 9(3): e2. DOI:10.3171/foc.2000.9.3.3 |
| [26] |
吴水华, 顾硕, 刘天甲, 等. 多个小切口多顶骨瓣治疗婴幼儿矢状缝早闭症[J]. 中华整形外科杂志, 2017, 33(1): 65-67. Wu SH, Gu S, Liu TJ, et al. Multiple mini-incisions and multiple parietal bone flaps for early closure of sagittal sutures in infants and toddlers[J]. Chin J Plast Surg, 2017, 33(1): 65-67. DOI:10.3760/cma.j.issn.1009-4598.2017.01.017 |
| [27] |
吴水华. 应用3D打印技术治疗Crouzon综合征一例及文献复习[J]. 临床小儿外科杂志, 2019, 18(2): 159-160. Wu SH. Application of three-dimensional printing for treating Crouzon's syndrome: one case report with a literature review[J]. J Clin Ped Sur, 2019, 18(2): 159-160. DOI:10.3969/j.issn.1671-6353.2019.02.018 |
 2024, Vol. 23
2024, Vol. 23


