矢状缝早闭是最常见的颅缝早闭类型,约占所有单颅缝早闭的50%,也是各儿童神经外科中心开展手术治疗数量最多的颅缝早闭类型。自19世纪末首次尝试通过切除矢状缝处颅骨治疗颅缝早闭以来,到π形截骨术式的提出,再到颅缝早闭微创手术的开展,矢状缝早闭都是颅缝早闭手术治疗的“先行者”[1]。本文介绍针对不同年龄段矢状缝早闭患儿的手术理念、手术方式以及手术细节,归纳这类“普及却不普通”手术的治疗原则。
一、手术指征出于外观及神经发育的考虑,传统观点认为,符合颅缝早闭的诊断即为手术指征。然而针对矢状缝早闭人群存在以下争议:其一,错过最佳治疗年龄的矢状缝早闭患儿是否能从手术中获益还有待进一步验证,由于国内对于颅缝早闭的知识尚未普及,因而这一问题在国内尤为突出。其二,随着CT检查的普及以及对于颅缝早闭认识的提高,有越来越多的矢状缝早闭患儿因轻度头颅畸形或外伤而被诊断,针对这类畸形程度较轻的患儿是否有必要进行手术还有待进一步探讨[2]。
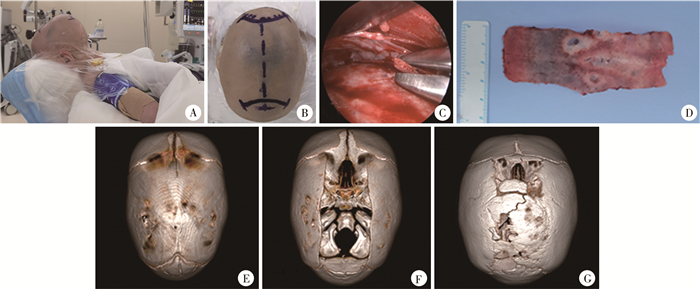
二、内镜辅助小切口矢状缝切除术条状颅骨切除是一种古老的颅缝早闭手术方式,但早期应用效果欠佳。20世纪末,Jimenez[3]和Mertens[4]再次提出通过这一术式治疗小月龄矢状缝早闭患者,获得了与开放手术相同的效果。这一术式的核心理念是在患儿其余正常颅缝仍有较好的开放度,且颅骨形变能力较强的年龄阶段(目前观点多认为3月龄以内为最佳手术年龄)进行手术,通过手术充分切除闭合矢状缝及周边颅骨,同时保留周边软组织(硬膜、骨膜)的完整性,使剩余颅骨能够充分顺应脑发育情况生长,达到获得正常颅骨形态与脑发育的目的。手术多通过位于前囟后方及后囟前方的两切口进行(图 1),也有文献报道通过矢状缝中段单一冠状小切口完成手术[5]。
|
图 1 1例内镜辅助小切口矢状缝切除术患儿手术图片(患儿为3月龄男婴,出生后发现头颅狭长及双顶狭窄,矢状缝中段可触及骨嵴) Fig.1 Endoscopic strip craniectomy for sagittal synostosis.A 3-month-old boy presented with postnatal dolichocephaly and biparietal stenosis Bone ridge was palpated at the middle segment of sagittal suture 注 A: 术中体位; B: 切口标记, 虚线下端为前囟后缘, 虚线上段为后囟顶点; C: 内镜辅助骨质咬除; D: 切除颅骨宽度为3 cm; E: 术前CT矢状缝部分闭合, 后囟缝间骨; F: 术后3 d复查CT, 提示颅骨咬除范围为前囟至后囟全长; G: 术后6个月复查CT, 见闭合区域顶骨之间的"新生"骨缝 |
小切口颅缝切除术后颅骨的生长动力主要来自于大脑发育。多数医师建议术后予头盔辅助矫形,尤其是对于月龄相对偏大、畸形程度重的婴儿,多于术后7~9个月可达到理想的头颅指数(cephalic index, CI)[6]。需要注意的是,患儿手术后颅骨活动度较大,如无头盔辅助矫形,则需严格进行睡姿控制,以避免出现姿势性斜头或者双顶不对称。此外,对于脑发育存在异常(如早产、缺血缺氧性脑病等)的婴儿,其头型改善效果可能因头围增长不满意而相对有限。术后随访中,多数患儿会在原矢状缝部位出现新生颅缝,Federico等[7]认为出现这一新生颅缝现象提示预后良好(图 1G)。
三、矢状缝早闭标准颅骨重建术传统观点认为颅缝早闭的最佳手术时机是4~10月龄。在这一阶段,患儿颅底畸形程度相对较轻,颅骨骨化程度中等,同时患儿对于麻醉及失血的耐受性明显强于3月龄以下婴儿。对于1岁以内的矢状缝早闭患儿,多数可通过双侧顶骨的松解达到较好的手术效果[8]。
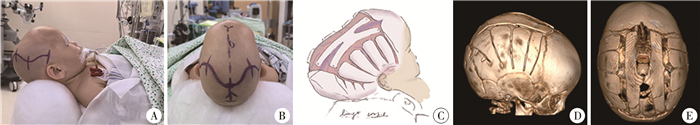
4~10月龄矢状缝早闭的标准颅骨重建术操作要领如下:通过跨顶结节的冠状切口打开头皮及帽状腱膜,波浪形或Z型切口能辅助降低皮肤切口张力(图 2A、图 2B)。使用纱布进行钝性分离,打开帽状腱膜与骨膜间隙,暴露冠状缝至人字缝之间部分顶骨。术中无需剥离骨膜与颅骨,以减少松解后骨膜分布不均或大片骨膜缺损的情况。据笔者观察,在早闭颅缝的下方,硬膜往往较易与颅骨剥离,因而使用宽大骨膜剥离子进行钝性分离,多数能够安全地分离硬膜与颅骨,保护矢状窦。矢状缝处需根据颅骨曲度及骨嵴情况进行处理,可选择一个或多个H型截骨、条状截骨等。通过栅栏样截骨打开双侧顶骨,并于根部形成青枝骨折。可去掉栅栏骨瓣间的小条颅骨,以延迟术后颅骨愈合时间。矢状缝处骨瓣可使用生物胶贴敷于硬膜上,或通过少量可吸收缝线与额骨及枕骨固定(图 2C-图 2E)。应避免过度固定,以免影响术后头型改善效果,或导致局部颅骨生长受限。
|
图 2 4~10月龄矢状缝早闭标准颅骨重建术操作流程(患儿为8月龄男婴, 出生后发现马鞍头畸形) Fig.2 Standard cranial vault remodeling for sagittal synostosis (aged 4-10 months) in an 8-month-old boy of postnatal scaphocephaly 注 A、B:术中体位及手术切口,暴露后囟及枕骨区域是体位摆放的难点,切口下缘与眉上平齐;C:截骨设计;D、E:术后CT片 |
少数蝶骨嵴区域缩窄严重的患儿,或额、枕畸形严重的患儿需行扩大颅骨重建术。针对蝶骨嵴狭窄的情况,可将双顶截骨的范围扩大至冠状缝前,并将蝶骨嵴处异常突出的骨质咬除,以充分解除对于额、顶骨及额颞叶的限制。针对额、枕畸形严重的患儿,1岁以内者往往无需单独进行额、枕区域的重建,可通过额骨或枕骨的栅栏样截骨达到松解的目的[8]。
四、扩大颅骨重建术对于年龄超过1.5岁的矢状缝早闭患儿,颅底畸形(头颅狭长)及颅盖部畸形(额、枕膨隆,双顶缩窄)程度更加严重;同时颅骨厚度增加,钙化程度高,术中往往难以实现青枝骨折;且患儿手术后头围进一步增长的空间小,术后颅骨形态难以随脑发育而变化。因此,对于大年龄矢状缝早闭患儿,手术的要点不仅是充分松解受限的部位(如双顶、蝶骨嵴),更要根据颅骨形态进行关键部位的个体化确切塑形。
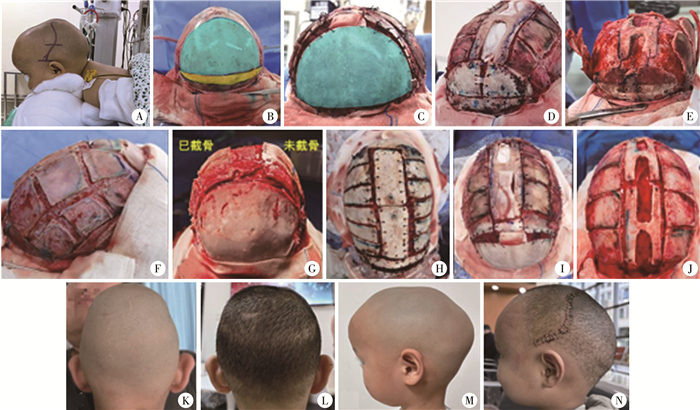
矢状缝早闭患儿通常额结节位置高且膨隆,部分患儿双侧额结节间距小,针对这些特点,可以通过额部旋转骨瓣实现额结节位置的下移及回退;而针对额部缩窄明显的患儿,可以参照Paternoster等[9]提出的方法,在额部正中增加长条骨片以增加额部宽度(图 3B、图 3C)。
|
图 3 扩大颅骨重建术治疗大龄矢状缝早闭 Fig.3 Expanded cranial vault remodeling for older children of sagittal synostosis 注 A:涉及枕部重建时采用的体位,行全颅盖重建时,患儿颅底应尽量处于水平位,切口下缘与眶上缘齐平;B-C:额部重建,蓝色标记为额部旋转骨瓣,黄色标记为需截去的眶上条形骨瓣;D-E:两种枕部重建方法,适用于不同枕部隆起形态的患儿;F:双顶至冠状缝前宽距邮票样截骨;G:截骨侧的顶部缩窄程度及顶部高度已较未截骨侧有明显改善;H-J:矢状缝区域不同重建方式;K-L:2岁男童双顶重建后顶部狭窄改善;M-N:2岁男童全颅盖重建后额、枕突出改善,头颅狭长改善 |
针对双顶缩窄的情况,我们采用宽距邮票截骨的方式进行顶骨松解,此种截骨方式适用于颅骨与硬膜粘连较紧密且不易形成青枝骨折的大龄儿童(图 3F、图 3G)。术中避免剥离骨瓣与硬膜,使骨瓣能够“漂浮”于硬膜上,以顺应脑组织形态变化。此种截骨方式多数情况下于术中即可观察到显著的顶部形态变化,可配合医用胶辅助固定,暂未发现术后骨瓣漂移的情况。另外,不同患儿顶骨形态不同,尤其是头型为马鞍形的患儿,需参考顶骨弧度选择截骨部位及骨瓣宽度。其他截骨方式(如对整片顶骨进行放射状截骨或交叉滑动骨瓣)同样适用于部分矢状缝早闭患儿,文献报道亦取得了较好的效果[10-11]。矢状窦处的颅骨可根据骨嵴情况及对于矢状窦压迫的情况选择不同截骨方式(如H型截骨、条形截骨,或骨瓣保留原位),见图 3H至图 3J。
本中心对于1~1.5岁矢状缝早闭患儿进行枕部重建的指征为患儿无法保持仰卧睡姿,或双侧胸锁乳突肌明显增粗。枕骨骨瓣需齐横窦水平,由于枕骨尖耸膨隆形态多较额骨严重,因此往往需要对枕部骨瓣进行塑形后回置,使枕部最膨隆处更加平坦,并使位置回退,插入条形骨片的方式可用于枕部塑形(图 3D、图 3E)[9]。
总之,矢状缝早闭是最常见的颅缝早闭类型,针对矢状缝早闭的手术是各儿童神经外科中心最常进行的颅缝早闭手术。尽管手术原则及手术设计相对固定,对于不同患儿仍需要个体化考虑,完善手术细节,以达到最佳脑组织松解与外观改善的效果。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 刘雨桐:文献检索,曾高、刘雨桐:论文设计,刘雨桐:数据收集,刘雨桐、曾高:研究结果分析与讨论,刘雨桐:论文撰写;曾高:全文知识性内容的审读与修正
| [1] |
Mehta VA, Bettegowda C, Jallo GI, et al. The evolution of surgical management for craniosynostosis[J]. Neurosurg Focus, 2010, 29(6): E5. DOI:10.3171/2010.9.FOCUS10204 |
| [2] |
Bristol RE, Krieger MD, McComb JG. Normally shaped heads with no sutures, normally shaped heads with abnormal sutures, and abnormally shaped heads with normal sutures[J]. J Craniofac Surg, 2011, 22(1): 173-177. DOI:10.1097/SCS.0b013e3181f752c2 |
| [3] |
Jimenez DF, Barone CM. Endoscopic technique for sagittal synostosis[J]. Childs Nerv Syst, 2012, 28(9): 1333-1339. DOI:10.1007/s00381-012-1768-y |
| [4] |
Mertens C, Wessel E, Berger M, et al. The value of three-dimensional photogrammetry in isolated sagittal synostosis: impact of age and surgical technique on intracranial volume and cephalic index: a retrospective cohort study[J]. J Craniomaxillofac Surg, 2017, 45(12): 2010-2016. DOI:10.1016/j.jcms.2017.09.019 |
| [5] |
Iyer RR, Uribe-Cardenas R, Ahn ES. Single incision endoscope-assisted surgery for sagittal craniosynostosis[J]. Childs Nerv Syst, 2017, 33(1): 1-5. DOI:10.1007/s00381-016-3228-6 |
| [6] |
Iyer RR, Ye XB, Jin QY, et al. Optimal duration of postoperative helmet therapy following endoscopic strip craniectomy for sagittal craniosynostosis[J]. J Neurosurg Pediatr, 2018, 22(6): 610-615. DOI:10.3171/2018.5.PEDS184 |
| [7] |
Di Rocco F, Proctor MR. Technical evolution of pediatric neurosurgery: craniosynostosis from 1972 to 2023 and beyond[J]. Childs Nerv Syst, 2023, 39(10): 2779-2787. DOI:10.1007/s00381-023-06113-w |
| [8] |
Khechoyan D, Schook C, Birgfeld CB, et al. Changes in frontal morphology after single-stage open posterior-middle vault expansion for sagittal craniosynostosis[J]. Plast Reconstr Surg, 2012, 129(2): 504-516. DOI:10.1097/PRS.0b013e31823aec1d |
| [9] |
Paternoster G, Jing XL, Haber SE, et al. Forehead widening in nonsyndromic scaphocephaly operated after 12 months of age[J]. J Craniofac Surg, 2021, 32(1): 42-45. DOI:10.1097/SCS.0000000000006860 |
| [10] |
Smyth MD, Tenenbaum MJ, Kaufman CB, et al. The "clamshell" craniotomy technique in treating sagittal craniosynostosis in older children[J]. J Neurosurg, 2006, 105(4 Suppl): 245-251. DOI:10.3171/ped.2006.105.4.245 |
| [11] |
Rottgers SA, Kim PD, Kumar AR, et al. Cranial vault remodeling for sagittal craniosynostosis in older children[J]. Neurosurg Focus, 2011, 31(2): E3. DOI:10.3171/2011.5.FOCUS1196 |
 2024, Vol. 23
2024, Vol. 23


