颅缝早闭是指颅缝过早融合,分为非综合征型和综合征型,前者约占85%[1]。颅缝早闭的发病率有逐步升高趋势,现发病率约为7.2/10 000,可能与诊断技术水平提高相关[2]。正常情况下,额缝于3~9月龄时闭合, 矢状缝约于22岁、冠状缝约于24岁、人字缝约于26岁、鳞缝约于35岁时闭合[3]。当颅缝中致密结缔组织受到遗传及环境因素(如妊娠期吸烟、高海拔生活环境、父亲高龄、多胎妊娠、药物等因素)影响后,细胞信号异常激活, 成骨细胞分化、增值,可导致颅缝提前融合,进而导致颅骨变形和脑功能障碍[4]。本文就近年来颅缝早闭的诊断与治疗现状以及未来研究方向进行述评。
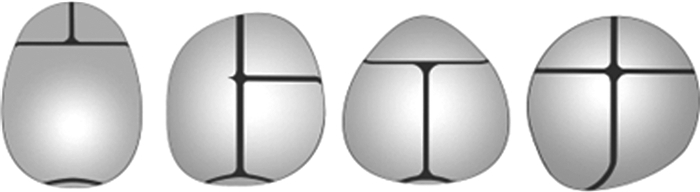
一、分类颅缝早闭分为非综合征型颅缝早闭和综合征型颅缝早闭。常见四种非综合征型颅缝早闭按照发病率高低依次为:矢状缝早闭(舟状头畸形)、单侧冠状缝早闭(前斜头畸形)、额缝早闭(三角头畸形)、单侧人字缝早闭(后斜头畸形)。鳞缝早闭较为少见,常无临床症状,多被偶然发现[5]。非综合征型颅缝早闭中较为常见的是双侧冠状缝早闭所致短头畸形。临床上,颅缝早闭的表现如Virchow定律所指,颅腔会主要向平行于早闭颅缝的方向生长,俯视图如图 1所示。
|
图 1 临床上常见四种非综合征型颅缝早闭示意图 Fig.1 Illustration of four common clinical types of non-syndromic craniosynostosis 注 从左至右依次为矢状缝早闭(舟状头畸形)、单侧冠状缝早闭(前斜头畸形)、额缝早闭(三角头畸形)、单侧人字缝早闭(后斜头畸形) |
综合征型颅缝早闭也称为颅面综合征,常合并其他先天缺陷和畸形。常见的四种综合征型颅缝早闭分别为Apert、Crouzon(包括Pfeiffer)、Saethre-Chotzen和Muenke综合征[6]。与FGFR基因突变相关的颅缝早闭综合征类型最为广泛[7]。颅面综合征基本上均会累及单侧或双侧冠状缝。
Apert综合征的诊断要点包括尖头和对称型手足并指畸形等,Crouzon综合征的主要特征是眼球突出、眼眶短而小、鼻子弯曲成喙状及面中部发育不良,Pfeiffer综合征表现为宽大手指和脚掌[4]。Apert和Crouzon综合征患者常存在面中部发育不全,可导致睡眠呼吸暂停。在综合征型颅缝早闭中,Crouzon/Pfeiffer综合征患者小脑扁桃体下疝畸形的发生率较高。
二、诊断目前绝大多数颅缝早闭于出生后发现,极少数因孕晚期超声检查发现胎头异常而被发现[8-9]。早期发现可以及时防范难产、新生儿呼吸道问题以及其他并发症。产前超声下颅缝早闭通常至少存在以下特征之一:①骨板间回声丢失;②骨缝边缘不规则异常增厚;③骨毛边消失[10]。当孕晚期彩超发现存在胎儿颅骨形态异常(如三叶草型颅骨、突眼、眼距过宽、面中部发育不良等颅面异常)、指(趾)畸形以及测量指标异常时,应高度怀疑颅缝早闭[11-12]。
出生后颅缝早闭的识别需要有经验的专科医师进行。视诊内容包括评估囟门的形状和大小,有无骨嵴或明显的浅表血管曲张,并结合患儿面容、肢体情况等明确是否合并综合征。筛查可借助头颅指数,即双顶径(biparietal diameter,BPD)与额枕径(occipital-frontal diameter,OFD)的比值,该比值过小提示舟状头,过大则提示短头畸形。据相关研究统计,综合征型颅缝早闭中多数颅缝早闭的诊断时间为出生后3~6个月[13]。另外,早期诊断还有赖于基层医疗机构的及时转诊。
对于高度怀疑颅缝早闭的患儿,三维CT是最准确的诊断手段[14]。一般建议采取辐射量较低的CT检查,以降低辐射造成白血病及脑肿瘤的风险[15]。近年来,“黑骨”MR技术也被应用于颅缝早闭的诊断,作为新的梯度回波技术,其因抑制血管信号、使骨骼呈黑色而得名[16]。该技术可使颅缝结缔组织呈横贯颅骨的稍高信号,故可一定程度上取代CT,减少辐射伤害[17]。三维摄影技术同样具有量化颅骨畸形的潜力,且操作快、成本低、无辐射[18-19]。对于接受过特别培训的超声技术人员而言,8~12月龄前超声诊断颅缝早闭是安全可靠的[20-21]。
对于综合征型颅缝早闭及多颅缝早闭,应同时行颅脑MRI检查。其优势在于可明确脑发育缺陷,发现颅内压增高的间接征象,还可以用于术前评估异常静脉血管。
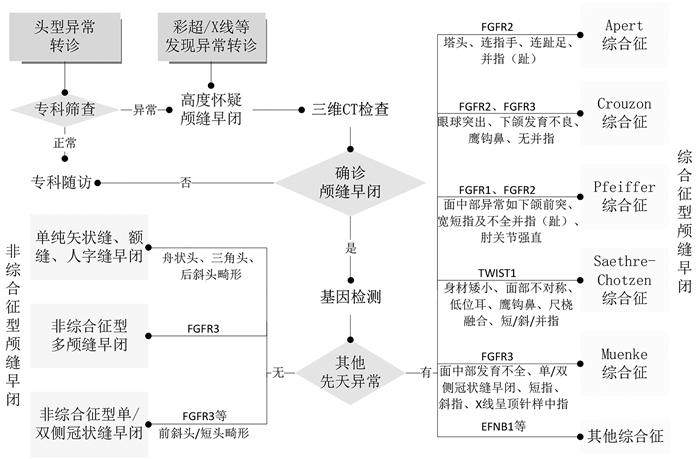
对于各种类型颅缝早闭患儿进行基因检测是有益的,可识别染色体异常及与颅缝早闭相关的综合征。基因诊断包括阵列分析、针对特定综合征的基因检测和第二代基因测序[22-23]。笔者将颅缝早闭诊断流程归纳如图 2。
|
图 2 颅缝早闭诊断流程图 Fig.2 Diagnostic flowchart of craniosynostosis 注 FGFR:成纤维细胞生长因子受体;TWIST:扭曲相关蛋白;EFNB1:肝配蛋白B1受体 |
颅缝早闭需与姿势性斜头相鉴别,后者非颅缝早闭引起,而是因受到长期外在不均匀压力所致,常合并斜颈,可通过体位管理改善[24]。临床上,早产儿常合并长头,可能与长期侧卧和骨质较软有关,需注意与矢状缝早闭相鉴别。姿势性斜头和早产儿长头均无需手术干预。
三、治疗 (一) 手术指征轻度额缝早闭常表现为正常前额和中央骨嵴,是各类型颅缝早闭中唯一可以自行恢复的类型。鳞缝早闭单独出现时常不伴有颅骨发育异常,也无需手术治疗[5]。当颅缝早闭合并头颅、眼眶畸形及颅内压增高等症状时,主要依靠手术治疗。手术的目标在于恢复头颅及眼眶外形,释放颅内空间,纠正颅面不对称及改善神经功能[25]。
(二) 手术时机因婴儿出生后第1年脑容量增长至成人的60%以上,且颅脑神经回路模式的建立和发育尚早,早期手术治疗能改善头型、神经认知功能和视力等[26]。患儿的就诊时机很大程度上决定了手术方式,一般6月龄以下婴儿颅骨较软、可塑性强,适宜行内镜微创手术,6月龄以上患儿宜采取开放式手术[10, 27-28]。1岁以前对非综合征和综合征型颅缝早闭实施手术可以扩张颅腔,有效改善患儿智力、认知预后和视力等,降低并发症的发生率[13, 29]。对于1岁以后有颅内压增高症状和视力下降者,仍应采取手术治疗。
研究显示,舟状头畸形患儿若不行手术治疗,至11月龄时视神经乳头水肿的发生率约为6月龄时的4倍,因此建议于6月龄前实施手术[30]。早期微创手术方法有条状颅骨切除术联合头盔塑形疗法、弹簧牵张技术,手术后头颅指数一般矫正较好。文献报道在1.9~9.2月龄期间,手术年龄每增加1个月,术后头颅指数矫正少0.013[31]。
额缝早闭患儿父母多可较早关注到中重度额缝早闭的三角头畸形,早期手术治疗可显著改善三角头畸形外观。对于非综合征型冠状缝早闭可实施微创治疗。早期治疗冠状缝早闭能使单侧冠状缝早闭患儿面部更对称,且视觉预后多较好,效果优于晚期开颅手术。
一般在6月龄前对多颅缝早闭进行微创治疗,在6~9月龄内对非综合征型多颅缝早闭和综合征型颅缝早闭行开颅全颅盖重塑。因Muenke综合征颅内压升高风险较小,可以推迟到9~12月龄治疗[23]。
对于Apert和Crouzon等综合征患儿面中部发育不全,应于6~12岁时进一步矫正。矫正手术时机不宜过早,因为小于此年龄段的患儿恒牙牙根位置高,接近眶下缘,手术风险较大;矫正也不宜过晚,否则术后易出现骨性复发,且上颌磨牙生长会进一步损伤周围组织[32]。如患儿存在中重度睡眠呼吸暂停、严重眼球突出、眼闭合不全伴角膜损伤风险,则应提前到4岁前手术[33]。针对综合征型颅缝早闭及其合并症的手术治疗时机,西雅图儿童医院提供了较为详细的方案[34]。
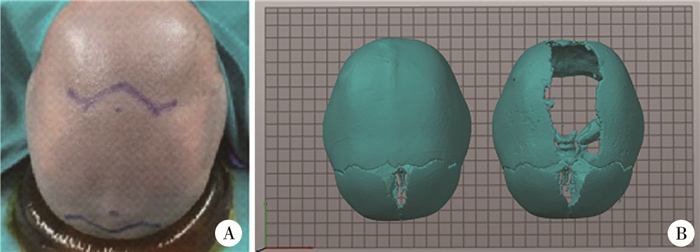
(三) 常用手术技术1. 内镜下条状颅骨切除术:该手术可用于矢状缝和冠状缝早闭等[35-36]。手术原则是切开或切除闭合的颅缝,为脑组织发育和颅骨生长创造条件。如为矢状缝早闭,则切除矢状缝处自前囟至后囟的条状颅骨,并适当切除额、顶骨以配合矫正头型。若条状颅骨切除宽度不够,则容易发生再次融合[37]。典型病例手术照片见图 3。
|
图 3 1例2月龄矢状缝早闭男童内镜下条状颅骨切除术前后照片 Fig.3 Images before and after endoscopic strip craniectomy in a 2-month-old boy with sagittal synostosis 注 A:手术前;B:手术前与手术后三维影像重建对比 |
2. 浮动骨瓣颅骨切开术:当颅内压增高、骨骼严重薄弱时,可采用浮动骨瓣手术;即将骨瓣切割成需要的形状后置入原位塑形,以利于脑发育生长。而基于应力的数字计算机模拟技术和手术模具导板的应用可使得颅骨拼接更加美观安全[38-39]。
3. 颅骨牵张:颅骨牵张的常用方法有牵张成骨技术和弹簧辅助颅骨成形术,即切开颅缝后,通过置入牵张器或借助弹簧,实现扩大颅腔、防止再融合的效果[40]。同时,置入物使局部颅骨发生压缩应变,局部骨质反应性增生、增厚,因而适用于颅骨薄、发育差的患儿[41]。置入物需要二次手术取除。对Apert、Crouzon综合征和双侧人字缝早闭的患儿行枕部牵张,可扩大颅内容积,避免视神经乳头水肿,显著降低扁桃体下疝畸形的发生率[42]。
4. 全颅盖重建术(total cranial vault remodeling,TCVR):该手术作为目前的主流术式,通过完全暴露颅盖,游离多个骨瓣和调整骨瓣位置、形态,重塑颅盖整体形状[43]。手术可一期或分多期进行。
5. 额眶前移(fronto-orbital advancement,FOA):额缝、冠状缝早闭等患儿存在眼眶后缩,常需行FOA。建议于2岁前行FOA[34]。行双额、眼眶上缘及外缘切开,从中截取眶带,塑形后重建颅骨外形。
6. 单块前移和Le Fort Ⅲ截骨术:综合征型颅缝早闭患儿如合并面中部发育不全,仅前移眶上带不能纠正突眼和上颌畸形。单块前移是指将额部和面中下部作为单块整体前移。单块前移可同时减轻颅内和颅下压力,扩大眶周容积和矫正突眼、前移面中部、改善睡眠呼吸暂停和错牙合[34]。Le Fort Ⅲ截骨术则通过分离面中部和颅底实现面中部前移。
7. 面部对分和箱式截骨:两者用于纠正眼距增宽、眼眶异位,均在切除部分额骨中部、鼻骨(和上颌)得到独立的前移单元后进行。面部对分是指将得到的面部单元沿中线分成两半后调整位置,用于上颌骨变宽或倾斜的情况[44]。箱式截骨不涉及上颌,仅游离眶骨,将面部单元分成单独的眼眶结构后调整位置,适用于上颌未见异常的情况[44]。
颅面手术如单块前移、Le Fort截骨术、面部对分和箱式截骨相对复杂,具有挑战性,需要多学科团队合作。此外,头盔塑形、Ⅱ型和H型截骨术、枕部扩张、Le fort Ⅰ/Ⅱ截骨术、手术模具导板、多个小切口微创技术等均可用于颅缝早闭的治疗[45-46]。具体手术技术需要依据个体类型、严重程度等综合评估选择。
(四) 合并症的管理颅缝早闭患儿可合并颅内压升高,多数为中脑导水管狭窄引起[22]。除Muenke综合征基本不引起颅内压升高外,其余各型颅缝早闭患儿都可能出现不同程度的颅内压升高[33]。临床上表现为头痛、易激惹、精神萎靡、癫痫、呕吐、前囟膨隆、前囟骨型膨出(火山口征)等[47]。识别颅内压升高的检查手段包括:头围生长曲线偏移、X线颅骨指压痕、眼底镜检查和光学相干断层扫描。
颅缝早闭常合并脑积水和小脑扁桃体下疝畸形。合并脑积水的颅缝早闭患儿,颅骨向外扩张需要脑的生长发育推动,过度分流效果适得其反,因此需要可调压分流器或行神经内镜下三脑室底造瘘术(endoscopic third ventriculostomy, ETV)[43]。在Crouzon/Pfeiffer综合征和涉及人字缝的非综合征型多颅缝早闭中,Chiari畸形的患病率较高,可能会出现吞咽困难、身体协调障碍、头痛等症状,需行枕部扩张联合枕骨大孔减压术。
(五) 手术并发症及随访常见手术并发症包括术中出血、术后低体温、硬脑膜损伤、感染、畸形复发、骨瓣吸收、硬膜外出血、头皮张力过高、脑脊液漏、术后癫痫、颅内压升高、鼻导管及泪囊损伤、眼球相关并发症、神经损伤、牙胚损伤等[25]。有研究指出颅面手术的并发症发生率为5% ~10%,病死率约2%,在严重失血情况下死亡率在50%左右[27, 48]。临床需要加强术中管理和术后监护,以降低并发症发生率。
颅缝早闭手术,尤其是开放式手术,往往短时间内大量失血,这对于循环血量少的婴幼儿影响较大。相对于开颅手术,微创手术(如条状颅骨切除术)的住院时间、失血量和费用均较少,内镜下微创手术更能进一步减少失血和输血量[43]。术中使用氨甲环酸、红细胞生成素和自体血回收可显著减少输血量[49]。
非综合征型多颅缝早闭和综合型颅缝早闭手术后除随访头型、颅内压情况外,因存在较高的睡眠呼吸暂停以及视力、听力、语言和心理障碍风险,应定期进行相关学科随访[33]。
(六) 术后效果全颅盖重建术后头型改善通常较好,头颅指数改善明显,远期神经功能恢复与手术时机有关[50]。手术矫正后的神经功能以智力、语言、视觉和运动方面的评分来评价,评分情况为矢缝早闭>额缝早闭>冠状缝早闭[51]。因为手术虽然纠正了融合的骨缝、为脑生长创造了空间,但颅缝早闭本身会对相邻额叶、相关白质产生持久的功能影响。
四、未来研究方向首先,目前颅缝早闭相关研究主要集中在西方国家,而不同种群基因突变频率差异大,我国相关研究较少,基于本土的流行病学和遗传学研究具有独特意义。其次,宫内超声诊断仍然是颅缝早闭的重要研究方向,科普宣教对于出生后早期转诊意义重大,各种三维摄影技术、测量学筛查工具以及人工智能也将为颅缝早闭提供新的诊断思路。第三,基因治疗和再生医学技术的发展有望提前干预甚至逆转颅缝早闭。基因治疗的思路是:先行基因诊断确定基因靶标,再借助短回文重复序列技术(clustered regularly interspaced short palindromic repeat,CRISPR),尤其是碱基和引物编辑,从根源生殖系细胞上纠正突变。基因剪辑工具将作为“分子手术刀”革新颅缝早闭的治疗[52]。Menon等[53]研究发现,从颅缝早闭小鼠模型骨缝中分离出Wnt反应性骨骼干细胞和祖细胞,再与Wnt3a蛋白一起移植到骨缝中,可预防骨缝过早闭合,并于2021年将研究结果发表在Nature上。同年,Yu等[54]在Cell上介绍了一项最新研究,在颅缝闭合小鼠模型中,利用可生物降解材料结合间充质干细胞重生颅缝,逆转颅内压升高、颅骨和神经认知异常。第四,当前机器学习、数字模拟、3D打印、手术导航、虚拟现实及增强现实(angmented reality,AR)等技术已广泛应用于颅缝早闭的病程预测、手术模拟及术中辅助,使得颅缝早闭手术日益数字化、精准化。尤其是AR技术,通过佩戴特殊眼镜,混合图像数据与真实环境,增强感知与互动,可以实现解剖可视化,直观查看患者特定的解剖结构,减少手术时间、辐射和手术并发症[55-60]。最后,磁共振的高端序列如DTI纤维成像、基因测序技术等,将有助于神经功能预测,从而指导家长及专科医师进行手术决策。
利益冲突 所有作者声明不存在利益冲突
| [1] |
Timberlake AT, Persing JA. Genetics of nonsyndromic craniosynostosis[J]. Plast Reconstr Surg, 2018, 141(6): 1508-1516. DOI:10.1097/PRS.0000000000004374 |
| [2] |
Wilkie AOM, Johnson D, Wall SA. Clinical genetics of craniosynostosis[J]. Curr Opin Pediatr, 2017, 29(6): 622-628. DOI:10.1097/MOP.0000000000000542 |
| [3] |
Sá Roriz Fonteles C, Finnell RH, George TM, et al. Craniosynostosis: current conceptions and misconceptions[J]. AIMS Genet, 2016, 3(1): 99-129. DOI:10.3934/genet.2016.1.99 |
| [4] |
吴颖之, 彭美芳, 穆雄铮. 先天性颅缝早闭症的遗传学研究进展[J]. 中华整形外科杂志, 2022, 38(5): 595-600. Wu YZ, Peng MF, Mu XZ. Genetic research advances in congenital craniosynostosis[J]. Chin J Plast Surg, 2022, 38(5): 595-600. DOI:10.3760/cma.j.cn114453-20210117-00027 |
| [5] |
Beiriger JW, Zhu X, Bruce MK, et al. Squamosal suture synostosis: an under-recognized phenomenon[J]. Cleft Palate Craniofac J, 2023, 60(10): 1267-1272. DOI:10.1177/10556656221100675 |
| [6] |
Sawh-Martinez R, Steinbacher DM. Syndromic craniosynostosis[J]. Clin Plast Surg, 2019, 46(2): 141-155. DOI:10.1016/j.cps.2018.11.009 |
| [7] |
叶剑青, 胡雪峰. 颅缝发育与颅缝早闭的分子机制[J/OL]. 中国生物化学与分子生物学报: 1-12. https://doi.org/10.13865/j.cnki.cjbmb.2023.06.1139. DOI: 10.13865/j.cnki.cjbmb.2023.06.1139. Ye JQ, Hu XF. Molecular mechanisms of cranial suture development and early closure of cranial sutures[J/OL]. Chin J Biochem Mol Biol: 1-12. https://doi.org/10.13865/j.cnki.cjbmb.2023.06.1139. DOI: 10.13865/j.cnki.cjbmb.2023.06.1139. |
| [8] |
林燕明, 王莹. 颅缝早闭引起先兆子宫破裂一例[J]. 中国临床案例成果数据库, 2022, 4(1): E00303. Lin YM, Wang Y. Threatened uterine rupture caused by a premature closure of cranial sutures: one case report[J]. Chinese Medical Case Repository, 2022, 4(1): E00303. DOI:10.3760/cma.j.cmcr.2022.e00303 |
| [9] |
Constantine S, Kiermeier A, Anderson P. The antenatal diagnosis of isolated sagittal craniosynostosis[J]. Ultrasound Med Biol, 2019, 45(Supplement 1): S87. DOI:10.1016/j.ultrasmedbio.2019.07.295 |
| [10] |
Brah TK, Thind R, Abel DE. Craniosynostosis: clinical presentation, genetics, and prenatal diagnosis[J]. Obstet Gynecol Surv, 2020, 75(10): 636-644. DOI:10.1097/OGX.0000000000000830 |
| [11] |
DeFreitas CA, Carr SR, Merck DL, et al. Prenatal diagnosis of craniosynostosis using ultrasound[J]. Plast Reconstr Surg, 2022, 150(5): 1084-1089. DOI:10.1097/PRS.0000000000009608 |
| [12] |
付晓琳, 蒋晓莹, 谢潇潇, 等. 产前诊断胎儿颅缝早闭1例[J]. 解放军医学院学报, 2023, 44(7): 830-832. Fu XL, Jiang XY, Xie XX, et al. Prenatal diagnosis of fetal cranial sutures: one case report[J]. Acad J Chin PLA Med Sch, 2023, 44(7): 830-832. DOI:10.12435/j.issn.2095-5227.2023.055 |
| [13] |
Bruce WJ, Chang V, Joyce CJ, et al. Age at time of craniosynostosis repair predicts increased complication rate[J]. Cleft Palate Craniofac J, 2018, 55(5): 649-654. DOI:10.1177/1055665617725215 |
| [14] |
吴先胜, 张琳, 刘俊刚. 儿童原发性颅缝早闭的3D-CT诊断[J]. 中国临床医学影像杂志, 2021, 32(2): 140-143. Wu XS, Zhang L, Liu JG. 3D-CT diagnosis of primary craniosynostosis in children[J]. J Chin Clin Med Imaging, 2021, 32(2): 140-143. DOI:10.12117/jccmi.2021.02.016 |
| [15] |
陈子路, 边传振, 高杨. 低剂量指数在降低颅缝早闭患儿CT检查辐射剂量的应用[J]. 中国医疗设备, 2022, 37(10): 88-91, 100. Chen ZL, Bian CZ, Gao Y. Feasibility of low-dose index in lowering CT radiation dose in children with craniosynostosis[J]. China Med Devices, 2022, 37(10): 88-91, 100. DOI:10.3969/j.issn.1674-1633.2022.10.017 |
| [16] |
Saarikko A, Mellanen E, Kuusela L, et al. Comparison of black bone MRI and 3D-CT in the preoperative evaluation of patients with craniosynostosis[J]. J Plast Reconstr Aesthet Surg, 2020, 73(4): 723-731. DOI:10.1016/j.bjps.2019.11.006 |
| [17] |
丁楚涵, 边传振, 卞宠平. "黑骨骨", 研究儿童颅缝早闭进展[J]. 中国医学影像技术, 2022, 38(8): 1259-1261. Ding CH, Bian CZ, Bian CP. Advances of "black bone" MRI in children with craniosynostosis[J]. Chin J Med Imaging Technol, 2022, 38(8): 1259-1261. DOI:10.13929/j.issn.1003-3289.2022.08.033 |
| [18] |
de Jong G, Bijlsma E, Meulstee J, et al. Combining deep learning with 3D stereophotogrammetry for craniosynostosis diagnosis[J]. Sci Rep, 2020, 10(1): 15346. DOI:10.1038/s41598-020-72143-y |
| [19] |
Porras AR, Tu LY, Tsering D, et al. Quantification of head shape from three-dimensional photography for presurgical and postsurgical evaluation of craniosynostosis[J]. Plast Reconstr Surg, 2019, 144(6): 1051e-1060e. DOI:10.1097/PRS.0000000000006260 |
| [20] |
Proisy M, Bruneau B, Riffaud L. How ultrasonography can contribute to diagnosis of craniosynostosis[J]. Neurochirurgie, 2019, 65(5): 228-231. DOI:10.1016/j.neuchi.2019.09.019 |
| [21] |
Whittall I, Lambert WA, Moote DJ, et al. Postnatal diagnosis of single-suture craniosynostosis with cranial ultrasound: a systematic review[J]. Childs Nerv Syst, 2021, 37(12): 3705-3714. DOI:10.1007/s00381-021-05301-w |
| [22] |
Stanton E, Urata M, Chen JF, et al. The clinical manifestations, molecular mechanisms and treatment of craniosynostosis[J]. Dis Model Mech, 2022, 15(4): dmm049390. DOI:10.1242/dmm.049390 |
| [23] |
Faasse M, Mathijssen IMJ, ERN CRANIO Working Group on Craniosynostosis. Guideline on treatment and management of craniosynostosis: patient and family version[J]. J Craniofac Surg, 2023, 34(1): 418-433. DOI:10.1097/SCS.0000000000009143 |
| [24] |
Lun KK, Aggarwala S, Gardner D, et al. Assessment of paediatric head shape and management of craniosynostosis[J]. Aust J Gen Pract, 2022, 51(1/2): 51-58. DOI:10.31128/AJGP-09-20-5638 |
| [25] |
Xue AS, Buchanan EP, Hollier LH Jr. Update in management of craniosynostosis[J]. Plast Reconstr Surg, 2022, 149(6): 1209e-1223e. DOI:10.1097/PRS.0000000000009046 |
| [26] |
Kalmar CL, Lang SS, Heuer GG, et al. Neurocognitive outcomes of children with non-syndromic single-suture craniosynostosis[J]. Childs Nerv Syst, 2022, 38(5): 893-901. DOI:10.1007/s00381-022-05448-0 |
| [27] |
Kajdic N, Spazzapan P, Velnar T. Craniosynostosis-recognition, clinical characteristics, and treatment[J]. Bosn J Basic Med Sci, 2018, 18(2): 110-116. DOI:10.17305/bjbms.2017.2083 |
| [28] |
中国儿童颅缝早闭症诊治协作组. 儿童颅缝早闭症诊治专家共识[J]. 中华小儿外科杂志, 2021, 42(9): 769-773. Collaborative Group of Diagnosing & Treating Craniosynostosis for Chinese Children. Expert Consensus on Diagnosing and Treating Craniosynostosis in Children[J]. Chin J Pediatr Surg, 2021, 42(9): 769-773. DOI:10.3760/cma.j.cn421158-20210208-00069 |
| [29] |
Patel A, Yang JF, Hashim PW, et al. The impact of age at surgery on long-term neuropsychological outcomes in sagittal craniosynostosis[J]. Plast Reconstr Surg, 2014, 134(4): 608e-617e. DOI:10.1097/PRS.0000000000000511 |
| [30] |
van Veelen MLC, Mihajlović D, Dammers R, et al. Frontobiparietal remodeling with or without a widening bridge for sagittal synostosis: comparison of 2 cohorts for aesthetic and functional outcome[J]. J Neurosurg Pediatr, 2015, 16(1): 86-93. DOI:10.3171/2014.12.PEDS14260 |
| [31] |
Sun J, Ter Maaten NS, Mazzaferro DM, et al. Spring-mediated cranioplasty in sagittal synostosis: does age at placement affect expansion?[J]. J Craniofac Surg, 2018, 29(3): 632-635. DOI:10.1097/SCS.0000000000004233 |
| [32] |
Yang R, Shakoori P, Lanni MA, et al. Influence of monobloc/Le Fort Ⅲ surgery on the developing posterior maxillary dentition and its resultant effect on orthognathic surgery[J]. Plast Reconstr Surg, 2021, 147(2): 253e-259e. DOI:10.1097/PRS.0000000000007539 |
| [33] |
Mathijssen IMJ, Working Group Guideline Craniosynostosis. Updated guideline on treatment and management of craniosynostosis[J]. J Craniofac Surg, 2021, 32(1): 371-450. DOI:10.1097/SCS.0000000000007035 |
| [34] |
Shakir S, Birgfeld CB. Syndromic craniosynostosis: cranial vault expansion in infancy[J]. Oral Maxillofac Surg Clin North Am, 2022, 34(3): 443-458. DOI:10.1016/j.coms.2022.01.006 |
| [35] |
Rottgers SA, Lohani S, Proctor MR. Outcomes of endoscopic suturectomy with postoperative helmet therapy in bilateral coronal craniosynostosis[J]. J Neurosurg Pediatr, 2016, 18(3): 281-286. DOI:10.3171/2016.2.PEDS15693 |
| [36] |
Rottgers SA, Syed HR, Jodeh DS, et al. Craniometric analysis of endoscopic suturectomy for bilateral coronal craniosynostosis[J]. Plast Reconstr Surg, 2019, 143(1): 183-196. DOI:10.1097/PRS.0000000000005118 |
| [37] |
魏民, 詹琪佳, 蒋文彬, 等. 内镜下颅缝条状切除术治疗矢状缝早闭疗效分析[J]. 中国现代神经疾病杂志, 2023, 23(7): 621-626. Wei M, Zhan QJ, Jiang WB, et al. Efficacy of endoscopic strip craniectomy for sagittal synostosis[J]. Chin J Contemp Neurol Neurosurg, 2023, 23(7): 621-626. DOI:10.3969/j.issn.1672-6731.2023.07.010 |
| [38] |
陆珅宇, 罗杨宇, 郑文键, 等. 针对婴幼儿颅缝早闭的颅骨重塑手术模拟方法[J]. 生物医学工程学杂志, 2021, 38(5): 932-939. Lu SY, Luo YY, Zheng WJ, et al. Simulation methods of skull remodeling for infants and toddlers with craniosynostosis[J]. J Biomed Eng, 2021, 38(5): 932-939. DOI:10.7507/1001-5515.202101046 |
| [39] |
Vyas K, Gibreel W, Mardini S. Virtual surgical planning (VSP) in craniomaxillofacial reconstruction[J]. Facial Plast Surg Clin North Am, 2022, 30(2): 239-253. DOI:10.1016/j.fsc.2022.01.016 |
| [40] |
Villavisanis DF, Cho DY, Zhao C, et al. Spring forces and calvarial thickness predict cephalic index changes following spring-mediated cranioplasty for sagittal craniosynostosis[J]. Childs Nerv Syst, 2023, 39(3): 701-709. DOI:10.1007/s00381-022-05752-9 |
| [41] |
Villavisanis DF, Cho DY, Shakir S, et al. Parietal bone thickness for predicting operative transfusion and blood loss in patients undergoing spring-mediated cranioplasty for nonsyndromic sagittal craniosynostosis[J]. J Neurosurg Pediatr, 2022, 29(4): 419-426. DOI:10.3171/2021.12.PEDS21541 |
| [42] |
Chen K, Kondra K, Nagengast E, et al. Syndromic synostosis: frontofacial surgery[J]. Oral Maxillofac Surg Clin North Am, 2022, 34(3): 459-466. DOI:10.1016/j.coms.2022.03.001 |
| [43] |
Simpson A, Wong AL, Bezuhly M. Surgical correction of nonsyndromic sagittal craniosynostosis: concepts and controversies[J]. Ann Plast Surg, 2017, 78(1): 103-110. DOI:10.1097/SAP.0000000000000713 |
| [44] |
Goel P, Munabi NCO, Nagengast ES, et al. The monobloc distraction with facial bipartition: outcomes of simultaneous multidimensional facial movement compared with monobloc distraction or facial bipartition alone[J]. Ann Plast Surg, 2020, 84(5S Suppl 4): S288-S294. DOI:10.1097/SAP.0000000000002243 |
| [45] |
张迪, 葛明, 李大鹏, 等. π形截骨术联合矫形头盔治疗婴儿矢状缝早闭[J]. 中华整形外科杂志, 2023, 39(1): 47-53. Zhang D, Ge M, Li DP, et al. Pi craniectomy plus orthopedic helmet for treating infantile sagittal synostosis[J]. Chin J Plast Surg, 2023, 39(1): 47-53. DOI:10.3760/cma.j.cn114453-20211228-00486 |
| [46] |
吴水华, 顾硕, 刘天甲, 等. 多个小切口多顶骨瓣治疗婴幼儿矢状缝早闭症[J]. 中华整形外科杂志, 2017, 33(1): 65-67. Wu SH, Gu S, Liu TJ, et al. Multiple small incisions and multi-parietal bone flaps for early closure of sagittal sutures in infants and young children[J]. Chin J Plast Surg, 2017, 33(1): 65-67. DOI:10.3760/cma.j.issn.1009-4598.2017.01.017 |
| [47] |
Sun AH, Persing JA. Osseous convexity at the anterior fontanelle: a presentation of metopic fusion?[J]. J Craniofac Surg, 2018, 29(1): 21-24. DOI:10.1097/SCS.0000000000004000 |
| [48] |
Betances EM, Mendez MD, Das JM. Craniosynostosis[M/OL]//Anon. StatPearls[Internet]. Treasure Island: StatPearls Publishing, 2023: NBK544366. https://pubmed.ncbi.nlm.nih.gov/31335086/.
|
| [49] |
Coombs DM, Knackstedt R, Patel N. Optimizing blood loss and management in craniosynostosis surgery: a systematic review of outcomes over the last 40 years[J]. Cleft Palate Craniofac J, 2023, 60(12): 1632-1644. DOI:10.1177/10556656221116007 |
| [50] |
Spazzapan P, Verdenik M, Velnar T. Biparietal remodelling and total vault remodelling in scaphocephaly-a comparative study using 3D stereophotogrammetry[J/OL]. Childs Nerv Syst: 2023. https://doi.org/10.1007/s00381-023-06115-8. DOI: 10.1007/s00381-023-06115-8.
|
| [51] |
Junn AH, Long AS, Hauc SC, et al. Long-term neurocognitive outcomes in 204 single-suture craniosynostosis patients[J]. Childs Nerv Syst, 2023, 39(7): 1921-1928. DOI:10.1007/s00381-023-05908-1 |
| [52] |
Timberlake AT. Molecular scalpels: the future of pediatric craniofacial surgery?[J]. Plast Reconstr Surg, 2023, 152(2): 409-412. DOI:10.1097/PRS.0000000000010402 |
| [53] |
Menon S, Salhotra A, Shailendra S, et al. Skeletal stem and progenitor cells maintain cranial suture patency and prevent craniosynostosis[J]. Nat Commun, 2021, 12(1): 4640. DOI:10.1038/s41467-021-24801-6 |
| [54] |
Yu MF, Ma L, Yuan Y, et al. Cranial suture regeneration mitigates skull and neurocognitive defects in craniosynostosis[J]. Cell, 2021, 184(1): 243-256. DOI:10.1016/j.cell.2020.11.037 |
| [55] |
Lei BW, Sun TC, Ma HY, et al. Application and accuracy of craniomaxillofacial plastic surgery robot in congenital craniosynostosis surgery[J]. J Craniofac Surg, 2023, 34(5): 1371-1375. DOI:10.1097/SCS.0000000000009283 |
| [56] |
Cross C, Khonsari RH, Patermoster G, et al. A computational framework to predict calvarial growth: optimising management of sagittal craniosynostosis[J]. Front Bioeng Biotechnol, 2022, 10: 913190. DOI:10.3389/fbioe.2022.913190 |
| [57] |
Ghizoni E, de Souza JPSAS, Raposo-Amaral CE, et al. 3D-Printed craniosynostosis model: new simulation surgical Tool[J]. World Neurosurg, 2018, 109: 356-361. DOI:10.1016/j.wneu.2017.10.025 |
| [58] |
刘天甲. 基于MIMICS软件的婴幼儿颅缝早闭个性化手术设计研究[D]. 上海: 上海交通大学, 2019. DOI: 10.27307/d.cnki.gsjtu.2019.002370. Liu TJ. Individualized surgical designs for infants and toddlers with craniosynostosis based upon MIMICS software[D]. Shanghai: Shanghai Jiao Tong University, 2019. DOI: 10.27307/d.cnki.gsjtu.2019.002370. |
| [59] |
Han WQ, Yang XX, Wu SH, et al. A new method for cranial vault reconstruction: augmented reality in synostotic plagiocephaly surgery[J]. J Craniomaxillofac Surg, 2019, 47(8): 1280-1284. DOI:10.1016/j.jcms.2019.04.008 |
| [60] |
Kaplan N, Marques M, Scharf I, et al. Virtual reality and augmented reality in plastic and craniomaxillofacial surgery: a scoping review[J]. Bioengineering (Basel), 2023, 10(4): 480. DOI:10.3390/bioengineering10040480 |
 2024, Vol. 23
2024, Vol. 23


