2. 浙江大学医学院附属儿童医院内分泌科, 杭州 310052;
3. 浙江大学医学院附属儿童医院泌尿外科, 杭州 310052
2. Department of Endocrinology, Children's Hospital, School of Medicine, Zhejiang University, Hangzhou 310052, China;
3. Department of Urology, Children's Hospital, School of Medicine, Zhejiang University, Hangzhou 310052, China
膀胱输尿管反流(vesicoureteric reflux, VUR)是儿童常见的泌尿系统异常,可导致反流性肾病。在欧美国家,排泄性尿路超声造影(contrast-enhanced voiding urosonography, CeVUS)已成为筛查儿童VUR的常规检查方法[1-2]。文献报道CeVUS具有较高的安全性和准确性,可以替代排泄性尿路造影(voiding cystourethrogram, VCUG)用于诊断和评价儿童VUR[3]。文献报道在116例临床怀疑VUR而行CeVUS检查的患儿中诊断阳性率为59.5%,CeVUS和VCUG诊断VUR有较高的一致性(Kappa值=0.75)[4]。本研究回顾性收集浙江大学医学院附属儿童医院收治的207例临床可疑为VUR患儿的临床资料,分析CeVUS诊断VUR和尿道阴道疾病的结果, 探讨其对于儿童VUR和尿道阴道疾病的诊断价值,为CeVUS在儿童VUR及尿道阴道异常诊断中的应用与普及提供依据。
资料与方法 一、研究对象本研究以浙江大学医学院附属儿童医院2020年9月至2021年12月收治的临床可疑为VUR而行CeVUS检查的207例患儿为研究对象。男91例,女116例,年龄29 d至15岁,平均年龄3岁8个月。178例存在反复尿路感染,17例为神经源性膀胱,12例为VUR治疗随访。207例患儿共计检查416个肾盂-输尿管单位(pelvi-ureter units, PUUs)(其中3例重复肾双输尿管,1例单侧肾缺如)。18例(其中2例重复肾双输尿管,1例单肾缺如)共计37个PUUs于CeVUS检查后2周内行VCUG检查。
二、CeVUS检查方法采用飞利浦公司IU Elite超声检查仪,C5-1探头;GE公司LOGIQ E9超声检查仪,C1-5探头。将造影剂注射液六氟化硫微泡(SonoVue,Bracco, Italy),按照说明书配置成5 mL的微泡混悬液,取1 mL备用。先采用常规超声评估肾脏大小、回声,观察肾盂、肾盏、输尿管是否扩张,膀胱壁有无异常。予6~8F导尿管自尿道插入,三通管连接生理盐水、造影剂和导尿管。先向膀胱内滴入约1/3~1/2膀胱容量的生理盐水,再注入造影剂1 mL,再滴入生理盐水达膀胱容量。膀胱容量=(年龄+2)×30 mL。在膀胱充盈过程中实时检查双侧肾脏、输尿管、膀胱,观察是否有反流及严重程度,于会阴部矢状面行尿道和女童阴道检查。拔出导尿管,嘱患儿排尿,在排尿过程中再次行双肾、输尿管、膀胱和尿道检查。检查过程中注意采集足够的图像信息。整体检查耗时约10 min。
三、VUR诊断与分级标准检查结果根据有无VUR分为阳性和阴性。VUR阳性者采用国际排泄性尿路造影(voiding cystourethrogram, VUCG)分级标准评估。该标准将VUR分为五级[5]。Ⅰ级:仅输尿管显影;Ⅱ级:输尿管显影,肾盂显影(肾盂不扩张);Ⅲ级:输尿管显影,肾盂显影(肾盂轻度扩张);Ⅳ级:输尿管显影,肾盂肾盏扩张,肾乳头形态可见;Ⅴ级:输尿管显影,肾盂肾盏明显扩张,肾乳头形态消失,输尿管迂曲扩张。肾内反流(intraenal reflux, IRR):肾实质肾盂小管内出现造影剂反流(图 1)。Ⅰ、Ⅱ级为轻度反流,Ⅲ、Ⅴ级为重度反流。

|
图 1 不同级别VUR合并IRR影像 Fig.1 Different degrees of VUR were associated with varying levels of IRR 注 AB:Ⅲ级VUR合并肾盏旁小片状IRR(箭头)和大片扇形IRR达肾脏包膜下(红圈); C:Ⅳ级VUR合并肾盏旁小片状IRR(箭头); D:Ⅴ级VUR合并肾盏旁点状IRR(箭头)和大片IRR达肾脏包膜下(红圈); VUR: 膀胱输尿管反流; IRR: 肾内反流 |
采用SPSS 22.0进行数据的整理和统计分析。计数资料用频数和百分数表示。诊断阳性率的比较采用卡方检验,P < 0.05为差异有统计学意义。CeVUS与VCUG诊断一致性比较采用加权Kappa检验。
结果207例患儿无一例造影剂相关不良事件发生。检出VUR 97例(97/207, 46.86%),416个PUUs中诊断VUR 145个(145/416,34.86%)。诊断VUR分级情况见表 1。女童阳性率(67/233, 32.62%)与男童阳性率(69/183, 37.70%)差异无统计学意义(P>0.05)。左侧阳性率(78/208, 37.5%)与右侧阳性率(67/208, 32.21%)差异无统计学意义(P>0.05)。
| 表 1 207例临床可疑VUR患儿CeVUS检查结果 Table 1 Results of CeVUS in 207 children with suspected VUR |
|
|
416个PUUs中,24个存在不同程度IRR,占总反流PUUs的16.55%,均发生于Ⅲ级及以上反流患儿,占该级别反流患儿总数的32%(24/75)。在Ⅳ级和Ⅴ级反流患儿中,IRR的发生率达46.88%(15/32)。
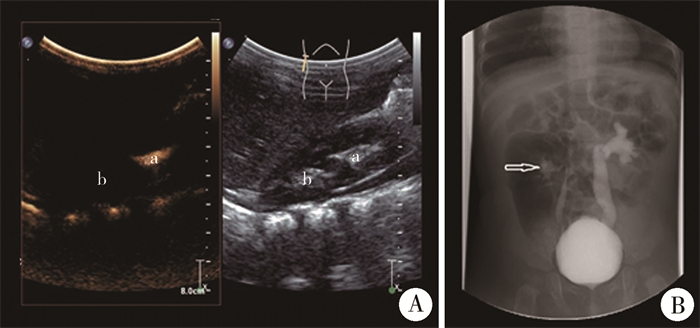
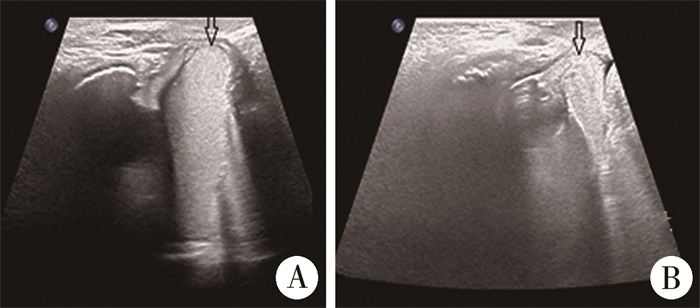
207例CeVUS检查患儿中,11例因不配合未采集到排尿相,其他患儿均留存男童尿道和女童阴道图像。18例(2例重复肾双输尿管,1例单肾缺如)37个PUUs于CeVUS后2周内行VUCG检查,CeVUS发现IRR 12个,重复肾合并下极输尿管反流1例,而VCUG无一例异常发现(图 2), 检查结果一致性加权Kappa值0.747,P < 0.01,95%CI:0.554~0.941(表 2)。CeVUS发现重复肾Y形输尿管1例(图 3),阴道斜隔1例(图 4),阴道扩张2例,尿道憩室1例(图 5), 阴道闭锁合并尿道阴道瘘1例(图 6)。
|
图 2 CeVUS与VCUG对比诊断右侧重复肾伴下极VUR影像 Fig.2 Comparing CeVUS versus VCUG in the diagnosis of right duplex kidney with lower pole VUR 注 A: CeVUS检查a显示下极肾VUR,b显示上极肾无VUR;B:VCUG检查不能显示上极肾脏,仅诊断右侧Ⅱ级VUR伴肾盂位置低(箭头),未能诊断重复肾; CeVUS: 排泄性尿路超声造影;VUR: 膀胱输尿管反流;VCUG: 排泄性尿管造影 |
| 表 2 临床可疑VUR患儿CeVUS与VCUG诊断一致性结果 Table 2 Diagnostic consistency of CeVUS versus VCUG in children with clinically suspected VUR |
|
|

|
图 3 CeVUS显示重复肾Y形输尿管(红线),合并Ⅱ级VUR Fig.3 CeVUS revealed right duplex Y-shapedureter with grade Ⅱ VUR 注 CeVUS: 排泄性尿路超声造影;VUR: 膀胱输尿管反流 |

|
图 4 CeVUS显示阴道斜隔 Fig.4 CeVUS revealed oblique vaginal septum 注 CeVUS: 排泄性尿路超声造影; A: 斜隔侧阴道,内见积液,未见造影剂(箭头);B:对侧阴道,内见造影剂反流(箭头) |

|
图 5 CeVUS显示男童尿道憩室(箭头) Fig.5 CeVUS revealed urethral diverticulumin a boy 注 CeVUS: 排泄性尿路超声影像对比造影 |
|
图 6 CeVUS阴道闭锁合并尿道阴道瘘 Fig.6 Vaginal atresia with urethrovaginal fistula 注 CeVUS: 排泄性尿路超声造影; A:显示阴道末端为盲端(箭头);B:显示造影剂经尿道阴道瘘往返于尿道和阴道之间(箭头) |
VUR与儿童反复泌尿系感染相关,部分VUR可自行缓解,也有部分VUR可致反流性肾病、肾脏瘢痕形成、肾功能不全,甚至进展至慢性肾病(chronic kidney disease, CKD)[6]。因此,对于反复尿路感染患儿,及时行VUR筛查很有必要,而对于已诊断VUR患儿,定期随访与复查非常重要。目前诊断VUR的方法包括VCUG、放射性核素膀胱造影(radionuclide cystography, RNC)和CeVUS。VCUG和RNC均应用间断拍摄图片显示,可能导致漏诊,且由于辐射性缘故,这两种技术在儿童VUR的诊断和随访中受到极大限制。CeVUS可以避免电离辐射,且可以连续扫查,因此可反复应用于儿童VUR的筛查和随访,有极大的临床应用前景。另外,由于没有辐射,进行CeVUS检查时家长可以陪同,因而大部分患儿检查时能够保持安静和配合。
本研究207例患儿中诊断VUR 97例(97/207, 46.86%),提示在临床可疑VUR患儿中,超过半数患者并不存在VUR,这与文献报道基本一致[7]。因此,采用CeVUS进行VUR筛查,可使一些疑诊VUR患儿避免不必要的放射线暴露。本研究416个PUUs中,诊断VUR 145个(34.86%),男女占比以及侧别占比情况均与国内外文献报道基本一致[7]。
文献报道CeVUS可在约12%的VUR患儿中检测到IRR,常见于Ⅳ级和Ⅴ级VUR儿童[8]。本研究中IRR的发生率为16.55%,且随着反流等级的增加而上升:Ⅲ级及以上VUR患儿中发生率达32%(24/75),在Ⅳ级和Ⅴ级反流患儿中发生率上升至46.88%(15/32)。IRR是肾瘢痕形成和高血压的重要危险因素,且存在IRR的患儿更可能出现患侧肾功能下降和突破性尿路感染[9]。因此,对于存在IRR患儿应更多考虑手术治疗。
Chua等[10]报道CeVUS在VUR筛查和分级上与VCUG的一致性较高,分别为84.3%和81.8%。本研究中,18例37个PUUs行CeVUS检查提示异常,遂于之后2周内行VUCG检查,二者结果一致性较高(P < 0.01)。相较于VCUG,CeVUS对于IRR的诊断更敏感[11]。上述18例37个PUUs中,CeVUS发现IRR 12个,而VCUG无一个发现IRR。由于CeVUS可以连续显示各个断面,并能将造影图像与二维图像同时进行对比,与VCUG显示叠加相比,对IRR的显示更有优势。本研究中其他患儿因有间隔一定时间的VCUG结果,或检查结果无反流或反流程度较轻,而未行VCUG检查。
值得一提的是,本研究中1例右侧重复肾双输尿管患儿,由于重复的肾脏没有合并肾积水和输尿管扩张,在常规肾脏输尿管膀胱超声检查中没有被诊断,而经CeVUS诊断为右侧重复肾合并下极VUR。同期行VCUG并未诊断重复肾,仅提示患侧肾盂位置偏低。分析超声造影相较于X线的优势在于可以通过分屏同时显示二维图像上肾脏的结构和造影状态下的显影情况,在重复肾合并其中一个输尿管反流的情况下,这一优势尤其明显。
本研究CeVUS诊断无反流而VCUG诊断阳性的2个PUUs均为Ⅰ级反流,均出现在本中心开展CeVUS的早期。由于膀胱内充盈的微泡溶液呈明显高回声并可产生后方声影,以致输尿管盆段显示不清,对于局限于输尿管盆段的Ⅰ级VUR容易被CeVUS漏诊。随着经验积累,本中心随后也诊断出2个Ⅰ级VUR。本组CeVUS诊断Ⅳ级而VCUG诊断Ⅱ级反流的PUUs共计4个。其中1个CeVUS诊断与临床表现和治疗随访结果更相符,3个均出现在本中心开展CeVUS的早期,可能与经验不足、滴注液体时加压过快导致VUR有关。
此外,尿道阴道异常也是儿童易发尿路感染的原因之一。对于以尿路感染就诊的患儿,在进行CeVUS诊断VUR时,需同时检查尿道和阴道。本研究应用经会阴部矢状切面检查,可以清晰显示男童尿道和女童尿道阴道图像,并发现3例尿道或阴道异常。1例为阴道闭锁合并尿道阴道瘘,该患儿同时有左侧Ⅱ级和右侧Ⅲ级VUR,在行阴道手术后随访过程中,尿路感染情况明显缓解,复查时双侧VUR减轻至左侧无反流、右侧Ⅱ级。1例为女童阴道斜隔,确诊后行根治手术。1例为男童尿道憩室,目前仍在随访中。另有2例因体检发现阴道积液就诊,临床怀疑尿道阴道瘘,行CeVUS检查发现排尿时尿液经阴道口流入阴道引起阴道扩张和积液,排除尿道阴道瘘。随后膀胱镜检查也证实不存在尿道阴道瘘。本研究发现女童在排尿时大部分会有少量造影剂反流入阴道,但立即会排出,不会造成阴道扩张。阴道明显扩张的患儿是否存在阴道壁或盆底发育异常目前尚不明确。
本研究存在以下不足。①本研究中仅有小部分患儿同时进行了CeVUS和VCUG检查,以致进行两种方法的比较时样本量较小。②研究对象大部分为婴幼儿,虽然可以通过轻揉下腹壁的方式促进排尿,但仍有部分患儿没有采集到排尿相。虽然这些患儿已经检测出膀胱输尿管反流,无需重新检查,但未能显示尿道阴道。当然这在VCUG检查时也偶有发生。③VUR分级采用了VCUG的分级标准,可能存在一定的主观因素影响。因此有必要进一步研究制定更客观的CeVUS分级标准,且把IRR应用到反流级别的评估上。
总之,CeVUS检查安全、连续,与VCUG检查一致性高,可以同时显示肾脏结构和造影图像,对IRR和重复肾合并VUR的诊断更加敏感,可发现尿道阴道的异常,适用于临床怀疑存在VUR和(或)尿道阴道疾病患儿的筛查、诊断和随访。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 杨秀珍、叶菁菁负责研究的设计、实施和起草文章,傅君芬和徐哲明负责文献检索和数据收集;沈一丁负责对文章知识性内容进行审阅
| [1] |
Duran C, Beltrán VP, González A, et al. Contrast-enhanced voiding urosonography for vesicoureteral reflux diagnosis in children[J]. Radiographics, 2017, 37(6): 1854-1869. DOI:10.1148/rg.2017170024 |
| [2] |
Sidhu PS, Cantisani V, Dietrich CF, et al. The EFSUMB guidelines and recommendations for the clinical practice of contrast-enhanced ultrasound (CEUS) in non-hepatic applications: update 2017(long version)[J]. Ultraschall Med, 2018, 39(2): e2-e44. DOI:10.1055/a-0586-1107 |
| [3] |
Chua ME, Mendoza JS, Ming JM, et al. Diagnostic accuracy of contrast-enhanced voiding urosonogram using second-generation contrast with harmonic imaging (CEVUS-HI) study for assessment of vesicoureteral reflux in children: a meta-analysis[J]. World J Urol, 2019, 37(10): 2245-2255. DOI:10.1007/s00345-018-2587-x |
| [4] |
邹翔宇, 孙佩璇, 石静, 等. 排尿性尿路超声造影对儿童原发性膀胱输尿管反流的诊断价值[J]. 临床小儿外科杂, 2022, 21(2): 151-155. Zou XY, Sun PX, Shi J, et al. Role of contrast enhanced voiding urosonography in the diagnosis of pediatric vescoureteral reflux[J]. J Clin Ped Sur, 2022, 21(2): 151-155. DOI:10.3760/cma.j.cn101785-202006044-010 |
| [5] |
Darge K, Troeger J. Vesicoureteral reflux grading in contrast-enhanced voiding urosonography[J]. Eur J Radiol, 2002, 43(2): 122-128. DOI:10.1016/s0720-048x(02)00114-6 |
| [6] |
Blumenthal I. Vesicoureteric reflux and urinary tract infection in children[J]. Postgrad Med J, 2006, 82(963): 31-35. DOI:10.1136/pgmj.2005.036327 |
| [7] |
Siomou E, Giapros V, Serbis A, et al. Voiding urosonography and voiding cystourethrography in primary vesicoureteral reflux associated with mild prenatal hydronephrosis: a comparative study[J]. Pediatr Radiol, 2020, 50(9): 1271-1276. DOI:10.1007/s00247-020-04724-y |
| [8] |
Cvitkovic-Roic A, Turudic D, Milosevic D, et al. Contrast-enhanced voiding urosonography in the diagnosis of intrarenal reflux[J]. J Ultrasound, 2022, 25(1): 89-95. DOI:10.1007/s40477-021-00568-w |
| [9] |
Fukui S, Watanabe M, Yoshino K. Intrarenal reflux in primary vesicoureteral reflux[J]. Int J Urol, 2013, 20(6): 631-636. DOI:10.1111/iju.12015 |
| [10] |
Chua ME, Kim JK, Mendoza JS, et al. The evaluation of vesicoureteral reflux among children using contrast-enhanced ultrasound: a literature review[J]. J Pediatr Urol, 2019, 15(1): 12-17. DOI:10.1016/j.jpurol.2018.11.006 |
| [11] |
Kim D, Choi YH, Choi G, et al. Contrast-enhanced voiding urosonography for the diagnosis of vesicoureteral reflux and intrarenal reflux: a comparison of diagnostic performance with fluoroscopic voiding cystourethrography[J]. Ultrasonography, 2021, 40(4): 530-537. DOI:10.14366/usg.20157 |
 2023, Vol. 22
2023, Vol. 22


