原发性膀胱输尿管反流(vesicoureteral reflux, VUR)是指因输尿管膀胱连接处异常导致膀胱尿液反流至上尿路的现象,是儿童泌尿系统常见异常之一,正常儿童发病率0.5% ~3%,在已证实存在尿路感染(urinary tract infection, UTI)的儿童中,VUR的检出率为30% ~40%[1]。VUR与反复发作尿路感染和肾瘢痕形成的风险增加有关,因此VUR的治疗目标包括预防发热性尿路感染、避免肾脏损伤以及将治疗和随访过程中的复发率降至最低。
尽管国际反流分级系统在VUR诊治中作为一个标准化存在而被大家普遍应用,但分级系统的主观性导致观察者之间在对VUR等级进行判定时存在显著差异。输尿管远端直径比(distal ureteral diameter ratio, UDR)已被证明较目前的VUR国际反流分级系统更加客观和可重复,可以预测VUR患儿的临床结局,且其预测能力优于反流等级[2-5]。但VUR的诊断和治疗一直存在争议[1, 6-7]。由于临床医师和家长经常根据预期的临床进程选择干预措施,因此如何根据患儿个体化因素制定管理决策至关重要。本研究旨在探讨VUR儿童早期突破性尿路感染(breakthrough urinary tract infection, BT-UTI)的相关因素,并评估VUR患儿开始预防性抗生素治疗的12个月期间,初次行VCUG时的UDR对BT-UTI发生的影响,并将这种预测能力与VUR等级进行比较。
资料与方法 一、临床资料回顾性分析2018年1月至2020年12月于首都医科大学附属北京儿童医院泌尿外科经VCUG诊断的VUR患儿临床资料。病例纳入标准:①临床资料完整、经本院首诊收治的VUR患儿;②于首次就诊时行VCUG,且在同一图像上具有识别假骨盆内远端输尿管和第1至第3腰椎椎体的能力; ③均根据美国泌尿外科学会(American Urological Association, AUA)指南及欧洲泌尿外科协会(European Association of Urology, EAU)指南予预防性抗生素治疗[8-9]。排除标准:①存在继发性膀胱输尿管反流、输尿管异位、完全输尿管重复、输尿管囊肿、伴发肾盂输尿管连接部梗阻或输尿管膀胱连接部梗阻;②未行持续预防性抗生素治疗;③未随访。符合纳排标准的患儿共102例,男75例,女27例;年龄1~120个月;其中VUR 1~2级7例(7/102,6.9%),3级23例(23/102,22.5%),4级53例(53/102,52%),5级19例(19/102,19%)。69例(69/102,67.6%)存在双侧膀胱输尿管反流。输尿管远端直径(distal ureteral diameter, UD)为(10.17±5.83)mm,输尿管远端直径比(distal ureteral diameter ratio, UDR)为0.42±0.22。31例(31/102,30.3%)于诊断VUR后行持续预防性抗生素治疗12个月期间发生BT-UTI,71例(69.7%)未发生BT-UTI。患儿临床资料见表 1、表 2。本研究通过首都医科大学附属北京儿童医院医学伦理委员会批准([2022]-E-227-R),患儿家长均知情同意并签署知情同意书。
| 表 1 VUR患儿早期突破性尿路感染的单因素分析(分类变量,[n(%)]) Table 1 Univariate analysis for the relevant factors of early BT-UTI (categorical variables, [n(%)]) |
|
|
| 表 2 VUR患儿早期突破性尿路感染的单因素分析[M(Q1,Q3)] Table 2 Univariate analysis for the relevant factors of early BT-UTI[M(Q1, Q3)] |
|
|
分类变量包括性别、是否双侧反流,有序多分类变量包括反流等级;连续变量包括首次发病时年龄、输尿管远端直径、输尿管远端直径比。
(二) 相关定义BT-UTI被定义为诊断VUR后行持续预防性抗生素治疗期间尿常规白细胞超过5个/高倍镜视野,且体温高于38.5℃。UD定义为假骨盆(指髂嵴最上方以下区域)内输尿管最大直径。UDR为假骨盆内输尿管最大直径(A)除以第1至第3腰椎椎体之间的距离(图 1)。反流等级的判定采用国际儿童反流协会(International Reflux Study in Children)的分级系统。Ⅰ级:尿液反流未达肾盂,可伴不同程度输尿管扩张;Ⅱ级:尿液反流可达肾盂,肾盂不扩张,肾盏穹窿形态正常;Ⅲ级:输尿管轻、中度扩张和(或)扭曲,肾盂轻、中度扩张,肾盏穹窿无或轻度变钝;Ⅳ级:输尿管中度扩张和(或)扭曲,肾盂、肾盏中度扩张,肾盏穹窿变钝,但仍维持乳头状;Ⅴ级:输尿管重度扩张和扭曲,肾盂、肾盏重度扩张,肾盏乳头状消失,肾实质内反流[10]。

|
图 1 输尿管远端直径比测量方法图 Fig.1 Ureteral diameter measurements at maximal diameter of false pelvis 注 测量假骨盆内输尿管最大直径(A)除以第1至第3腰椎体之间的距离(B)即为输尿管远端直径比 |
采用R 4.1.3及Med Calc v19.6.4进行数据分析和处理。计数资料以例数或百分比表示,采取卡方检验或Fisher精确概率法进行组间比较。有序分类变量采用Mann-Whitney U检验,对于计量资料首先进行正态分布检验,服从正态分布的数据采用独立样本t检验;不服从正态分布的数据采用Mann-Whitney U检验。使用Spearman相关性检验分析有序变量和连续变量之间的相关性。比较发生BT-UTI组和未发生BT-UTI组之间各相关因素的差异是否存在统计学意义;将单因素分析中P < 0.05的影响因素纳入多因素Logistic分析。计算比值比(odds ratio, OR)以及95%置信区间(confidence interval, CI); 采用受试者工作特征(receiver operator characteristic, ROC)曲线的曲线下面积(area under the curve, AUC)来检验UDR、年龄等因素对于VUR患儿BT-UTI的分辨能力,并根据约登指数来确定最佳临界值。P < 0.05为差异有统计学意义。
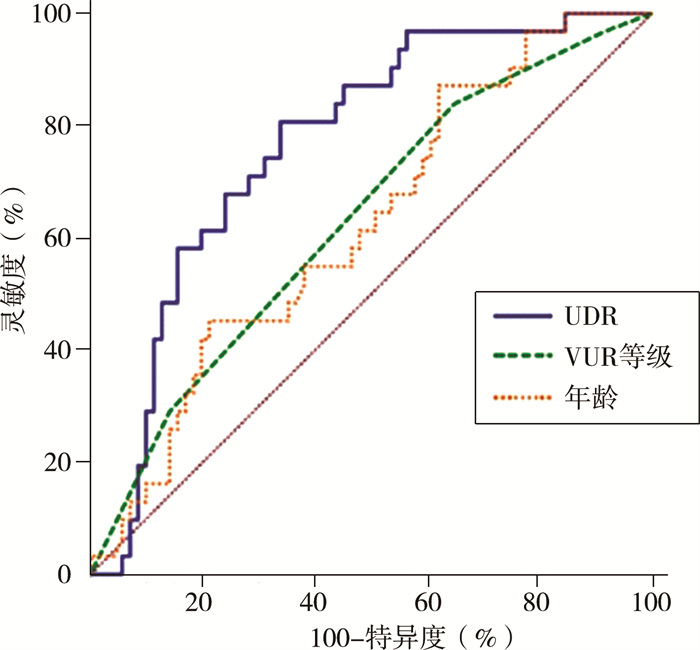
结果经单因素分析发现,UD(P < 0.001)、反流等级(P=0.022)、年龄(P=0.048)和UDR(P < 0.001)是VUR患儿早期BT-UTI的危险因素。而性别、反流侧别在是否发生BT-UTI的组间比较无统计学意义(P>0.05),见表 1及表 2。分别利用UDR、年龄和反流等级预测VUR患儿BT-UTI,制作ROC曲线,当以UDR为指标预测时,可获得曲线下最大面积为0.77,最佳值为0.405,灵敏度为80.6%,特异度为66.2%,见图 2及表 3。
|
图 2 输尿管远端直径比、VUR等级及年龄预测VUR患儿早期突破性尿路感染的ROC曲线 Fig.2 ROC curves for the relevant factors and early BT-UTI |
| 表 3 输尿管远端直径比、VUR等级及年龄预测VUR患儿早期突破性尿路感染的ROC曲线分析 Table 3 Analysis of ROC curves for the relevant factors and early BT-UTI |
|
|
将单因素分析中有统计学意义的因素纳入多因素Logistic回归分析,由于相关性分析发现UD与UDR相关系数为0.890,UD与UDR皆能代表输尿管远端扩张情况,且UDR能更好地减少患者体型及影像学放大率的影响,故将VUR分级、年龄和UDR纳入多因素Logistic回归分析。结果提示VUR分级(P=0.238)不是VUR患儿早期BT-UTI的独立危险因素,而UDR(P=0.042,OR=11.4,95%CI: 1.259~141.919)和年龄(P=0.047,OR=0.975,95%CI: 0.949~0.997)是VUR患儿早期BT-UTI的独立危险因素,见表 4。
| 表 4 VUR患儿早期突破性发热性尿路感染的Logistic回归分析 Table 4 Multivariate analysis for the relevant factors of early BT-UTI |
|
|
按VUR分级分别统计各等级UD和UDR,发现UD和UDR均与VUR分级呈正相关。进行Spearman检验,发现VUR分级与UD的相关系数为0.417(P < 0.001);VUR分级与UDR的相关系数为0.419(P < 0.001)。
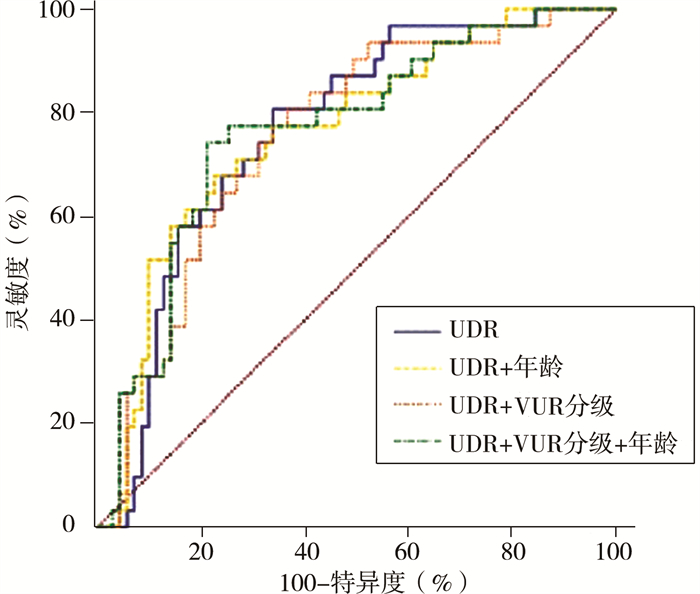
为了比较UDR、VUR分级及年龄等因素对VUR患儿早期BT-UTI的影响,本研究建立了4个预测VUR患儿早期BT-UTI的模型,并进行评估。第1个模型只包含UDR单一指标,第2个模型包含UDR和年龄,第3个模型包含UDR和VUR分级,第4个模型同时包含UDR、VUR分级和年龄,如图 3及表 5所示。结果显示,当模型中存在UDR,加入年龄、VUR分级等其它指标时,曲线下面积无明显差异,即组合变量并不会增加曲线下面积,在灵敏度和特异度方面也不优于只采用UDR单一指标预测的模型。
|
图 3 纳入不同组合变量时预测VUR患儿早期突破性尿路感染的ROC曲线 Fig.3 ROC curves for different combination variables and early BT-UTI |
| 表 5 纳入不同组合变量时预测VUR患儿早期突破性尿路感染的ROC曲线分析 Table 5 Analysis of ROC curves for different combination variables and early BT-UTI |
|
|
VUR的临床表现和预后在不同人群间差异较大,由于VUR与反复发作的UTI和肾瘢痕风险增加相关,因此在进行病人管理时,最重要的是早期及时筛选出有发生BT-UTI风险的患儿,进而选择不同的治疗方式[11]。UTI是儿童时期常见的细菌感染,其发生率及复发率都很高,研究证实在发生过UTI的儿童中,VUR的检出率将增加10倍以上[12-15]。也有研究表明,在输尿管重度扩张的患儿和肾积水等级较高的患儿中,UTI的发生风险增加[16]。
在过去几十年中,对于VUR的治疗已从积极手术干预转为更加保守的治疗方法。在VUR儿童中使用抗生素治疗的有效性已被两项多中心研究证实[17-18]。儿童膀胱输尿管反流的随机干预研究(randomized intervention for children with vesicoureteric reflux, RIVUR)是一项为期2年的基于随机、安慰剂对照的多中心研究,研究人群超过600名年轻VUR患者,结果证明了预防性抗生素治疗可大大降低复发UTI的风险[17]。同样,2010年瑞典一项关于VUR患儿BT-UTI的研究显示,没有接受连续预防性抗生素治疗的儿童发生BT-UTI的概率是接受连续预防性抗生素治疗儿童的3倍(57%比19%,P<0.001)。这种影响在年龄1岁以上、VUR等级为Ⅲ~Ⅴ级的女孩中尤为显著;对一组年龄1岁左右的扩张型VUR患儿研究发现,预防性抗生素和内窥镜注射治疗对减少反复发作肾盂肾炎和新的肾瘢痕有保护作用[18]。这些研究均证实了预防性抗生素治疗在减少VUR儿童复发性UTI方面的作用。VUR患儿自发缓解能力取决于最初的反流等级、性别、年龄、膀胱-肠道功能障碍、肾瘢痕,以及排尿性膀胱尿路造影上VUR发生时的膀胱容积[19]。有学者认为无菌性尿液反流不会损伤肾脏功能,因此,识别出无法自行缓解以及复发性尿路感染风险增加的患儿,将有助于决定VUR是否需要手术治疗。既往研究发现,在连续预防性抗生素治疗期间发生突破性UTI是VUR患儿需手术治疗的危险因素[20-22]。
一直以来,反流等级被认为是影响儿童原发性膀胱输尿管反流预后的主要因素。国际反流研究以及其他研究表明,高等级反流的儿童患肾盂肾炎和肾瘢痕的风险增加[18, 23-24]。然而,由于VUR分级系统的主观性,VUR等级在不同放射科医师阅片时存在很大差异,尤其是涉及中间等级的反流分级时[25-26]。VUR分级的主观性间接促进了输尿管远端直径比作为客观指标的发展,人们开始尝试研究输尿管远端扩张程度是否较反流分级更为准确和客观。Swanton等[2]研究发现与VUR分级相比,输尿管远端直径比更加精确,其临床相关变异性较小,输尿管远端直径比是一个比反流等级更客观、更可靠的测量方法。Cooper等[3]研究发现,输尿管直径比与反流等级相关,且比反流等级更能预测原发性膀胱输尿管反流患儿的临床结果。后来的研究也证实了这些发现,同时界定了输尿管远端直径比临界值,对于每个特定等级的VUR来说,超过这个临界值的反流不太可能自行缓解[4-5]。Cooper等[4]进一步研究发现, 输尿管远端直径比升高的儿童发生BT-UTI的风险增加,且与反流等级无关,在控制VUR等级的情况下,输尿管远端直径比每增加0.1,发生BT-UTI的概率增加1.7倍。
由于随着时间的流逝,反流有自发缓解的倾向,而儿童尿路感染的危险因素往往随着反流程度的改变而改变,因此本研究将BT-UTI的风险评估限制在使用VCUG诊断为VUR后的12个月内。在2019年发布的《儿童原发性膀胱输尿管反流专家共识》中提出,尿常规检查提示UTI者需行尿培养检查[11]。而本研究中患儿均在门诊进行随访,由于尿培养所需时间较长,且需导尿,存在一定的痛苦,增加患儿及家属的诊疗成本,因此在确诊VUR之后均未行尿培养而只进行了尿常规检查,本研究中采用了不太严格的BT-UTI定义是否会影响到结果,目前尚不清楚。在单因素分析中发现,反流等级较高的儿童更有可能发生BT-UTI(P=0.022)。而进行多因素分析之后发现,发病年龄小、UDR增加可能是VUR患儿早期BT-UTI的独立危险因素,这可能是由于输尿管远端直径比较高的儿童其输尿管开口在解剖学上有较大的异常,使得细菌更容易从膀胱进入上尿路的缘故。国外有文献报道了UDR在预测VUR患儿尿路感染中的作用, 但尚未在国内进行验证,本研究收集了上百例数据首次在国内单中心进行验证。Arlen等[27]的研究中有10.3%的患儿在持续预防性抗生素治疗的前13个月内发生了BT-UTI。Troesch等[28]对VUR患儿随访了(3.2±2.7)年,约有28.6%的患儿发生了BT-UTI。然而与Arlen[27]等及Troesch[28]等的研究不同,本研究中约30.3% 的患儿在持续预防性抗生素治疗前12个月内经历了突破性尿路感染,明显高于国外的相关研究。这可能是由于一方面本研究中患儿的UDR及VUR等级明显高于这两项研究中的患儿,另一方面可能是由于国内一些家长对抗生素的认知存在差异,对连续预防性使用抗生素的重视程度不够,依从性差。尽管本研究在研究人群及BT-UTI的发生率上有明显差异,但仍然可以证明UDR对于VUR患儿早期BT-UTI的预测作用,具有一定的应用价值。
为了比较UDR、VUR等级及年龄等因素对VUR患儿早期BT-UTI的影响,分别利用UDR、年龄和VUR等级单一指标预测VUR患儿早期BT-UTI,制作ROC曲线。发现以UDR为指标预测时获得最大曲线下面积为0.77,最佳值为0.405,灵敏度为80.6%,特异度为66.2%,这说明UDR达到0.405以上患儿中,约80.6%会发生早期BT-UTI;但输尿管远端直径比<0.405的患儿中,约66.2%不会发生早期BT-UTI。这一结果提示临床医师,对于UDR>0.405的VUR患儿应规范治疗,严密监测, 以减少肾功能损伤。为了评估组合变量的预测能力,本研究建立了4个预测VUR患儿早期BT-UTI的模型,并进行了评估。第1个模型只包含UDR单一指标,第2个模型内含UDR和年龄,第3个模型内含UDR和VUR等级,第4个模型同时包含UDR、VUR等级和年龄。结果表明,单独的UDR对早期BT-UTI的预测较单独的VUR等级或两者结合起来更好。我们推测这可能是由于VUR分级的主观性以及上尿路解剖对于分级的影响所致,因为UDR比VUR等级更能反映输尿管膀胱交界处对自发缓解和尿路感染的影响。
本研究存在一定的局限性,首先本研究为回顾性研究,具有回顾性研究的固有缺陷。其次,虽然所有儿童都被安排接受持续预防性抗生素治疗,但并没有正式评估其依从性,因此可能有些感染并不是真正的“突破性”尿路感染。水化状态、尿流率和输尿管蠕动对于反流等级和UDR的影响在本研究中没有涉及。最后,已知肾瘢痕是BT-UTI的一个危险因素,然而我们并没有常规进行DMSA扫描,因此本研究中患儿肾瘢痕的发生率及其对BT-UTI的影响是未知的。
尽管本研究存在一定的局限性,但依然能够表明,UDR是VUR患儿早期BT-UTI的独立危险因素,且在预测VUR患儿早期BT-UTI方面,UDR较VUR等级的预测能力更强,为临床决策提供了一个补充性的客观指标。今后应联合国内多中心进行临床研究以进一步探讨VUR患儿BT-UTI的相关因素。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 孙宁、孙婕负责研究的设计、实施和起草文章;孙婕进行病例数据收集及分析;孙宁、张潍平、宋宏程、李明磊、田军对文章知识性内容进行审阅
| [1] |
Hajiyev P, Burgu B. Contemporary management of vesicoureteral reflux[J]. Eur Urol Focus, 2017, 3(2/3): 181-188. DOI:10.1016/j.euf.2017.08.012 |
| [2] |
Swanton AR, Arlen AM, Alexander SE, et al. Inter-rater reliability of distal ureteral diameter ratio compared to grade of VUR[J]. J Pediatr Urol, 2017, 13(2): 207. e1-207. e5. DOI:10.1016/j.jpurol.2016.10.021 |
| [3] |
Cooper CS, Birusingh KK, Austin JC, et al. Distal ureteral diameter measurement objectively predicts vesicoureteral reflux outcome[J]. J Pediatr Urol, 2013, 9(1): 99-103. DOI:10.1016/j.jpurol.2011.12.011 |
| [4] |
Cooper CS, Alexander SE, Kieran K, et al. Utility of the distal ureteral diameter on VCUG for grading VUR[J]. J Pediatr Urol, 2015, 11(4): 183. e1-183. e6. DOI:10.1016/j.jpurol.2015.04.009 |
| [5] |
Arlen AM, Kirsch AJ, Leong T, et al. Validation of the ureteral diameter ratio for predicting early spontaneous resolution of primary vesicoureteral reflux[J]. J Pediatr Urol, 2017, 13(4): 383. e1-383. e6. DOI:10.1016/j.jpurol.2017.01.012 |
| [6] |
Hoberman A, Chao HP, Keller DM, et al. Prevalence of urinary tract infection in febrile infants[J]. J Pediatr, 1993, 123(1): 17-23. DOI:10.1016/s0022-3476(05)81531-8 |
| [7] |
刘鑫, 刘舸, 杨屹. 儿童原发性膀胱输尿管反流手术干预相关因素分析[J]. 临床小儿外科杂志, 2019, 18(10): 830-834. Liu X, Liu G, Yang Y. Predicative factors and optimal timing for surgical repair in children with primary vesicoureteral reflux[J]. J Clin Ped Sur, 2019, 18(10): 830-834. DOI:10.3969/j.issn.1671-6353.2019.10.006 |
| [8] |
Peters CA, Skoog SJ, Arant BS Jr, et al. Summary of the AUA guideline on management of primary vesicoureteral reflux in children[J]. J Urol, 2010, 184(3): 1134-1144. DOI:10.1016/j.juro.2010.05.065 |
| [9] |
Tekgül S, Riedmiller H, Hoebeke P, et al. EAU guidelines on vesicoureteral reflux in children[J]. Eur Urol, 2012, 62(3): 534-542. DOI:10.1016/j.eururo.2012.05.059 |
| [10] |
Lebowitz RL, Olbing H, Parkkulainen KV, et al. International system of radiographic grading of vesicoureteric reflux.International Reflux Study in Children[J]. Pediatr Radiol, 1985, 15(2): 105-109. DOI:10.1007/BF02388714 |
| [11] |
中华医学会小儿外科学分会泌尿外科学组. 儿童原发性膀胱输尿管反流的专家共识[J]. 临床小儿外科杂志, 2019, 18(10): 811-816. Group of Pediatric Urology, Branch of Pediatric Surgery, Chinese Medical Association. Expert Consensus on Management of Primary Vesicoureteral Reflux in Children[J]. J Clin Ped Sur, 2019, 18(10): 811-816. DOI:10.3969/j.issn.1671-6353.2019.10.002 |
| [12] |
Stull TL, LiPuma JJ. Epidemiology and natural history of urinary tract infections in children[J]. Med Clin North Am, 1991, 75(2): 287-297. DOI:10.1016/s0025-7125(16)30454-0 |
| [13] |
Mårild S, Jodal U. Incidence rate of first-time symptomatic urinary tract infection in children under 6 years of age[J]. Acta Paediatr, 1998, 87(5): 549-552. DOI:10.1080/08035259850158272 |
| [14] |
Baraff LJ. Management of infants and young children with fever without source[J]. Pediatr Ann, 2008, 37(10): 673-679. DOI:10.3928/00904481-20081001-01 |
| [15] |
Conway PH, Cnaan A, Zaoutis T, et al. Recurrent urinary tract infections in children: risk factors and association with prophylactic antimicrobials[J]. JAMA, 2007, 298(2): 179-186. DOI:10.1001/jama.298.2.179 |
| [16] |
Peters C, Rushton HG. Vesicoureteral reflux associated renal damage: congenital reflux nephropathy and acquired renal scarring[J]. J Urol, 2010, 184(1): 265-273. DOI:10.1016/j.juro.2010.03.076 |
| [17] |
RIVUR Trial Investigators, Hoberman A, Greenfield SP, et al. Antimicrobial prophylaxis for children with vesicoureteral reflux[J]. N Engl J Med, 2014, 370(25): 2367-2376. DOI:10.1056/NEJMoa1401811 |
| [18] |
Brandström P, Esbjörner E, Herthelius M, et al. The Swedish reflux trial in children: Ⅲ.Urinary tract infection pattern[J]. J Urol, 2010, 184(1): 286-291. DOI:10.1016/j.juro.2010.01.061 |
| [19] |
Knudson MJ, Austin JC, McMillan ZM, et al. Predictive factors of early spontaneous resolution in children with primary vesicoureteral reflux[J]. J Urol, 2007, 178(4 Pt 2): 1684-1688. DOI:10.1016/j.juro.2007.03.161 |
| [20] |
Szlyk GR, Williams SB, Majd M, et al. Incidence of new renal parenchymal inflammatory changes following breakthrough urinary tract infection in patients with vesicoureteral reflux treated with antibiotic prophylaxis: evaluation by 99MTechnetium dimercapto-succinic acid renal scan[J]. J Urol, 2003, 170(4 Pt 2): 1566-1569. DOI:10.1097/01.ju.0000085962.68246.ce |
| [21] |
Puri P, Kutasy B, Colhoun E, et al. Single center experience with endoscopic subureteral dextranomer/hyaluronic acid injection as first line treatment in 1, 551 children with intermediate and high grade vesicoureteral reflux[J]. J Urol, 2012, 188(4 Suppl): 1485-1489. DOI:10.1016/j.juro.2012.02.023 |
| [22] |
Szymanski KM, Oliveira LM, Silva A, et al. Analysis of indications for ureteral reimplantation in 3738 children with vesicoureteral reflux: a single institutional cohort[J]. J Pediatr Urol, 2011, 7(6): 601-610. DOI:10.1016/j.jpurol.2011.06.002 |
| [23] |
Lin KY, Chiu NT, Chen MJ, et al. Acute pyelonephritis and sequelae of renal scar in pediatric first febrile urinary tract infection[J]. Pediatr Nephrol, 2003, 18(4): 362-365. DOI:10.1007/s00467-003-1109-1 |
| [24] |
Jodal U, Smellie JM, Lax H, et al. Ten-year results of randomized treatment of children with severe vesicoureteral reflux.Final report of the International Reflux Study in Children[J]. Pediatr Nephrol, 2006, 21(6): 785-792. DOI:10.1007/s00467-006-0063-0 |
| [25] |
Greenfield SP, Carpenter MA, Chesney RW, et al. The RIVUR voiding cystourethrogram pilot study: experience with radiologic reading concordance[J]. J Urol, 2012, 188(4 Suppl): 1608-1612. DOI:10.1016/j.juro.2012.06.032 |
| [26] |
Schaeffer AJ, Greenfield SP, Ivanova A, et al. Reliability of grading of vesicoureteral reflux and other findings on voiding cystourethrography[J]. J Pediatr Urol, 2017, 13(2): 192-198. DOI:10.1016/j.jpurol.2016.06.020 |
| [27] |
Arlen AM, Leong T, Guidos PJ, et al. Distal ureteral diameter ratio is predictive of breakthrough febrile urinary tract infection[J]. J Urol, 2017, 198(6): 1418-1423. DOI:10.1016/j.juro.2017.06.095 |
| [28] |
Troesch VL, Wald M, Bonnett MA, et al. The additive impact of the distal ureteral diameter ratio in predicting early breakthrough urinary tract infections in children with vesicoureteral reflux[J]. J Pediatr Urol, 2021, 17(2): 208. e1-208. e5. DOI:10.1016/j.jpurol.2021.01.003 |
 2023, Vol. 22
2023, Vol. 22


