2. 广州市妇女儿童医疗中心小儿外科, 广州 510623;
3. 广州市妇女儿童医疗中心, 广州 510623;
4. 广州市妇女儿童医疗中心介入科, 广州 510623
2. Department of Pediatric Surgery, Municipal Women and Children's Medical Center, Guangzhou, 510627, China;
3. Department of Prenatal Diagnostic Center, Municipal Women and Children's Medical Center, Guangzhou, 510627, China;
4. Department of Interventional Radiology, Municipal Women and Children's Medical Center, Guangzhou, 510627, China
淋巴管畸形(lymphatic malformation, LM),过去称淋巴管瘤,是发生于淋巴管的低流速脉管畸形,多于2岁以前发病,约50%的患儿出生时即患病。LM可发生于具有淋巴管网的身体任何部位,约75%发生在头颈部[1]。胎儿颈部淋巴管畸形可能引起气道梗阻[2]。胎儿MRI能提供可视化图像,并评估气道梗阻程度[3]。存在气道梗阻的胎儿在分娩时可能需要实施产时子宫外处理(ex-utero intrapartum treatment, EXIT)[4]。手术切除是颈部LM的主要治疗手段[5]。通常存在危及生命的并发症被认为是颈部LM手术治疗的指征[1]。但也有文献报道西罗莫司对危及生命的头颈部LM有效[6]。本研究旨在总结广州市妇女儿童医疗中心针对伴有气道梗阻的颈部淋巴管畸形(cervical lymphatic malformation with airway obstruction, CLMAO)患儿从产前管理、产时处理到出生后干预的诊疗经验。
资料与方法 一、研究对象回顾性收集2015年7月至2023年3月广州市妇女儿童医疗中心新生儿外科监护室(surgical neonatal intensive care unit, SNICU)收治的CLMAO新生儿为研究对象。病例纳入标准:①诊断为颈部LM;②伴有气道梗阻,存在呼吸困难且需要呼吸机辅助通气者。排除标准:①入院前曾接受LM治疗;②开始LM治疗时日龄>28 d;③合并新生儿呼吸窘迫综合征、新生儿肺炎等其他疾病需要呼吸支持;④家人要求终止治疗。本研究通过广州市妇女儿童医疗中心伦理委员会审核批准[穗妇儿科伦批字(2023)第225A01号]。
研究期间本中心共收治CLMAO患儿26例,排除4例(1例于外院行淋巴管瘤穿刺,1例入院时日龄>28 d,1例合并新生儿呼吸窘迫综合征、1例家长要求终止治疗)后,共22例纳入本研究,其中9例于本院出生,13例由外院转入;均获得产前诊断,诊断胎龄(26.5±6.8)周(16~39周);17例(77.3%)为混合型,5例(22.7%)为微囊型。
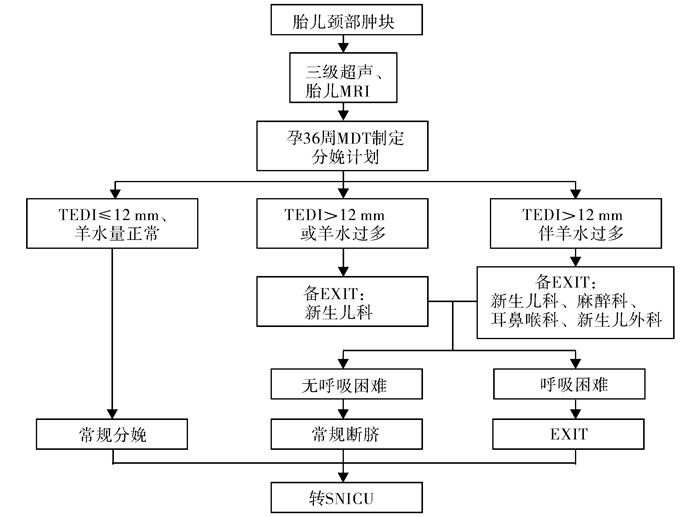
二、程序化诊治模式 (一) 产前诊断与管理对经本中心或外院常规产前超声检查发现胎儿颈部肿块者,转诊至本中心产前诊断中心,行三级超声及胎儿MRI核实诊断;同时评估是否合并染色体异常、其他畸形,有无羊水量过多及气道梗阻情况。核实诊断后由胎儿医学中心组织进行多学科诊疗(multidisciplinary treatment, MDT)会诊。MDT团队由产科、产前诊断科、影像科、新生儿外科等专科医师组成。充分讨论后告知孕妇及家属胎儿情况、可能的治疗方案及预后等。由专人与孕妇或其家属建立联系,追踪并记录去向及复诊情况。于孕36周时综合复诊结果再次进行MDT会诊,MDT团队成员中增加麻醉科及耳鼻喉科医师,评估是否需要采取EXIT并做好相应准备。
(二) EXIT的准备与实施根据胎儿气管食管位移指数(tracheoesophageal displacement index, TEDI)及羊水量评估是否需要准备EXIT及所需专科人员[7]。由各科室准备EXIT相关器械。胎儿颈部肿块EXIT管理流程见图 1。新生儿娩出后由在场新生儿科医师评估呼吸情况。如存在呼吸困难,则启动EXIT。由新生儿科医师立即进行直接喉镜下气管插管。如未能成功则由麻醉科医师在可视喉镜协助下行气管插管。如仍未能成功,则立即由耳鼻喉科医师借助硬性支气管镜插管。紧急气管切开在经口气管插管失败的情况下由耳鼻喉科医师完成。必要时请新生儿外科医师进行瘤体穿刺抽液,以减轻压迫。建立人工气道后在T组合复苏器(T-piece)或呼吸机辅助通气下由新生儿科医师陪同转入SNICU。
|
图 1 胎儿颈部肿块产时子宫外处理流程图 Fig.1 Flow chart of EXIT for fetal neck masses 注 MRI:核磁共振;MDT:多学科诊疗;TEDI:气管食管位移指数;EXIT:产时子宫外处理;SNICU:新生儿外科监护室 |
患儿进入SNICU后完善超声及MRI,按MDT团队商定的治疗方案进行治疗。治疗方法包括:①介入硬化治疗:在超声引导下抽尽囊液后予平阳霉素(0.3 mg/kg)瘤内注射[8];②药物治疗:经胃管口饲西罗莫司口服液,根据体表面积给药,每次0.4~0.8 mg/m2,隔12 h给药1次,目标血药浓度为10~15 ng/mL[9];③手术治疗:淋巴管瘤切除术和(或)气管造口术。
本中心于2017年3月以前对CLMAO采取早期手术切除方案,入院后完善颈部超声及MRI后手术,手术由新生儿外科、口腔科及耳鼻喉科共同讨论后实施。2017年3月后采用程序化治疗方案。即先予口服西罗莫司或联合硬化治疗,如呼吸支持持续>28 d则予再次MRI评估后行手术干预。CLMAO患儿出生后程序化治疗流程见图 2。

|
图 2 伴气道梗阻的颈部淋巴管畸形程序化治疗流程 Fig.2 Programmed treatment of cervical lymphatic malformations with airway obstruction 注 MDT:多学科诊疗 |
观察指标包括患儿气管食管位移指数、羊水量、治疗方法、气管切开情况、手术并发症、住院时间、呼吸机辅助时间及临床结局等。临床结局及定义:①治愈:影像学检查病灶消失、无临床症状,且生活质量无受累;②好转:影像学检查病灶体积缩小≥20%、临床症状改善;③进展:影像学检查病灶增大>20%,出现症状或原有症状加重;④稳定:不符合上述三种情况[9]。
四、统计学处理采用SPSS 23.0进行统计学处理。计量资料如呼吸机辅助时间及住院时间服从正态分布,以x ± s描述,组间比较采用独立样本t检验;计数资料以率(%)表示,组间比较采用Fisher精确概率法。P<0.05为差异有统计学意义。
结果本研究中,9例本院出生的患儿均在产前行胎儿MRI评估TEDI及羊水量。其中,8例存在TEDI>12 mm或羊水过多,出生后因呼吸困难实施EXIT;1例TEDI≤12 mm且羊水量正常,但于断脐后即出现呼吸困难,行气管插管。产前对气道梗阻评估准确性为88.9%(8/9)。8例EXIT均由新生儿科医师完成,6例1次插管成功,2例经2次插管获成功。
22例患儿均获随访,随访时间6~39个月,其中治愈10例(10/22,45.5%),好转12例(12/22,54.5%);行早期手术治疗6例(为早期手术组),程序化治疗16例(为程序化治疗组)。程序化治疗组最终有3例经手术治疗后脱离呼吸支持。程序化治疗组与早期手术组患儿在气管造口例数比、呼吸机辅助时间以及住院时间上比较,差异均无统计学意义(P>0.05),治愈率及好转率比较也无统计学意义(P>0.05)。两组预后比较见表 1。
| 表 1 早期手术组与程序化治疗组预后比较 Table 1 Prognostic comparison between early surgery and protocol treatment groups |
|
|
颈部LM是引起胎儿气道梗阻,导致出生时需要EXIT的最常见原因[2, 10]。颈部LM胎儿出生前需要评估气道梗阻程度,以做好EXIT准备。目前开放手术被认为是颈部LM患儿出生后的主要治疗手段[5]。存在危及生命的并发症是其手术指征[1]。但也有研究认为,西罗莫司对于复杂和危及生命的颈部LM也能取得良好的效果[6, 9]。
先天性LM产前诊断率可达94.9%[11]。胎儿颈部肿物可压迫食管和气管导致吞咽障碍、羊水过多、气道梗阻。其中气道梗阻是导致新生儿死亡的最重要因素[12]。胎儿MRI不仅能协助明确肿物的性质与分型,还能评估TEDI及羊水量。有研究认为TEDI>12 mm及羊水过多是EXIT的危险因素[13]。本研究中8例实施EXIT的CLMAO患儿均存在TEDI>12 mm或羊水过多。在产前评估中气道梗阻获得了准确识别。因而,建议对胎儿颈部LM行胎儿MRI测量TEDI及羊水量,以评估是否需要EXIT。
临床对胎儿机械性气道梗阻于分娩时建立人工气道存在极大挑战,EXIT失败可能出现新生儿缺氧甚至死亡。EXIT成功的关键在于MDT团队提前做好规划[12]。产前MDT团队的准确评估及充足准备对于确保新生儿安全尤为重要。本中心对胎儿颈部巨大LM进行多次产前MDT讨论。对有EXIT指征的颈部LM,胎儿娩出后由新生儿科医师评估,MDT团队配合完成EXIT。虽然本研究中8例EXIT全部由新生儿科医师在直接喉镜下完成。但由于瘤体位置及与气道关系的不同,部分患儿仍可能需要借助硬性支气管镜甚至切除部分瘤体或者气管切开才能建立人工气道[4, 14]。因此,耳鼻喉科、麻醉科、新生儿外科等学科组成的MDT团队是EXIT顺利完成的重要保障。
手术切除是颈部LM过去最主要甚至唯一的治疗方法。有症状的微囊型LM、有危及生命的并发症及严重影响外观,是目前公认的手术指征[1]。然而,手术切除瘤体极具挑战,往往需要多次手术,术后并发症的发生率高,且即使手术切除病灶仍可能需要气管切开[12, 15-16]。本中心于2017年3月以前采取早期手术切除的方法治疗CLMAO。术前采用MRI、支气管镜等评估瘤体与舌、喉、气管及胸腔的关系,术中由新生儿外科、口腔科及耳鼻喉科等学科组成的MDT团队进行联合手术切除,并尽可能保护正常组织。6例早期手术患儿中5例经1次手术获治愈,1例予再次手术行气管造口。
西罗莫司治疗LM是目前研究热点,对儿童头颈复杂LM有效,且建议早期治疗[17]。本中心于2017年3月制定了CLMAO出生后程序化治疗方案,将西罗莫司单独或联合硬化剂作为初始治疗方法。但考虑到长期呼吸机支持带来的费用高昂以及呼吸机相关并发症,我们将初始治疗的观察期定为日龄28 d以内。最终13例患儿在28 d内脱离呼吸支持,仅3例需接受手术治疗。与早期手术治疗相比,采用程序化治疗并不增加呼吸机辅助时间和住院时间,并且能获得相似的治愈率及好转率。
本研究的局限性在于:①为单中心回顾性研究,存在一定数据偏倚;②随访时间较短,不能反应程序化治疗对长期预后的影响;③样本量少,有待后续开展多中心研究增加病例数量。
综上所述,本研究总结了本中心对CLMAO从产前评估、产时EXIT到出生后治疗的经验。建议对疑为CLMAO的胎儿应进行TEDI及羊水量评估,并由MDT团队完善EXIT准备。出生后的程序化治疗与早期手术治疗具有相似的预后。程序化治疗可考虑作为CLMAO治疗的新选择。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 吴强负责研究设计、实施及文章撰写;钟微、吕俊健、牛传强、顾圆圆负责研究设计及实施;林土连、侯龙龙、夏波负责病例数据收集及分析;何秋明负责研究设计,并对文章知识性进行审阅
| [1] |
中华医学会整形外科分会血管瘤和脉管畸形学组. 血管瘤和脉管畸形的诊断及治疗指南(2019版)[J]. 组织工程与重建外科杂志, 2019, 15(5): 277-317. Group of Hemangioma & Vascular Deformities, Branch of Plastic Surgery, Chinese Medical Association. Guidelines for Diagnosing & Treating Vascular Deformities(Edition 2019)[J]. J Tissue Eng Reconstr Surg, 2019, 15(5): 277-317. DOI:10.3969/j.issn.1673-0364.2019.05.001 |
| [2] |
Cash H, Bly R, Masco V, et al. Prenatal imaging findings predict obstructive fetal airways requiring EXIT[J]. Laryngoscope, 2021, 131(4): E1357-E1362. DOI:10.1002/lary.28959 |
| [3] |
Ng TW, Xi Y, Schindel D, et al. Fetal head and neck masses: MRI prediction of significant morbidity[J]. AJR Am J Roentgenol, 2019, 212(1): 215-221. DOI:10.2214/AJR.18.19753 |
| [4] |
Abraham RJ, Sau A, Maxwell D. A review of the EXIT(Ex-utero Intrapartum Treatment)procedure[J]. J Obstet Gynaecol, 2010, 30(1): 1-5. DOI:10.3109/01443610903281656 |
| [5] |
陈伟, 徐梦柔, 王庆煜, 等. 儿童头颈部淋巴管畸形96例诊治分析[J]. 临床外科杂志, 2023, 31(3): 234-237. Chen W, Xu MR, Wang QY, et al. Diagnosis and treatment of head and neck lymphatic malformations: a report of 96 cases[J]. J Clin Surg, 2023, 31(3): 234-237. DOI:10.3969/j.issn.1005-6483.2023.03.011 |
| [6] |
Holm A, Te Loo M, Schultze Kool L, et al. Efficacy of sirolimus in patients requiring tracheostomy for life-threatening lymphatic malformation of the head and neck: a report from the European Reference Network[J]. Front Pediatr, 2021, 9: 697960. DOI:10.3389/fped.2021.697960 |
| [7] |
中国妇幼保健协会双胎妊娠专业委员会. 子宫外产时处理技术规范(2021年更新版)[J]. 中国实用妇科与产科杂志, 2021, 37(4): 449-452. Specialty Committee of Twin Pregnancy, China Maternal and Children's Health Association. Technical Specifications for Ex-utero Intrapartum Treatment(Updated Edition 2021)[J]. Chin J Pract Gynecol Obstet, 2021, 37(4): 449-452. DOI:10.19538/j.fk2021040111 |
| [8] |
李杰荣, 刘国庆, 唐华建, 等. B超引导下注射平阳霉素治疗婴幼儿囊性淋巴管瘤22例[J]. 临床小儿外科杂志, 2007, 6(4): 37-38. Li JR, Liu GQ, Tang HJ, et al. Ultrasound guided injection of Pingyangmycin for cystic lymphangioma in infants and toddlers: a report of 22 cases[J]. J Clin Ped Sur, 2007, 6(4): 37-38. DOI:10.3969/j.issn.1671-6353.2007.04.013 |
| [9] |
Adams DM, Trenor CC 3rd, Hammill AM, et al. Efficacy and safety of sirolimus in the treatment of complicated vascular anomalies[J]. Pediatrics, 2016, 137(2): e20153257. DOI:10.1542/peds.2015-3257 |
| [10] |
Gaffuri M, Torretta S, Iofrida E, et al. Multidisciplinary management of congenital giant head and neck masses: our experience and review of the literature[J]. J Pediatr Surg, 2019, 54(4): 733-739. DOI:10.1016/j.jpedsurg.2018.09.018 |
| [11] |
Li JL, Wang HY, Liu JR, et al. Fetal lymphangioma: Prenatal diagnosis on ultrasound, treatment, and prognosis[J]. Eur J Obstet Gynecol Reprod Biol, 2018, 231: 268-273. DOI:10.1016/j.ejogrb.2018.10.018 |
| [12] |
Sheikh F, Akinkuotu A, Olutoye OO, et al. Prenatally diagnosed neck masses: long-term outcomes and quality of life[J]. J Pediatr Surg, 2015, 50(7): 1210-1213. DOI:10.1016/j.jpedsurg.2015.02.035 |
| [13] |
Lazar DA, Cassady CI, Olutoye OO, et al. Tracheoesophageal displacement index and predictors of airway obstruction for fetuses with neck masses[J]. J Pediatr Surg, 2012, 47(1): 46-50. DOI:10.1016/j.jpedsurg.2011.10.022 |
| [14] |
García-Díaz L, Chimenea A, de Agustín JC, et al. Ex-Utero Intrapartum Treatment(EXIT): indications and outcome in fetal cervical and oropharyngeal masses[J]. BMC Pregnancy Childbirth, 2020, 20(1): 598. DOI:10.1186/s12884-020-03304-0 |
| [15] |
Barrette LX, Morales CZ, Oliver ER, et al. Risk factor analysis and outcomes of airway management in antenatally diagnosed cervical masses[J]. Int J Pediatr Otorhinolaryngol, 2021, 149: 110851. DOI:10.1016/j.ijporl.2021.110851 |
| [16] |
张浩川, 李仲荣, 陈肖鸣. 小儿颈部淋巴管瘤手术并发症防治对策(附31例临床分析)[J]. 临床小儿外科杂志, 2004, 3(5): 378-380. Zhang HC, Li ZR, Chen XM. Prophylactico-therapeutic methods of cervical lymphangioma in young children; a report of 31 cases[J]. J Clin Ped Sur, 2004, 3(5): 378-380. DOI:10.3969/j.issn.1671-6353.2004.05.017 |
| [17] |
Wiegand S, Dietz A, Wichmann G. Efficacy of sirolimus in children with lymphatic malformations of the head and neck[J]. Eur Arch Otorhinolaryngol, 2022, 279(8): 3801-3810. DOI:10.1007/s00405-022-07378-8 |
 2023, Vol. 22
2023, Vol. 22


