脾脏是机体最大的免疫器官,含有大量巨噬细胞及淋巴细胞[1]。自1952年King等[2]首次报道儿童脾切除后凶险性感染(overwhelming post-splenectomy infection, OPSI)以来,选择性保脾手术开始引起医者重视。该手术在切除病灶的同时保留正常脾脏功能,减少术后暴发性感染的机会。目前小儿腹腔镜下脾切除术越来越多地应用于临床,但脾脏血供丰富,小儿腹腔空间狭小,腹腔镜下脾部分切除术出血风险高,手术难度大,临床报道较少。本文旨在初步探讨儿童全腹腔镜下脾部分切除术(laparoscopic partial splenectomy, LPS)的安全性与可行性。
资料与方法 一、临床资料回顾性分析2012年8月至2022年8月湖南省儿童医院收治的8例儿童脾脏占位性病变患儿临床资料,包括性别、年龄、病灶部位、最大长径、术中情况(术中出血量、是否输血、手术时间)、术后情况(术后住院时间、病理结果、有无严重并发症)、随访情况及预后。其中男5例,女3例;年龄6岁10个月至15岁4个月,中位年龄10岁9个月;本研究经过湖南省儿童医院伦理委员会审核批准(HCHLL — 2022 — 119),患儿父母均知情同意。
二、手术方法患儿取仰卧位,头侧抬高20° ~30°,左侧腰背部垫高,气管插管全身麻醉满意后,采取四孔法,取脐部下缘切口长约10 mm,开放式置入10 mm腹腔镜穿刺器Trocar作为观察孔,建立CO2气腹,压力10 mmHg(1 mmHg=0.133 kPa),置入30°腹腔镜,腹腔镜监视下于右中腹腹直肌外缘、右上腹锁骨中线肋缘下分别置入2个5 mm Trocar作为主操作孔,于左中腹左锁骨中线处置入5 mm Trocar作为另一个操作孔。探查全腹腔,因脾脏肿瘤引起脾脏增大,脾周往往合并无菌性炎症,如大网膜上移覆盖粘连脾脏,则予以松解,观察脾脏整体外观。结合术前CT提示的脾脏肿物位置,如肿块位于脾脏上极,则游离脾膈韧带、脾胃韧带、脾肾韧带;如肿块位于脾脏下极,则游离脾肾韧带、脾结肠韧带,不必游离脾周全部韧带,以免影响残留脾脏的血供。为充分显露脾门,可于左侧肋缘下穿入丝线经胃体连续缝合2~3针于剑突下穿出,将胃悬吊于前腹壁,先于胰腺上方分离出脾动脉主干,并用血管吊带悬吊,术中发生意外大出血时可予以阻断;沿着脾动脉主干向脾门方向游离二级脾蒂,自脾门处解剖出拟切除脾极相应的脾叶动静脉,用血管夹试行夹闭脾叶动静脉一段时间后,脾脏表面出现一条明显的缺血线,确定预切除线后,Hem-o-lok夹闭并用超声刀切断相应脾叶动静脉,用超声刀及电凝钩沿缺血线内侧0.5~1.0 cm离断脾脏,脾断面予超声刀及电凝钩充分止血,并予止血纱覆盖创面,检查断面无出血后,将标本装入标本袋,冲洗腹腔后于脾窝放置引流管,适当扩大脐部切口取出标本关腹。见图 1。
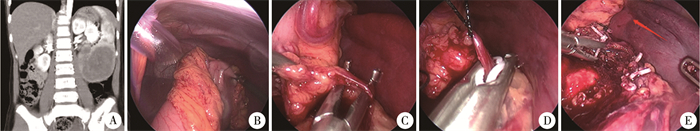
|
图 1 1例8岁10个月女性脾脏肿瘤患儿术前CT及术中照片 Fig.1 Preoperative CT and intraoperative views of splenic tumor in a 106-month-old girl 注 A:术前增强CT提示脾脏下极占位;B:腹腔镜下脾脏部分切除术中将胃体悬吊于前腹壁,充分显露脾门; C、D:二级脾蒂解剖并离断;E:箭头示脾表面缺血线 |
8例均顺利完成全腹腔镜下部分脾切除术,无一例中转开腹手术;行脾上段切除2例,脾下段切除5例,脾中段切除1例。肿瘤最大长径(7.7±4.1)cm。手术时间(230.9±58.2)min,术中出血量(162.5±145.8)mL,术后住院时间(9.6±2.3)d。术后病理检查结果:脾囊肿4例,脾血管瘤1例,脾淋巴管瘤3例。
二、术后并发症及随访情况1例术后第2天腹腔引流管引流出鲜红色血性液体,血红蛋白下降,分析原因可能是术后患儿躁动、血压升高,导致创面渗血,予输入浓缩红细胞及止血药后病情好转;2例术后第3天开始出现血小板升高,予口服双嘧达莫片预防血栓形成,术后1个月复查血小板降至正常;8例均痊愈出院, 无一例出现腹腔感染、脾梗死、静脉血栓等严重并发症。术后随访6~24个月,腹部彩超均未见肿块复发及静脉血栓形成,脾断面均增生良好,但尚未增生至原脾脏大小。8例脾脏占位患儿临床资料见表 1。
| 表 1 8例脾脏肿瘤患儿临床资料 Table 1 Clinical data of 8 children with splenic space-occupying mass |
|
|
1991年Delaitre等[4]首次报道成人腹腔镜脾切除术(laparoscopic splenectomy, LS)。2003年吴荣德等[5]在国内开展小儿腹腔镜脾切除术。但随着对脾脏结构及功能的研究不断深入,脾脏在抗感染、抗肿瘤、免疫调节以及造血等方面的重要作用日益得到重视[1]。King等[2]首先报道儿童脾切除术后严重感染,并证实了儿童脾切除后抗感染能力下降,从而提出OPSI概念。对儿童脾脏良性疾病采取脾部分切除及病灶切除,可保留脾脏正常功能,防止OPSI等并发症,对于儿童的免疫及生长发育也至关重要。
脾脏良性疾病是腹腔镜脾部分切除术的最佳适应证,包括脾囊肿、脾脏淋巴管畸形、脾血管瘤,肿块局限于脾脏某一极(不包括脾脏弥漫性病变)、脾外伤致脾脏部分破裂。脾脏恶性肿瘤一般不适合接受腹腔镜脾部分切除术。对于儿童血液系统疾病所致巨脾、脾功能亢进,如行腹腔镜脾部分切除术,虽然短期内可缓解患儿症状,但术后可能出现残留脾脏再生,并有再次出现黄疸、贫血等风险[6]。刘登辉等[7]报道脾脏肿块巨大时,行脾脏切除的同时可行大网膜自体脾片移植,以避免术后严重并发症。腹腔镜脾脏部分切除术的关键在于二级脾蒂的分离与离断,以及术中止血。本研究结果初步证实对于儿童脾脏良性肿瘤进行腹腔镜下脾部分切除术是安全可行的。
手术成功的关键在于术野显露、Trocar位置的选择、腹腔镜下止血技术、手术团队之间的配合以及主刀医师丰富的腹腔镜操作经验。①体位的选择宜根据术中情况确定。术前结合腹部增强CT检查,肿块位置选择合适体位,如肿块位于脾脏上极,采用头高脚低、左侧腰背部垫高20° ~30°,利用脾脏的重力作用,以利于脾膈韧带的离断及脾门的处理;而过度右侧卧位不利于脾门的显露。如肿块位于脾脏下极,增大的脾脏常合并无菌性炎症,与周围粘连,且脾窝位置较深,紧贴后腹壁,采用右侧斜卧位,可以使脾脏向中线靠拢,从而降低处理脾下极周围韧带的难度,减少术中出血,缩短手术时间。可利用多功能体位手术床,根据术中情况随时调整体位。②二级脾蒂的分离及离断是手术的关键。在离断左侧胃结肠韧带后,胃体一般会遮挡脾门,不利于脾门的显露,根据术中情况,将胃大弯向右前方悬吊于前腹壁,充分显露脾门,胰腺上方可见动脉搏动,电凝钩小心分离出脾动脉主干,在其下方解剖出脾静脉主干,用血管吊带悬吊。因小儿脾血管细小且管壁薄,过度牵扯容易撕裂并出血,分离时动作应轻柔;再沿着脾动静脉主干向脾门分离出二级脾叶动静脉[8]。Redmond等[9]提出了脾脏分区段血管的解剖学特点,夹闭病变侧脾叶动脉后会出现明显的缺血线,此时再游离病灶侧的脾周韧带,为减少术中出血,在缺血线内侧0.5~1.0 cm处用超声刀离断脾脏。本组有1例病灶位于脾中段,为避免全脾切除,裸化出二级脾蒂后继续血管脉络化,分离出病灶对应的三级脾动静脉,直角钳套通后予以结扎,脾中段呈缺血改变,切除脾中段后残留脾脏血运良好。③目前用于脾脏断面及脾蒂的止血工具较多,莫锋等[10]利用超声刀联合双极电凝离断脾脏实质;Godiris-Petit等[11]利用氩离子凝固刀及超吸刀离断脾脏实质;郝龙等[12]报道了超声刀联合单极电凝止血离断脾实质;王颖等[13]认为术中对细小的脾静脉属支可采用双极电凝或Hem-o-lok夹闭,但对于动脉分支止血,不宜电凝,应采用Hem-o-lok夹闭或缝扎。我们采用超声刀解剖脾门,二级脾蒂予Hem-o-lok夹闭后再离断,脾实质予超声刀离断,残脾断面采用单极电凝点状止血,再用医用止血纱覆盖创面,如断面有较粗血管断端出血,则予腔镜下4 - 0可吸收线缝扎止血。我们体会减少术中出血的关键在于术中预止血处理,可沿缺血线内侧0.5~1.0 cm离断脾脏,以有效避免较粗动脉出血;双极电凝一般可达到止血效果,靠近脾门处如有较粗血管出血,可予以结扎夹夹闭。但本组有1例患儿术后第2天出现腹腔内出血,予输血、静脉输入止血药物治疗后好转,分析原因可能是患儿术后疼痛、哭闹导致血压升高、引流管末端刮擦脾断面所致。因此术后应适当镇痛,保持患儿安静卧床,以减少腹腔出血风险。
综上,术前对患儿影像学资料进行评估,严格把握手术指征,对病灶局限于脾脏一极者行LPS安全可行。但本研究为单中心小样本回顾性研究,其疗效优势及安全性还需要更多前瞻性研究来证实。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 向强兴、李勇负责研究的设计、实施和起草文章;向强兴、刘登辉、唐湘莲、黎明进行病例数据收集及分析;李勇,刘登辉负责研究设计与酝酿,并对文章知识性内容进行审阅
| [1] |
展翰翔, 徐建威, 胡三元. 腹腔镜部分脾切除术的手术策略与技巧[J]. 腹腔镜外科杂志, 2016, 21(8): 570-572. Zhan HX, Xu JW, Hu SY. Surgical strategies and techniques of laparoscopic partial splenectomy[J]. J Laparosc Surg, 2016, 21(8): 570-572. DOI:10.13499/j.cnki.fqjwkzz.2016.08.570 |
| [2] |
King H, Shumacker HB Jr. Splenic studies.I.Susceptibility to infection after splenectomy performed in infancy[J]. Ann Surg, 1952, 136(2): 239-242. DOI:10.1097/00000658-195208000-00006 |
| [3] |
Balaphas A, Buchs NC, Meyer J, et al. Partial splenectomy in the era of minimally invasive surgery: the current laparoscopic and robotic experiences[J]. Surg Endosc, 2015, 29(12): 3618-3627. DOI:10.1007/s00464-015-4118-9 |
| [4] |
Delaitre B, Maignien B, Icard P. Laparoscopic splenectomy[J]. Br J Surg, 1992, 79(12): 1334. DOI:10.1002/bjs.1800791230 |
| [5] |
吴荣德, 陈新国, 于启海, 等. 腹腔镜在小儿脾切除术中的应用[J]. 中华小儿外科杂志, 2003, 24(6): 522-525. Wu RD, Chen XG, Yu QH, et al. Application of laparoscopic splenectomy in children[J]. Chin J Pediatr Surg, 2003, 24(6): 522-525. DOI:10.3760/cma.j.issn.0253-3006.2003.06.014 |
| [6] |
Rosman CWK, Broens PMA, Trzpis M, et al. A long-term follow-up study of subtotal splenectomy in children with hereditary spherocytosis[J]. Pediatr Blood Cancer, 2017, 64(10): e26592. DOI:10.1002/pbc.26592 |
| [7] |
刘登辉, 李勇, 唐湘莲, 等. 儿童脾脏淋巴管瘤七例并文献复习[J]. 腹部外科, 2021, 34(3): 223-227, 43. Liu DH, Li Y, Tang XL, et al. Splenic lymphangioma in children: a report of seven cases with a literature review[J]. J Abdom Surg, 2021, 34(3): 223-227, 43. DOI:10.3969/j.issn.1003-5591.2021.03.012 |
| [8] |
尹强, 彭宇明, 谢惟心, 等. 小儿腹腔镜保脾胰腺体尾部切除手术七例[J]. 临床小儿外科杂志, 2021, 20(7): 627-630. Yin Q, Peng YM, Xie WX, et al. Experience of laparoscopic resection of spleen-preserving pancreatic body and tail in children[J]. J Clin Ped Sur, 2021, 20(7): 627-630. DOI:10.12260/lcxewkzz.2021.07.006 |
| [9] |
Redmond HP, Redmond JM, Rooney BP, et al. Surgical anatomy of the human spleen[J]. Br J Surg, 1989, 76(2): 198-201. DOI:10.1002/bjs.1800760230 |
| [10] |
莫锋, 蔡辉华, 陈学敏, 等. 超声刀联合双极电凝在腹腔镜脾脏部分切除术中的应用[J]. 中华肝胆外科杂志, 2014, 20(10): 756-757. Mo F, Cai HH, Chen XM, et al. Application of ultrasonic knife plus bipolar electrocoagulation in laparoscopic partial splenectomy[J]. Chin J Hepatobiliary Surg, 2014, 20(10): 756-757. DOI:10.3760/cma.j.issn.1007-8118.2014.10.019 |
| [11] |
Godiris-Petit G, Goasguen N, Munoz-Bongrand N, et al. Laparoscopic partial splenectomy using the Harmonic Scalpel.Two case reports[J]. J Chir (Paris), 2007, 144(4): 339-341. DOI:10.1016/s0021-7697(07)91966-3 |
| [12] |
郝龙, 沙洪存. 腹腔镜脾脏部分切除术治疗脾良性肿瘤的体会[J]. 肝胆胰外科杂志, 2020, 32(7): 423-425. Hao L, Sha HC. Laparoscopic partial splenectomy for benign splenic tumors[J]. Journal of Hepatopancreatobiliary Surgery, 2020, 32(7): 423-425. DOI:10.11952/j.issn.1007-1954.2020.07.008 |
| [13] |
王颖, 李峰. 保留脾脏功能的腹腔镜胰体尾手术-Kimura法的初步探讨[J]. 腹腔镜外科杂志, 2022, 27(3): 165-170. Wang Y, Li F. Laparoscopic pancreatectomy with splenic function preservation: a preliminary study of Kimura method[J]. J Laparosc Surg, 2022, 27(3): 165-170. DOI:10.13499/j.cnki.fqjwkzz.2022.03.165 |
 2023, Vol. 22
2023, Vol. 22


