急性阑尾炎是儿童常见急腹症之一,目前传统三孔法腹腔镜下阑尾切除术(conventional three-port laparoscopic appendectomy,CLA)应用广泛。经脐单孔腹腔镜阑尾切除术(transumbilical single-port laparoscopic appendectomy,TUSPLA)因其更好的术后外观逐渐受到临床医师青睐,尤其是单孔多通道装置的应用,允许多个腔镜手术器械进入腹腔,使病变阑尾的探查和分离更加便捷,且可以根据术中情况完成阑尾的腹腔内或腹腔外切除[1-2]。国内外对经脐单孔腹腔镜辅助腹内法与腹外法阑尾切除术的疗效对比分析较少,本研究旨在对比分析基于常规腔镜器械的经脐单孔腹腔镜下阑尾切除术的两种不同方法,总结手术经验,为TUSPLA的应用提供循证医学依据。
资料与方法 一、研究对象2020年1月至2022年1月因急性阑尾炎收入广州医科大学附属广州市妇女儿童医疗中心并行阑尾切除术的患儿共280例。病例纳入标准:①临床确诊为急性阑尾炎并接受经脐单孔腹腔镜手术;②术后病理检查证实为急性阑尾炎。排除标准:①TUSPLA中转为多孔手术;②合并其他外科情况(肠套叠、梅克尔憩室等)需术中同时处理;③既往有腹部手术史;④合并严重凝血功能异常、免疫缺陷、过敏性紫癜等内科疾病。根据上述标准排除167例(包括1例中转为多孔法的患儿),纳入113例患儿,按照阑尾切除方式分为腹内组和腹外组。腹内组48例,男25例,女23例,年龄(8.7±3.2)岁;腹外组65例,男37例,女28例,年龄(7.8±1.8)岁。结合美国创伤外科手术协会对急性阑尾炎的分级标准将患儿分为非复杂性阑尾炎(单纯性阑尾炎、化脓性阑尾炎未合并穿孔)和复杂性阑尾炎(坏疽性阑尾炎、穿孔性阑尾炎合并局部污染、穿孔性阑尾炎合并脓肿形成、穿孔性阑尾炎合并弥漫性腹膜炎)。本研究经广州医科大学附属广州市妇女儿童医疗中心伦理委员会批准[(2021)第128A01号],患儿家属均知情并签署知情同意书。
二、研究方法1. 设备器械 超高清30°腹腔镜,5 mm常规腹腔镜手术器械,包括分离钳、无损伤抓钳等,一次性单孔四通道腹腔镜Trocar。
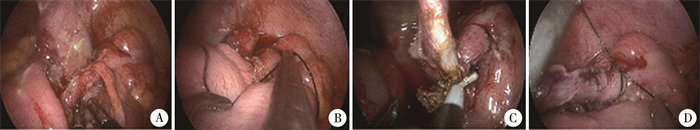
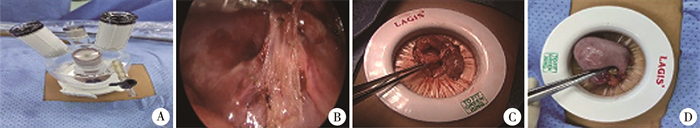
2. 手术方法 ①取脐部正中纵行切口15 mm入腹后置入单孔多通道Trocar,建立气腹(压力9~11 mmHg,1 mmHg=0.133 kPa),流量1~2 L/min;②探查腹腔,分离阑尾与周围组织或器官之间粘连;③腹内法切除阑尾:丝线结扎阑尾动脉及阑尾根部,距阑尾根部结扎线0.5 cm处预留结扎线,避免阑尾切除后脓液外漏,线尾稍留长以便钳夹取出阑尾,离断血管,于距阑尾根部结扎线远端0.3 cm处切断阑尾,撤除气腹,撤除单孔多通道Trocar腹外结构后取出阑尾,见图 1;④腹外法切除阑尾:游离阑尾或回盲部后撤除气腹,将阑尾提出腹腔,切除过程同开放阑尾切除术,见图 2。
|
图 1 腹内法阑尾切除术手术步骤示意图 Fig.1 Schematic diagram of surgical procedures of transumbilical single-port laparoscopic intraperitoneal appendectomy 注 A: 分离阑尾与肠管间粘连;B: 结扎阑尾系膜;C: 离断阑尾系膜;D: 结扎阑尾根部 |
|
图 2 腹外法阑尾切除术手术步骤示意图 Fig.2 Schematic diagram of surgical procedures of transumbilical single-port laparoscopic extraperitoneal appendectomy 注 A: 经脐置入单孔四通道腹腔镜Trocar;B: 分离回盲部与腹壁之间粘连;C: 将阑尾提出腹腔;D: 腹腔外完成阑尾切除 |
3.观察指标及定义 包括身体质量指数(body mass index,BMI)、病程、手术时间、术中出血量、术后肠功能恢复时间、术后住院时间、并发症发生率等。术中出血量为术中纱布血液浸湿前后重量的差值,将其除以血液比重(1.05)得到出血量(mL)。术后肠功能恢复时间以患儿术后首次肛门排气/排便时间来评价,以术后家属报告时间点减去手术结束时间点进行计算。
三、统计学处理采用SPSS 25.0进行统计学分析。手术年龄、BMI、病程、手术时间、术中出血量、术后肛门排气时间及住院时间、感染指标等符合正态分布的计量资料以x±s表示,两组间比较采用独立样本t检验;计数资料以频数、构成比表示,两组间比较采用卡方检验或Fisher确切概率法。P<0.05为差异有统计学意义。
结果 一、两组基线资料比较本研究腹内组和腹外组患儿性别分布、手术时年龄以及术前病程、BMI、血白细胞计数(white blood cell, WBC)、C反应蛋白(C-reactive protein, CRP)比较,差异无统计学意义(P>0.05),两组术后病理检查结果均证实为急性阑尾炎,且病情分型差异无统计学意义(P>0.05),两组基线资料具有可比性。见表 1。
| 表 1 腹内组与腹外组阑尾切除术患儿基本情况比较 Table 1 Comparison of basic profiles between two groups |
|
|
腹内组与腹外组患儿术中出血量、术后肛门排气时间及住院时间比较,差异均无统计学意义(P>0.05);腹外组手术时间较腹内组短,差异有统计学意义(P<0.05)。见表 2。
| 表 2 腹内组与腹外组阑尾切除术患儿术中及术后相关指标比较(x±s) Table 2 Comparison of intraoperative and postoperative parameters between two groups(x±s) |
|
|
腹内组术后出现并发症5例,分别为腹腔脓肿2例,切口感染、肠梗阻、肠管副损伤各1例;腹外组出现并发症7例,分别为腹腔脓肿3例,切口感染、术后肠梗阻各2例,两组并发症发生率差异无统计学意义(P>0.05)。见表 3。
| 表 3 腹内组与腹外组阑尾切除术患儿术后并发症发生率比较[例(%)] Table 3 Comparison of complication rates between two groups[n(%)] |
|
|
1983年Semm完成了首例腹腔镜阑尾切除术(laparoscopic appendectomy, LA),此后LA以其安全可行、创伤小、术后疼痛轻、并发症少等优点逐渐替代开放式阑尾切除术。随着手术技术的成熟和腔镜器械的发展,经脐单孔腹腔镜阑尾切除术在儿童急性阑尾炎治疗中逐渐受到重视,腹壁组织在脐部呈瘢痕样愈合,且相对薄弱,经此切口不但相对更利于器械操作,而且切口经整形缝合后可被脐部褶皱完美遮盖,术后外观良好[3]。根据具体操作方式不同大致分为经脐切口带操作通道0°腹腔镜法、经脐单部位切口多Trocar法及经脐单孔多通道法[3-5]。我们采用经脐单孔多通道法,通过常规腹腔镜器械行阑尾切除术,取得了较为理想的效果。
TUSPLA脐部切口较CLA稍大,一般为15 mm,因此部分病例回盲部可以提出至腹腔外完成阑尾切除,操作更快捷,可缩短手术时间,减少CO2吸收以及由此带来的气腹相关并发症,同时也减少器械在腹腔内操作造成副损伤的可能,更加符合快速康复外科的要求[6]。本研究中腹外组手术时间明显短于腹内组,差异有统计学意义(P < 0.05),这与腹内组手术主要操作均在腹腔内完成有关。Yao-Jen Hsu等[7]研究发现TUSPLA术式中腹腔内阑尾切除是导致手术时间延长的独立相关因素,原因是腹腔镜器械拥挤、直线视野等导致操作灵活性降低,在分离阑尾周围粘连及处理阑尾系膜时需要更加谨慎。另外,行腹内法切除时,由于支点与操作点距离较远增加了操作难度,也会导致手术时间延长。其次,患儿肥胖程度及年龄也被认为是影响手术时间的关键因素,肥胖及大龄儿童腹壁较厚、阑尾与脐部切口距离较远,增加了阑尾提出腹腔的难度,通常需要进一步扩大脐部切口,这种影响在处理容易断裂的化脓性或坏疽性阑尾炎时更加明显[8]。Gates等[9]报道中转为多孔法阑尾切除的患儿BMI值明显高于顺利完成TUSPLA的患儿,因此识别出这部分患儿并果断选择传统三孔法术式将更利于手术的推进,本研究中腹内组有1例中转为多孔法,原因是阑尾位于盲肠后腹膜外,导致分离困难。但Litz等[10]报道在TUSPLA中超重及肥胖并未明显增加手术难度,同时也未增加切口感染等并发症的发生率。本研究中腹外组BMI水平、年龄与腹内组相比较低,但差异均无统计学意义(P>0.05)。
随着单孔腹腔镜技术的发展,其在复杂性阑尾炎治疗中也被逐渐应用[3, 11]。一项Meta分析发现,复杂性阑尾炎是导致腹腔内阑尾切除术比例增加的重要因素,主要原因是阑尾与周围组织粘连紧密难以提出腹腔,或因阑尾脆性增加提出过程中容易造成医源性穿孔,有加重感染的风险。因此根据术中情况选择合适的术式对手术的顺利进行及术后恢复很重要,本研究中腹内组复杂性阑尾炎占比高于腹外组,但差异无统计学意义[12]。我们的体会是,BMI值在正常范围及以下、年龄较小、非坏疽性阑尾炎患儿阑尾相对容易提出腹腔外,进而予以切除,但对于明显肥胖、回盲部固定较为广泛,或炎症导致阑尾周围包裹紧密者,建议行腹内法阑尾切除,以避免强行提拉或分离阑尾可能导致的副损伤。
本研究中两组并发症发生率差异无统计学意义,与文献报道一致[12]。一项针对腹内法与腹外法的对比研究指出,腹腔外阑尾切除组的并发症发生率更低,但是该研究排除了所有合并弥漫性腹膜炎及阑尾周围脓肿的病例,因此其结论更适用于以单纯性阑尾炎为主的病例[13]。TUSPLA术中使用的多通道Trocar底座具有一定的切口保护功能,在关闭切口过程中用生理盐水反复冲洗,能有效降低脐部切口感染率。腹内组和腹外组手术后均未放置腹腔引流管,分别出现2例、3例腹腔脓肿,均发生在复杂性阑尾炎患儿中,经保守治疗后脓肿体积明显减小,至出院时感染指标基本正常。复杂性阑尾炎患儿腹腔内脓苔或游离的脓性积液往往较多,对于是否放置腹腔引流管意见尚不统一,既往观点认为腹腔引流管可以持续引出腹腔残留的感染性积液,降低术后腹腔脓肿的发生率,但也有报道指出腹腔引流管并不能降低腹腔脓肿的发生率,同时推迟了术后进食时间、延长了术后住院时间,增加了并发症发生率,这与我们在临床上观察到的情况基本一致[14-16]。腹内组和腹外组术后住院期间分别出现1例、2例肠梗阻,经胃肠减压等保守治疗后肠功能恢复良好,该3例均为复杂性阑尾炎,术中腹腔均可见较多脓苔及脓液,考虑为腹腔感染导致的麻痹性肠梗阻。另外,腹内组术中分离肠管粘连时出现1例肠管浆肌层损伤,在腔镜下完成了修补。复杂性阑尾炎患儿粘连肠管往往因水肿而质地较脆,钳夹肠壁组织过少、分离动作不够轻柔,易导致浆肌层撕裂甚至穿孔。曾纪晓等[17]、徐晓钢等[18]近期总结了单孔腹腔镜手术的相关操作技巧,对分离粘连、离断血管及避免术中副损伤等具有借鉴意义。
笔者进一步总结了TUSPLA腹腔内操作技巧:第一,使用无损伤抓钳钝性分离肠管表面粘连的大网膜并将其移向头侧;第二,利用术中体位变化自回肠粘连较疏松处开始边探查边分离,直至能良好暴露回盲部;第三,如回盲部固定、活动度差,阑尾系膜与壁腹膜融合或阑尾系膜水肿增厚、边界不清、结扎困难时,可紧贴腹壁或阑尾系膜三角处,使用腔镜能量平台,紧贴阑尾浆膜层分离,以避免盲肠壁损伤及阑尾系膜出血,无需强行结扎阑尾系膜。
本研究主要存在以下不足:第一,本研究是基于既往病例的回顾性分析,术式选择并不完全随机;第二,患儿手术由不同医师完成,手术医师经验和习惯的不同可能造成结果偏倚。后期我们将开展基于常规腹腔镜器械的经脐单孔腹腔镜辅助腹内法和腹外法阑尾切除术的前瞻性、多中心对照研究。
综上所述,常规腹腔镜器械下经脐单孔腹腔镜辅助腹内法与腹外法行阑尾切除手术均安全可行、效果满意,二者并发症的发生率无明显差异,但腹外法能明显缩短手术时间,减少腹腔内操作及手术副损伤的发生,适合初学者。对于回盲部病变严重致其位置固定或阑尾周围广泛紧密包裹者,勉强将阑尾提出腹腔较为困难,可行腹内法切除。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 陶波圆、曾纪晓负责研究的设计、实施和起草文章;陶波圆、刘斐、徐晓钢、兰梦龙、梁子建、周少云、严金花进行病例数据收集及分析;曾纪晓负责研究设计与酝酿,并对文章知识性内容进行审阅
| [1] |
兰梦龙, 曾纪晓, 刘斐, 等. 常规器械行单孔腹腔镜手术在儿童普通外科疾病中的临床应用初探[J]. 中华腔镜外科杂志(电子版), 2021, 14(6): 353-358. Lan ML, Zeng JX, Liu F, et al. The application of conventional instruments in single-port laparoscopic surgery in children[J]. Chin J Laparosc Surg (Electron Ed), 2021, 14(6): 353-358. DOI:10.3877/cma.j.issn.1674-6899.2021.06.007 |
| [2] |
Hong TH, Kim HL, Lee YS, et al. Transumbilical single-port laparoscopic appendectomy (TUSPLA): scarless intracorporeal appendectomy[J]. J Laparoendosc Adv Surg Tech A, 2009, 19(1): 75-78. DOI:10.1089/lap.2008.0338 |
| [3] |
沈刚, 李功俊, 周立军, 等. 经脐单孔腹腔镜辅助与传统腹腔镜手术治疗小儿复杂性阑尾炎的对比分析[J]. 腹腔镜外科杂志, 2020, 25(6): 447-450. Shen G, Li GJ, Zhou LJ, et al. Comparative analysis between transumbilical single-port laparoscopic assisted appendectomy and traditional laparoscopic appendectomy for complicated appendicitis in children[J]. J Laparosc Surg, 2020, 25(6): 447-450. DOI:10.13499/j.cnki.fqjwkzz.2020.06.447 |
| [4] |
许东, 徐红艳, 于浩, 等. 经脐单孔与传统三孔腹腔镜阑尾切除术的比较[J]. 中国微创外科杂志, 2016, 16(9): 787-789. Xu D, Xu HY, Yu H, et al. A comparative study between single-port and traditional three-port laparoscopic appendectomy[J]. Chin J Min Inv Surg, 2016, 16(9): 787-789. DOI:10.3969/j.issn.1009-6604.2016.09.006 |
| [5] |
Vahdad MR, Nissen M, Semaan A, et al. Experiences with LESS-appendectomy in Children[J]. Arch Iran Med, 2016, 19(1): 57-63. |
| [6] |
Kim WJ, Jin HY, Lee H, et al. Comparing the postoperative outcomes of single-incision laparoscopic appendectomy and three port appendectomy with enhanced recovery after surgery protocol for acute appendicitis: a propensity score matching analysis[J]. Ann Coloproctol, 2021, 37(4): 232-238. DOI:10.3393/ac.2020.09.15 |
| [7] |
Hsu YJ, Chang PCY, Wei CH, et al. Extracorporeal and intracorporeal approaches of single-incision laparoscopic appendectomy in children: is one superior to another?[J]. J Pediatr Surg, 2017, 52(11): 1764-1768. DOI:10.1016/j.jpedsurg.2017.03.049 |
| [8] |
马丽丽, 徐延波, 袁正伟. 经脐单孔腹腔镜治疗小儿复杂性阑尾炎的疗效分析[J]. 中国内镜杂志, 2017, 23(5): 13-18. Ma LL, Xu YB, Yuan ZW. Clinical experience of UOTLA in treatment of complicated appendicitis in children[J]. China J Endosc, 2017, 23(5): 13-18. DOI:10.3969/j.issn.1007-1989.2017.05.004 |
| [9] |
Gates NL, Rampp RD, Koontz CC, et al. Single-incision laparoscopic appendectomy in children and conversion to multiport appendectomy[J]. J Surg Res, 2019, 235: 223-226. DOI:10.1016/j.jss.2018.08.050 |
| [10] |
Litz CN, Farach SM, Danielson PD, et al. Obesity and single-incision laparoscopic appendectomy in children[J]. J Surg Res, 2016, 203(2): 283-286. DOI:10.1016/j.jss.2016.03.039 |
| [11] |
Liao YT, Lai PS, Hou YZ, et al. Is single-incision laparoscopic appendectomy suitable for complicated appendicitis? A comparative analysis with standard multiport laparoscopic appendectomy[J]. Asian J Surg, 2020, 43(1): 282-289. DOI:10.1016/j.asjsur.2019.04.014 |
| [12] |
Fujii T, Tanaka A, Katami H, et al. Intra-/extracorporeal single-incision versus conventional laparoscopic appendectomy in children: a systematic review and meta-analysis[J]. J Laparoendosc Adv Surg Tech A, 2022, 32(6): 702-712. DOI:10.1089/lap.2021.0738 |
| [13] |
Boo YJ, Lee Y, Lee JS. Comparison of transumbilical laparoscopic-assisted appendectomy versus single incision laparoscopic appendectomy in children: which is the better surgical option?[J]. J Pediatr Surg, 2016, 51(8): 1288-1291. DOI:10.1016/j.jpedsurg.2015.12.013 |
| [14] |
Aneiros Castro B, Cano I, García A, et al. Abdominal drainage after laparoscopic appendectomy in children: an endless controversy?[J]. Scand J Surg, 2018, 107(3): 197-200. DOI:10.1177/1457496918766696 |
| [15] |
Liao YT, Huang J, Wu CT, et al. The necessity of abdominal drainage for patients with complicated appendicitis undergoing laparoscopic appendectomy: a retrospective cohort study[J]. World J Emerg Surg, 2022, 17(1): 16. DOI:10.1186/s13017-022-00421-3 |
| [16] |
Fujishiro J, Fujiogi M, Hirahara N, et al. Abdominal drainage at appendectomy for complicated appendicitis in children: a propensity-matched comparative study[J]. Ann Surg, 2021, 274(6): e599-e604. DOI:10.1097/SLA.0000000000003804 |
| [17] |
曾纪晓, 徐晓钢, 刘斐, 等. 经脐单孔腹腔镜辅助下Swenson-like巨结肠根治术38例[J]. 临床小儿外科杂志, 2021, 20(9): 848-851, 865. Zeng JX, Xu XG, Liu F, et al. Efficacies of transumbilical laparoendoscopic single-port surgery for Hirschsprung disease in children, a report of 38 cases[J]. J Clin Ped Sur, 2021, 20(9): 848-851, 865. DOI:10.12260/lcxewkzz.2021.09.009 |
| [18] |
徐晓钢, 曾纪晓, 刘斐, 等. 经脐单孔3D腹腔镜手术治疗小儿先天性胆总管囊肿[J]. 中华腔镜外科杂志(电子版), 2021, 14(3): 172-176. Xu XG, Zeng JX, Liu F, et al. Natural orifice transumbilical single-port three-dimensional laparoscopic hepojejunostomy for congenital choledochal cyst in children[J]. Chin J Laparosc Surg (Electron Ed), 2021, 14(3): 172-176. DOI:10.3877/cma.j.issn.1674-6899.2021.03.009 |
 2023, Vol. 22
2023, Vol. 22


