先天性动脉导管未闭(patent ductus arteriosus, PDA)是我国常见的先天性心脏病(congenital heart disease, CHD),是小儿CHD的常见类型之一,指动脉导管的生理性或病理性开放状态。PDA可造成许多不良影响,包括影响正常循环系统的建立、影响新生儿生长发育。前期研究显示PDA的影响因素包括胎龄、出生体重、宫内窘迫、母孕期疾病、产前用药、宫内因素等[1-7]。关于新生儿母亲糖尿病(infants of diabetic mothers, IDM)与PDA的相关性有大量研究报道,但各研究结论参差不齐,因此本研究旨在通过Meta分析探究新生儿PDA与IDM的相关性,为新生儿PDA预防提供理论依据。
资料与方法 一、文献检索计算机检索Web of Science、PubMed、Scopus、Embase、Cochrane、ProQuest、OVID、CNKI、WanFang、VIP、SinoMed数据库,检索时间为建库至2021年8月,并结合其他途径检索。英文检索词:①patent ductus arteriosus、ductus arteriosus、patent of arterious ductus;②diabetes、diabetes mellitus、hyperglycemia、maternal hyperglycemia、maternal diabetes mellitus。中文检索词:动脉导管未闭、动脉导管开放、先天性动脉导管未闭、糖尿病、妊娠期糖尿病。
二、文献纳入与排除标准纳入标准:探究新生儿PDA与IDM相关性的研究。病例对照研究以新生儿PDA为病例组,新生儿无PDA为对照组;队列研究以IDM为暴露组,非IDM为非暴露组。排除标准:①样本量<10例的研究;②纽卡斯尔- 渥太华量表(Newcastle-Ottawa Scale, NOS)评分≤3分的研究;③非中英文文献;④重复发表或可疑重复发表文献;⑤研究报告数据不全,无法提取。
三、关键词定义IDM包括孕前糖尿病(pregestational diabetes mellitus, PGDM)和妊娠期糖尿病(gestational diabetes mellitus, GDM)。PGDM的定义和诊断标准采用WHO诊断标准:有糖尿病症状,且随机血糖≥11.1 mmol/L;或空腹血糖≥7.0 mmol/L;或口服葡萄糖耐量试验下血糖≥11.1 mmol/L。GDM指妊娠期发生的糖代谢异常,75 g口服葡萄糖耐量试验(oral glucose tolerance test,OGTT):对妊娠24~28周行75 g OGTT试验,分别测定服糖前及服糖后1 h、2 h血糖值,采用中国妊娠合并糖尿病诊治指南(2014版)中标准诊断GDM,其正常值范围分别为5.1 mmol/L、10.0 mmol/L、8.5 mmol/L,其中任何1项超过正常值即诊断为GDM[8]。PDA是小儿CHD的常见类型之一,指动脉导管的生理性或病理性开放状态,本研究结合超声检测,以医生诊断是否存在PDA为准。
四、资料提取由两位研究者独立进行文献初筛、阅读标题和摘要、通读全文,确定具体纳入哪些文献。对文献资料进行提取,提取内容包括第一作者及发表年份、研究类型及地点、调查时间,PDA与非PDA中IDM与非IDM数目。
五、文献质量评价采用NOS对纳入研究进行质量评价,该量表可分别评价病例对照研究与队列研究,采用半结构化问卷,包括3个维度,即研究人群选择、组间可比性、结果/暴露,共8个问题,满分9颗星[9]。由两位研究者独立对纳入文献进行质量评价,最后交叉核实,如果有分歧,则与第三位研究者共同协商决定。
六、统计学处理采用Stata 14.0进行统计分析,计数资料采用相对危险度(relative risk, RR)为效应指标,计量资料采用均数差(mean difference, MD)为效应指标,各效应量均给出点估计值和95%CI。采用I2和Q统计量检测统计学异质性:当I2﹥50%和P<0.05时,表明研究间存在异质性,采用随机效应模型;当I2﹤50%和P>0.05时,表明异质性较小,采用固态效应模型。对有明显临床异质性的研究进行亚组分析和敏感性分析。敏感性分析采用剔除法,检查统计结果是否显著改变。亚组间对比采用χ2检验,P < 0.05为差异有统计学意义。Meta分析检验水准为α=0.05。发表偏倚分析通过漏斗图检测,不对称性越大,提示偏倚程度越大。
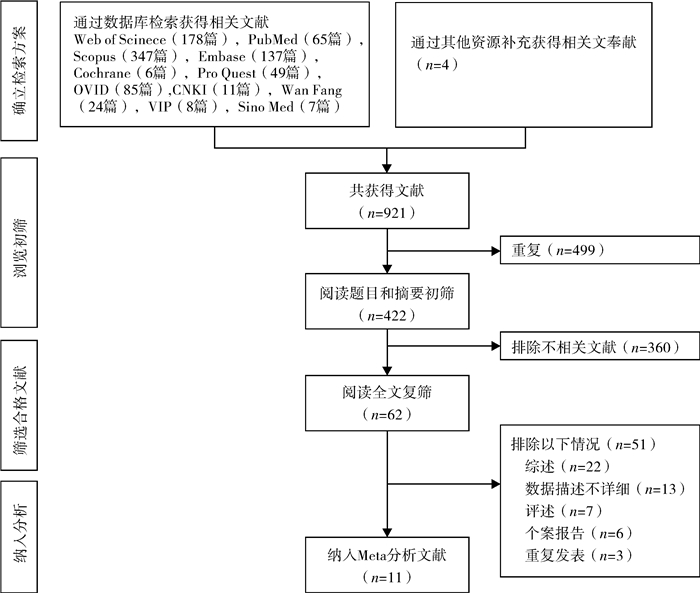
结果 一、文献检索流程检索中英文数据库,共获得921篇文献,排除重复文献及阅读题目与摘要排除不相关文献后保留62篇文献,阅读全文后,最终纳入Meta分析文献11篇[10-20]。检索流程及结果见图 1。
|
图 1 新生儿PDA与IDM相关性文献检索流程图 Fig.1 Literature retrievals and flows of correlation between neonatal PDA and IDM 注 PDA: 新生儿先天性动脉导管未闭;IDM: 新生儿母亲糖尿病 |
共纳入11篇研究,英文文献8篇,中文文献3篇;其中8篇队列研究,3篇病例对照研究;7篇来自亚洲,3篇来自欧洲,1篇来自美洲(表 1)。
| 表 1 纳入新生儿PDA与IDM相关性研究基本特征 Table 1 Basic characteristics of included studies of correlation between neonatal PDA and IDM |
|
|
纳入11篇研究,3篇文献7分,4篇文献6分,3篇文献5分,1篇文献4分。
四、Meta分析结果共纳入11篇文献有1 014 399例样本探究新生儿PDA与IDM相关性,各研究间异质性较大(I2=85.7%,P<0.001),采用随机效应模型,Meta分析显示新生儿PDA组IDM患病率是新生儿非PDA组的1.25倍,差异无统计学意义[RR=1.25,95%CI:(0.97~1.61),P=0.086],见图 2。

|
图 2 新生儿PDA与IDM相关性森林图 Fig.2 Forest plot of correlation between neonatal PDA and IDM 注 PDA:新生儿先天性动脉导管未闭;IDM:新生儿母亲糖尿病 |
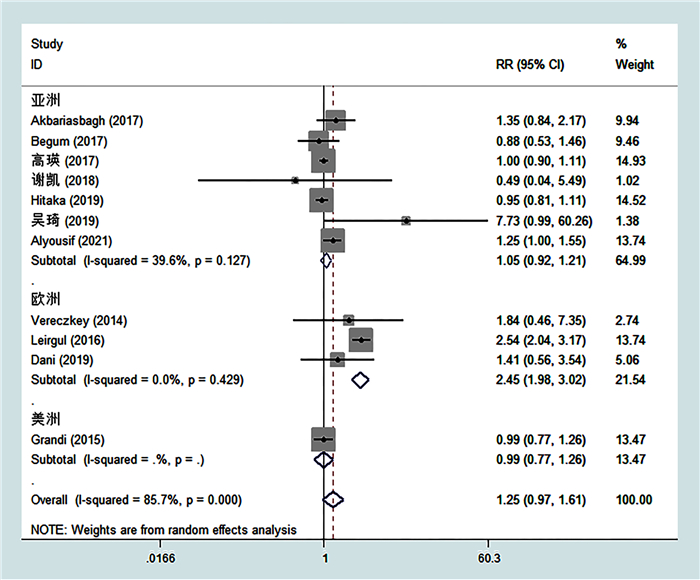
根据研究地域不同,分为亚洲亚组、欧洲亚组和美洲亚组,各亚组内异质性显著降低,其中亚洲亚组显示新生儿PDA组IDM患病率是新生儿非PDA组的1.05倍,差异无统计学意义[RR=1.05, 95%CI:(0.92~1.21), P=0.471],欧洲亚组新生儿PDA组IDM患病率是新生儿非PDA组的2.45倍,差异有统计学意义[RR=2.45, 95%CI:(1.98~3.02), P<0.001],见图 3。
|
图 3 新生儿PDA与IDM相关性地域亚组分析森林图 Fig.3 Forest plot of regional subgroup analysis of correlation between neonatal PDA and IDM 注 PDA:新生儿先天性动脉导管未闭;IDM:新生儿母亲糖尿病 |
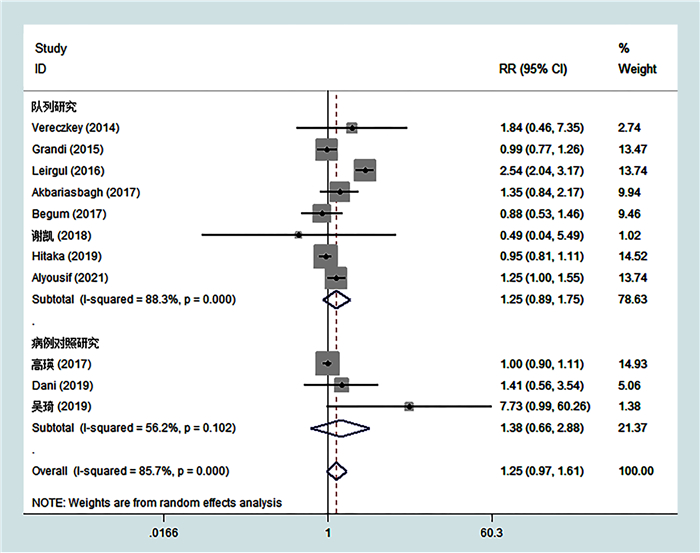
根据研究设计分为队列研究亚组与病例对照研究亚组,其中队列研究亚组新生儿PDA组IDM患病率是新生儿非PDA组的1.25倍,差异无统计学意义[RR=1.25, 95%CI:(0.89~1.75), P=0.205],病例对照研究亚组新生儿PDA组IDM患病率是新生儿非PDA组的1.38倍,差异无统计学意义[RR=1.38, 95%CI:(0.66~2.88), P=0.392],见图 4。
|
图 4 新生儿PDA与IDM相关性研究设计亚组分析森林图 Fig.4 Forest plot of study design subgroup analysis of correlation between neonatal PDA and IDM 注 PDA:新生儿先天性动脉导管未闭;IDM:新生儿母亲糖尿病 |
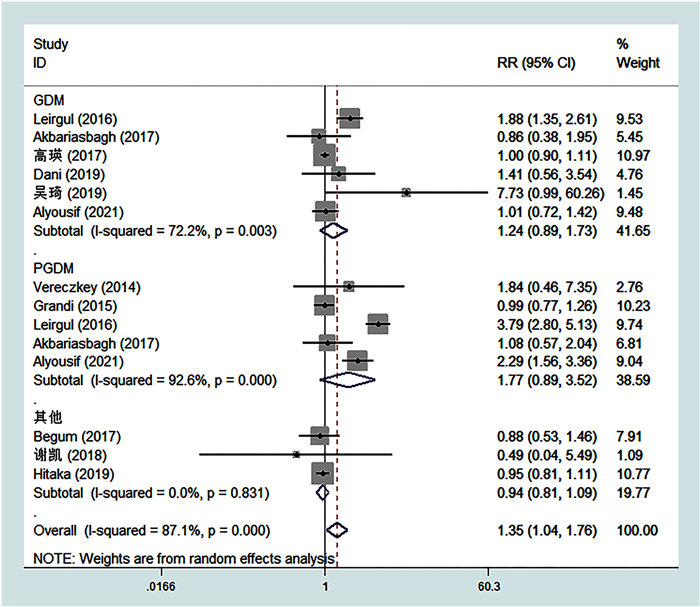
根据IDM不同分为GDM亚组、PGDM亚组、其他未明确糖尿病类型亚组,其中GDM亚组中新生儿PDA组IDM患病率是新生儿非PDA组的1.24倍,差异无统计学意义[RR=1.24, 95%CI:(0.89~1.73), P=0.199],PGDM亚组中新生儿PDA组IDM患病率是新生儿非PDA组的1.77倍,差异无统计学意义[RR=1.77, 95%CI:(0.89~3.52), P=0.101],其他未明确糖尿病类型亚组中新生儿PDA组IDM患病率是新生儿非PDA组的0.94倍,差异无统计学意义[RR=0.94, 95%CI:(0.81~1.09), P=0.422],见图 5。
|
图 5 不同糖尿病类型亚组新生儿PDA与IDM相关性分析森林图 Fig.5 Forest plot of different diabetes type subgroup analysis of correlation between neonatal PDA and IDM 注 PDA:新生儿先天性动脉导管未闭;IDM:新生儿母亲糖尿病 |
逐一剔除每一研究,Meta分析结果未发生显著性变化,Meta分析整体结果分布在0.94~1.81,差异均无统计学意义,结果未发生显著性改变,提示各项研究间稳定性较好(图 6)。
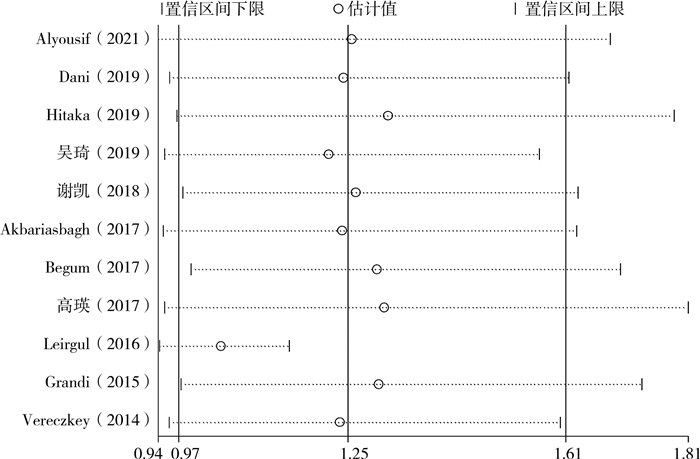
|
图 6 新生儿PDA与IDM相关性的敏感性分析 Fig.6 Sensitivity analysis of correlation between neonatal PDA and IDM 注 PDA:新生儿先天性动脉导管未闭;IDM:新生儿母亲糖尿病 |
对纳入的新生儿PDA与IDM相关性研究进行敏感性分析,漏斗图基本对称,进一步行Begg's检验和Egger's检验,结果显示无发表偏倚(Begg's:P=0.350,Egger's:P=0.408),见图 7。
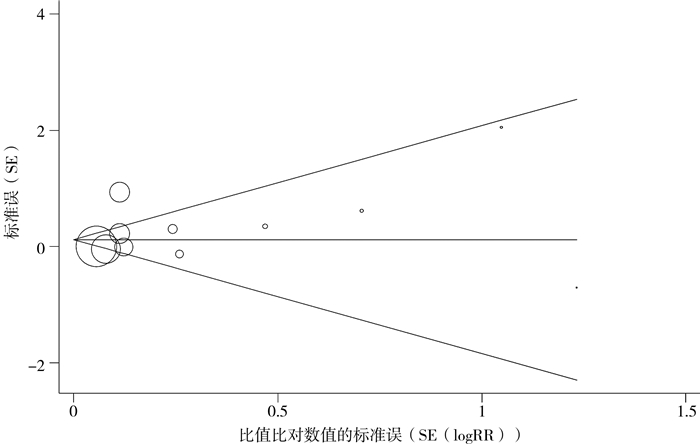
|
图 7 新生儿PDA与IDM相关性漏斗图 Fig.7 Funnel plots of correlation between neonatal PDA and IDM 注 PDA:新生儿先天性动脉导管未闭;IDM:新生儿母亲糖尿病 |
新生儿PDA是一种常见的新生儿先天性心脏畸形,可以使用药物治疗、介入治疗或者手术治疗[21]。有研究显示IDM组患CHD等各种新生儿心脏畸形的发生率相比母亲正常血糖组高[22-26]。造成新生儿PDA的危险因素众多,本研究探究新生儿PDA与IDM之间的相关性,以期为新生儿PDA的预防控制提供依据。
研究结果显示,新生儿PDA的发生与是否IDM无显著关联性[RR=1.25, 95%CI:(0.97, 1.61), P=0.086],与部分研究结论一致[11-12, 15-17, 19]。然而动物实验显示,2型糖尿病通过增加氧化应激、内质网应激和细胞凋亡诱导小鼠胚胎先天性心脏缺陷,相反,控制血糖可以控制PDA发生[27-29]。也有研究显示通过妊娠期间血糖干预治疗能够有效减少胎儿和婴儿的心脏功能异常[30]。IDM具有导致子代心脏病的高风险, 建议对IDM群体进行胎儿心脏检查, 进一步排除胎儿心脏畸形,以上结论与本研究结论相矛盾。但是本研究逐一剔除敏感性分析时,研究结果未发生显著变化,提示该研究结果是稳定的。
地域亚组分析结果显示,亚洲亚组新生儿PDA组IDM患病率与新生儿非PDA组无显著差异,而欧洲亚组新生儿PDA组IDM患病率是新生儿非PDA组的2.45倍,可能与不同地区人种差异有关,也可能与纳入研究数目少有关。研究设计、糖尿病类型亚组分析结论与总体结论一致,提示新生儿PDA发生与是否IDM无显著关联性。
研究缺陷:①存在文献检索不全,本研究仅检索常用中英文数据库,部分数据库与其他语种文献没有进行检索;②仅检索正式发表的文献,对于部分未发表文献未进行全面检索;③研究间异质性高,部分研究经过亚组分析或逐一剔除,研究异质性未明显下降;④仅探讨新生儿PDA与IDM之间的相关性,未探究其他类型CHD与IDM。综上所述,新生儿PDA的发生与是否IDM的相关性无统计学意义,期待纳入更多研究,对这一问题展开更加全面的结探讨。
利益冲突 所有作者声明不存在利益冲突
作者贡献声明 王瑞红、左健负责研究的设计、实施和起草文章;王瑞红、左健、孙子兰进行病例数据收集及分析;孙子兰、徐宝玲、郭红负责研究设计与酝酿,并对文章知识性内容进行审阅
| [1] |
杨学勇. 先天性心脏病的预防[D]. 北京: 中国协和医科大学, 2009. Yang XY. Prevention of congenital heart disease[D]. Beijing: Peking Union Medical College, 2009. |
| [2] |
陈棱丽, 郑湘榕. 先天性心脏病的危险因素分析[J]. 实用预防医学, 2012, 19(1): 32-34. Chen LL, Zheng XR. Analysis on risk factors of congenital heart diseases[J]. Pract Prev Med, 2012, 19(1): 32-34. DOI:10.3969/j.issn.1006-3110.2012.01.010 |
| [3] |
郭明, 石静云, 易彬, 等. 新生儿先天性心脏病危险因素的病例对照研究[J]. 中国新生儿科杂志, 2014, 29(6): 390-393. Guo M, Shi JY, Yi B, et al. Risk factors of neonatal congenital heart disease: a case-control study[J]. Chin J Neonatol, 2014, 29(6): 390-393. DOI:10.3969/j.issn.1673-6710.2014.06.007 |
| [4] |
陈君, 汪川. 德阳市先天性心脏病危险因素分析[J]. 中国现代医生, 2017, 55(24): 108-110, 114. Chen J, Wang C. Analysis on risk factors of congenital heart diseases in Deyang City[J]. China Mod Doct, 2017, 55(24): 108-110, 114. |
| [5] |
Ul Haq F, Jalil F, Hashmi S, et al. Risk factors predisposing to congenital heart defects[J]. Ann Pediatr Cardiol, 2011, 4(2): 117-121. DOI:10.4103/0974-2069.84641 |
| [6] |
Campbell MJ, Lorch S, Rychik J, et al. Socioeconomic barriers to prenatal diagnosis of critical congenital heart disease[J]. Prenat Diagn, 2021, 41(3): 341-346. DOI:10.1002/pd.5864 |
| [7] |
Jeon GW. Risk factors and neonatal outcomes of patent ductus arteriosus ligation in preterm infants in a single center over 6 years[J]. Perinatology, 2020, 31(4): 191-198. DOI:10.14734/PN.2020.31.4.191 |
| [8] |
中华医学会妇产科学分会产科学组, 中华医学会围产医学分会妊娠合并糖尿病协作组. 妊娠合并糖尿病诊治指南(2014)[J]. 中华妇产科杂志, 2014, 49(8): 561-569. Group of Obstetrics, Branch of Obstetrics & Gynecology, Chinese Medical Association.Pregnancy plus Diabetes Collaborative Group. Pregnancy plus Diabetes Collaborative Group, Perinatal Medicine Branch, Chinese Medical Association: Guidelines for Diagnosing and Treating Pregnancy Complicated with Diabetes (2014)[J]. Chin J Obstet Gynecol, 2014, 49(8): 561-569. DOI:10.3760/cma.j.issn.0529-567x.2014.08.001 |
| [9] |
Wells GA, Shea B, O'Connell D, et al. The Newcastle-Ottawa Scale (NOS) for assessing the quality of nonrandomised studies in meta-analyses[EB/OL]. [2022-5-1]. http://www.ohri.ca/programs/clinical_epidemiology/oxford.asp.
|
| [10] |
Alyousif SMM, Aldokhel FT, Alkhanbashi OK, et al. The incidence of congenital heart defects in offspring among women with diabetes in Saudi Arabia[J]. Cureus, 2021, 13(3): e14225. DOI:10.7759/cureus.14225 |
| [11] |
Dani C, Mosca F, Cresi F, et al. Patent ductus arteriosus in preterm infants born at 23-24 weeks' gestation: should we pay more attention?[J]. Early Hum Dev, 2019, 135: 16-22. DOI:10.1016/j.earlhumdev.2019.06.002 |
| [12] |
Hitaka D, Morisaki N, Miyazono Y, et al. Neonatal outcomes of very low birthweight infants born to mothers with hyperglycaemia in pregnancy: a retrospective cohort study in Japan[J]. BMJ Paediatr Open, 2019, 3(1): e000491. DOI:10.1136/bmjpo-2019-000491 |
| [13] |
吴琦. 浅谈导致早产儿发生动脉导管未闭的危险因素[J]. 当代医药论丛, 2019, 17(16): 57-58. Wu Q. Risk factors of patent ductus arteriosus in premature infants[J]. Contemp Med Symp, 2019, 17(16): 57-58. DOI:10.3969/j.issn.2095-7629.2019.16.041 |
| [14] |
谢凯, 陈玉娥, 蔡准顿. 实时三维超声心动图在妊娠期糖代谢异常母亲新生儿心脏结构及功能检查中的应用价值[J]. 临床合理用药杂志, 2018, 11(6): 112-114. Xie K, Chen YE, Cai ZD. Application of real-time three-dimensional echocardiography in the examination of cardiac structure and function of neonates born to mothers with abnormal glucose metabolism during pregnancy[J]. Chin J Clin Ration Drug Use, 2018, 11(6): 112-114. DOI:10.15887/j.cnki.13-1389/r.2018.06.056 |
| [15] |
Akbariasbagh P, Shariat M, Akbariasbagh N, et al. Cardiovascular malformations in infants of diabetic mothers: a retrospective case-control study[J]. Acta Med Iran, 2017, 55(2): 103-108. |
| [16] |
Begum S, Dey SK. Clinical profile and pattern of congenital heart disease in infants of diabetic mother and infants of non-diabetic mother at a tertiary care hospital[J]. J Neonatal Perinatal Med, 2017, 10(4): 403-408. DOI:10.3233/NPM-170176 |
| [17] |
高瑛, 孙岩, 王席娟, 等. 极低出生体质量儿动脉导管未闭及动脉导管再次开放的高危因素分析[J]. 新乡医学院学报, 2017, 34(7): 574-578. Gao Y, Sun Y, Wang XJ, et al. Risk factors of patent ductus arteriosus and arterial ductus re-patency in very low birth weight infants[J]. J Xinxiang Med Univ, 2017, 34(7): 574-578. DOI:10.7683/xxyxyxb.2017.07.005 |
| [18] |
Leirgul E, Brodwall K, Greve G, et al. Maternal diabetes, birth weight, and neonatal risk of congenital heart defects in Norway, 1994-2009[J]. Obstet Gynecol, 2016, 128(5): 1116-1125. DOI:10.1097/AOG.0000000000001694 |
| [19] |
Grandi C, Tapia JL, Cardoso VC. Impact of maternal diabetes mellitus on mortality and morbidity of very low birth weight infants: a multicenter Latin America study[J]. J Pediatr (Rio J), 2015, 91(3): 234-241. DOI:10.1016/j.jped.2014.08.007 |
| [20] |
Vereczkey A, Gerencsér B, Czeizel AE, et al. Association of certain chronic maternal diseases with the risk of specific congenital heart defects: a population-based study[J]. Eur J Obstet Gynecol Reprod Biol, 2014, 182: 1-6. DOI:10.1016/j.ejogrb.2014.08.022 |
| [21] |
李娲. 婴幼儿动脉导管未闭治疗进展[J]. 医学理论与实践, 2021, 34(10): 1659-1662. Li W. Advances in the treatment of patent ductus arteriosus in infants[J]. J Med Theory Pract, 2021, 34(10): 1659-1662. DOI:10.19381/j.issn.1001-7585.2021.10.013 |
| [22] |
Qattan M, Duan L, Hekimian A, et al. Maternal glycemic control and risk of fetal congenital heart disease in a multiethnic cohort of women with diabetes[J]. J Am Coll Cardiol, 2018, 71(11, Supplement): A572. DOI:10.1016/S0735-1097(18)31113-6 |
| [23] |
Antole N, Jacquemart C, Gkiougki E, et al. Cardiac malformations in neonates born from mothers with gestational diabetes[J]. Acta Cardiol, 2014, 69(1): 88. DOI:10.1080/AC.69.1.3011350 |
| [24] |
Khalili Z, Ardekani MB, Jariani A. Congenital heart disease in the newborns of Iranian diabetic mothers[J]. Cardiology, 2014, 128(S1): 192. DOI:10.1159/000365062 |
| [25] |
Tinker SC, Gilboa SM, Moore CA, et al. Specific birth defects in pregnancies of women with diabetes: National Birth Defects Prevention Study, 1997-2011[J]. Obstet Gynecol Surv, 2020, 75(7): 385-387. DOI:10.1097/OGX.0000000000000821 |
| [26] |
Khalid H, Farrukh H, Waqqas A, et al. Assessment of congenital heart disease and related various factors in the neonates of mothers with diabetes[J]. Pak Armed Forces Med J, 2020, 70(5): 1553-1558. |
| [27] |
Wu YQ, Reece EA, Zhong JX, et al. Type 2 diabetes mellitus induces congenital heart defects in murine embryos by increasing oxidative stress, endoplasmic reticulum stress, and apoptosis[J]. Am J Obstet Gynecol, 2016, 215(3): 366.e1-366.e10. DOI:10.1016/j.ajog.2016.03.036 |
| [28] |
Kumar SD, Dheen ST, Tay SSW. Maternal diabetes induces congenital heart defects in mice by altering the expression of genes involved in cardiovascular development[J]. Cardiovasc Diabetol, 2007, 6: 34. DOI:10.1186/1475-2840-6-34 |
| [29] |
Momma K, Toyoshima K, Hayama E, et al. Glibenclamide closes neonatal ductus arteriosus in rats[J]. Arch Dis Child, 2014, 99(S2): A412. DOI:10.1136/archdischild-2014-307384.1145 |
| [30] |
段予新, 李玉洁, 徐珊. 妊娠期糖尿病的干预治疗对胎儿和婴儿心脏功能的影响[J]. 现代预防医学, 2012, 39(7): 1644-1645, 1647. Duan YX, Li YJ, Xu S. Impact of intervention treatment of gestational diabetes mellitus on cardiac function of fetuses and infants[J]. Mod Prev Med, 2012, 39(7): 1644-1645, 1647. |
 2022, Vol. 21
2022, Vol. 21


