泄殖腔畸形是肛门直肠畸形中最严重类型,其尿道、阴道畸形的发育情况以及共同通道长度是决定修复策略的最关键因素。在泄殖腔畸形中,又以中高位泄殖腔畸形以及首次手术修复失败、需要再次手术的病例更为棘手,故将其统称为复杂泄殖腔畸形。在复杂泄殖腔畸形的治疗过程中,直肠瘘管切除及肛门重建的困难并不大,难点主要在于阴道、尿道及二者远端的共同通道,即泌尿生殖窦(urogenital sinus, UGS)的处理。传统UGS的处理及阴道、尿道重建大致可分为三种方式:①UGS完全分离后分别拖下重建尿道、阴道;②尿生殖窦整体下移术(total urogenital mobilization, TUM),将UGS作为一个整体游离拖下,尿道及阴道汇合处到达会阴后切除共同通道,重建尿道、阴道;③将共同通道全部留给尿道,对阴道缺损行阴道替代手术。但共同通道长且尿道较短的泄殖腔畸形患儿常因TUM术后膀胱颈下移、尿道长度过短以及耻骨后尿道前组织过多游离而出现尿失禁。UGS完全分离较TUM可最大程度减少术后尿失禁及阴道替代的机会[1]。腹腔镜UGS分离术已在高位单纯UGS畸形(有正常肛门的UGS畸形)中成功应用,但泄殖腔畸形患儿实施腹腔镜下UGS分离术国内尚未见报道[2-4]。本研究探讨在腹腔镜下对复杂泄殖腔畸形进行直肠游离和UGS分离,以减少创伤、改善预后。
资料与方法 一、研究对象回顾性分析2019年3月1日至2021年8月6日广州市妇女儿童医疗中心新生儿外科收治的4例复杂泄殖腔畸形患儿资料,4例均实施腹腔镜UGS分离辅助泄殖腔畸形矫正手术。病例纳入标准:阴道发育良好、共同通道介于3~5 cm的泄殖腔畸形患儿,以及阴道缺损在3~5 cm的再手术病例。病例1与病例2均于产前通过超声发现阴道积液,诊断为泄殖腔畸形,于生后确诊,并于新生儿期行结肠造口术。病例1新生儿期除结肠造口外还因大量阴道积液造成膀胱流出道梗阻、尿潴留,进行了膀胱及阴道造口术。病例4为再手术病例,该患儿于3月龄时接受TUM后尿道、阴道回缩,并融合形成长度为0.8 cm的共同通道,患儿本次就诊时存在小便失禁,肛门排便正常。其残存尿道短(0.8 cm),尿道后壁与阴道前壁间仅存黏膜组织少许。术中行后矢状入路分离尿道、阴道后,阴道缺损长度达3.3 cm,遂经腹腔镜行UGS分离下移。本研究已获得广州市妇女儿童医疗中心伦理审查委员会批准(穗妇儿科伦批字[2022]第168A01号)。
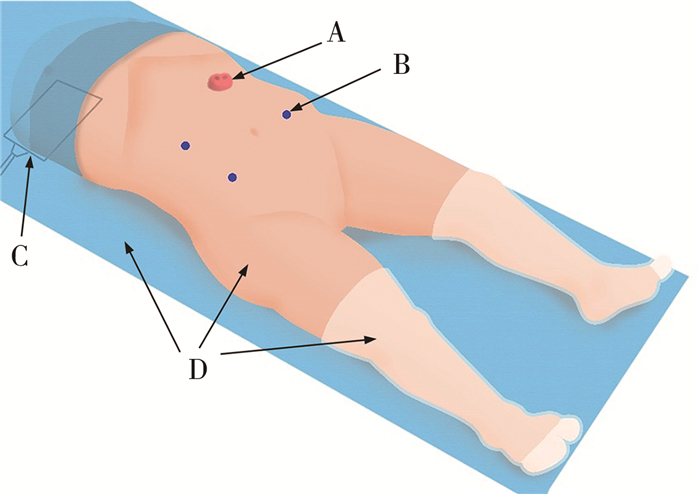
二、手术技巧手术开始后先行膀胱镜检查,以确认异常的会阴开口解剖结构,包括直肠瘘管的位置、共同通道、尿道和阴道的走形与长度,以及是否存在阴道纵隔、双阴道、双半阴道半子宫畸形、阴道子宫闭锁等;确认膀胱容积大小、膀胱颈形态和功能、膀胱黏膜的形态以及输尿管口的位置和数量等。膀胱镜检查结束后行根治手术:皮肤消毒采取自乳头- 肩胛下角连线下方躯干前后全身消毒,双脚包裹无菌巾,该消毒方式可根据需要在台上进行仰卧、俯卧位和截石位之间的转换(图 1)。经脐部纵切口置入5 mm操作通道建立气腹,气腹压保持在8~12 mmHg(1 mmHg=0.133 kPa)。腹腔镜监视下在右上、右下和左下腹穿刺置入3 mm操作通道置入手术器械。进镜后先行诊断性腹腔镜探查,全面了解腹腔脏器解剖结构,着重注意造口远端结肠和直肠的长度是否能够拖下,以及是否合并肠旋转不良。探查盆腔结构并对比术前影像学及膀胱镜检查获得的解剖信息,对子宫和阴道的解剖结构、共同通道的毗邻、开口位置进行预判,如存在双子宫、双阴道畸形,且一侧发育不良的情况,则对该侧输卵管进行插管检查以确定其通畅性,这样有助于确定阴道向远端瘘管进入共同通道的位置(如双侧子宫阴道发育不良,则需行阴道替代手术)[5]。
|
图 1 复杂泄殖腔畸形患儿腹腔镜泌尿生殖窦分离辅助泄殖腔畸形矫正手术体位、消毒与铺巾范围以及及操作孔位置示意图 Fig.1 Intractable cloacal laparoscopic separation of urogenital sinus body preparation area, patient position and Trocar sites 注 A: 结肠造口;B: 腹部腹腔镜操作通道放置位置;C: 电刀电极片位置;D: 无菌巾、皮肤消毒范围及无菌腿套 |
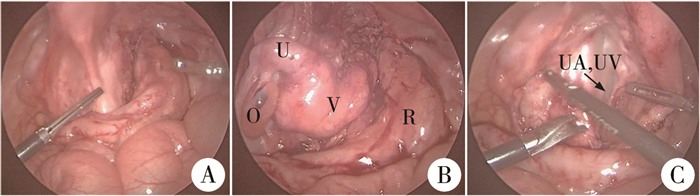
手术从直肠及其瘘管的解剖开始,游离直肠时应保留肠系膜下动脉维持远端结肠的血供,经腹壁导入带针缝线悬吊子宫底,使子宫向前牵拉,可显露子宫直肠陷窝,以利于直肠及其瘘管前壁的游离。直肠与阴道共壁平面的解剖使用剪刀锐性分离,以减少热扩散对阴道壁内血供的损伤(图 2A)。直肠瘘管离断时应与阴道后部平齐,避免形成憩室。对阴道同样使用锐性解剖来分离膀胱和阴道之间的共壁部分,以免损伤尿道造成狭窄。整个过程中应对输尿管进行识别和保护。直肠及阴道均分离完成后,可以清楚地看到膀胱、输尿管和子宫阴道结构(图 2B)。阴道拖下存在张力时,可考虑离断子宫阔韧带及主韧带以进一步充分游离,此时需要保留子宫动脉血管蒂,以维持阴道血液供应(图 2C)。
|
图 2 腹腔镜尿生殖窦分离治疗泄殖腔畸形术中图片 Fig.2 Intraoperative pictures of laparoscopic urogenital sinus separation for intractable cloacal malformation 注 A:直肠分离满意后可见其瘘位于共同通道后壁两侧阴道之间;B:解剖完成后(V代表阴道,U代表子宫,R代表直肠,O代表卵巢)状态;C:保留的子宫动静脉血供情况(UA代表子宫动脉,UV代表子宫静脉) |
腹部游离完成后患儿转俯卧位,经后矢状入路进行会阴的解剖和重建。将全部共同通道作为尿道,保留近端尿道,将共同通道后壁包绕导尿管缝合关闭。为了避免瘘管复发,尿道成形后可游离切口侧壁盆底的脂肪组织,填充在尿道与阴道之间。阴道拖下后应确保健康的阴道前壁组织面向共同通道后壁。如果充分游离阴道后仍不能拖下到达会阴,则可根据需要将阴道组织转移至其前壁,并进行会阴倒U型皮瓣转移,填充张力较大的后壁。对于阴道距离会阴较远无法拖下者,可行远端阴道替代手术。尿道、阴道重建后则重建会阴体,将直肠拖下置于括约肌复合体中心形成肛门。
三、术后处理术后第1天开始进食。术后第14天开始扩肛,扩肛方案为每日2次,每次2 min。尿管于术后第14天拔除,拔尿管前须排空膀胱并行排泄性膀胱造影。达到患儿年龄段最适合的扩肛号数后, 嘱患儿门诊复诊,检查扩肛效果,并根据情况建议患儿家属逐渐减停扩肛,减停过程共计6周,期间每日扩肛时长及次数均不变,减停开始的第1周每周扩肛6 d,第2周每周扩肛5 d,以此类推,接下来4周逐周递减至每周仅扩肛1 d,维持到术后6个月,再次复诊确认肛门外观及功能后停止扩肛。患儿2~3岁时评估排尿及排便情况,并进行排便训练或肠道管理,青春期前不常规行阴道扩张术。
四、观察指标包括患儿病例基本信息、合并症、手术持续时间、失血量、术中和术后输血量、共同通道长度、尿道和阴道长度、生殖系统异常情况(阴道隔膜、双阴道、双半阴道半子宫畸形、阴道子宫闭锁等)、术中及术后并发症(输尿管损伤、膀胱损伤、阴道狭窄、尿道狭窄、直肠狭窄、阴道尿道漏、阴道直肠漏、伤口感染等)、术后住院时间以及术后30 d内再入院情况。阴道狭窄定义为在结肠造口闭合术时阴道无法容纳6号肛门扩张器。
结果病例1及病例2均于产前诊断,其产前诊断信息如表 1所示。4例患儿平均根治手术年龄21.3个月,平均手术体重10.2 kg;病例1及病例2随访36个月,病例3随访23个月,病例4随访9个月。4例患儿术中评估的解剖特点和术中情况见表 2。患儿术前均行膀胱镜检查,平均共同通道长度为2.9 cm,平均尿道长度为0.68 cm,平均阴道长度为2.4 cm。手术总时间平均为8.8 h,4例均无术中输血,术后平均住院时间为11.8 d。无一例术中并发症,1例术后出现阴道狭窄,表现为阴道口无法通过10号硅胶胃管。
| 表 1 2例复杂泄殖腔畸形患儿产前诊断资料 Table 1 Prenatal diagnostic data of intractable cloacal malformation in cases 1 and 2 |
|
|
| 表 2 4例复杂泄殖腔畸形患儿腹腔镜尿生殖窦分离手术情况 Table 2 Laparoscopic urogenital sinus separation for intractable cloacal intraoperative characteristics of four cases |
|
|
泄殖腔畸形的修复策略取决于尿道、阴道畸形的发育情况以及共同通道长度。通常认为,共同通道小于3 cm的。低位泄殖腔畸形通常可通过后矢状入路手术修复,而中高位畸形及部分需要再手术的复杂泄殖腔畸形由于阴道缺损较长,无法下降至会阴,修复更具挑战,通常需经腹会阴联合手术对阴道、尿道进行游离。传统开放手术创伤大,暴露困难,容易损伤盆腔等重要结构。腹腔镜技术应用于肛门直肠畸形修复的历史已超过20年,国内外也有关于腹腔镜治疗中高位泄殖腔畸形的报道,但这些报道中腹腔镜技术的应用局限于直肠和直肠瘘管分离,或腹腔镜辅助的肛门成形术[6-10]。

|
图 3 1例复杂泄殖腔畸形患儿行腹腔镜尿生殖窦分离术后24个月外阴外观 Fig.3 Laparoscopic urogenital sinus separation for intractable cloacal malformation vulva appearance at Month 24 post-operation in case 2 |
本研究采用的UGS分离阴道下移重建阴道手术,本是处理单纯尿生殖窦畸形及阴道闭锁的经典术式;2012年,Fuchs等[3]报道了腹腔镜辅助UGS分离下移治疗高位UGS畸形,在保留子宫阴道必要血供的前提下使子宫阴道完全游离,形成带蒂游离器官,从而获得最大的活动度,使阴道能无张力下降至会阴。我们的短期随访结果表明,腹腔镜游离UGS修复中高位共同通道泄殖腔及长阴道缺损的再手术安全有效。本研究4例患儿共同通道长度或阴道缺损长度均大于3.0 cm,如果通过后矢状入路手术将尿生殖窦整体下移,则可能存在尿失禁风险;如果不选择尿生殖窦整体下移,则可能需要进行阴道替代手术填补阴道缺损。
与现有方法相比,腹腔镜UGS分离具有多项优势。首先腹腔镜UGS分离手术避免了剖腹手术及TUM造成的膀胱颈下移、尿道缩短及尿控异常。腹腔镜UGS分离术中,将共同通道全部留作尿道,阴道单独下降,避免了游离尿道时对其前方血液供应、神经支配的破坏,并保持膀胱颈停留在盆底肌上方的位置,从而改善长期尿失禁症状[6]。Liem等[7]提出,UGS分离可保留膀胱颈周围尿道括约肌,避免TUM手术时强行下降尿道对膀胱颈的牵拉,以及对耻骨后间隙组织的过度解剖分离,从而减少术后尿失禁的发生。然而,共同通道作为尿道后,其长度过长可能增加尿潴留的风险,部分患儿术后可能需要进行清洁间歇性导尿,直到其可以产生足够的腹腔内压排空膀胱。目前本组患儿暂无一例发生术后尿潴留,但因年龄过小,尚无法评估尿控功能。
腹腔镜辅助UGS手术减少了开放手术以及会阴解剖造成的创伤。单纯后矢状入路肛门成形术(posterior sagittal anorectoplasty,PSARP)手术往往需要较大的后矢状切口暴露高位直肠及其瘘管,有时还需切除尾骨。通过腹腔镜在盆底充分游离直肠可使小切口PSARP成为可能,小切口PSARP有助于术后排便排尿功能恢复以及减少并发症发生。
UGS分离的耗时和难度取决于阴道瘘管在共同通道上的位置。生后因大量阴道积液压迫膀胱流出道而行阴道造瘘的患儿,直肠、尿道以及阴道通过共同通道相互沟通,容易出现肠液、尿液反流;加之造瘘管长期刺激,使阴道壁及其瘘管出现不同程度瘢痕化;再手术患儿因经历过阴道前壁及尿道后壁的游离,往往瘢痕广泛、解剖紊乱,分离后阴道存在较长缺损,使得这类患儿的阴道重建操作尤其困难。既往常需行阴道替代手术。与开放手术相比,腹腔镜UGS游离阴道更容易下降至会阴部,阴道替代手术的需求更少。
阴道狭窄是泄殖腔畸形修复相关并发症,在TUM与UGS分离中均有报道[11-12]。暂无明确证据证明阴道狭窄的发生与术式相关。腹腔镜辅助UGS分离可以使子宫阴道完全游离,从而实现较好的阴道游离度,达到低张力会阴- 阴道吻合的效果。由于样本量小,目前尚不清楚与传统术式相比,应用腹腔镜是否会影响阴道狭窄发生率。此外,阴道狭窄的发生还与阴道血供有关,UGS分离中,为了使阴道充分下降,断离了部分子宫阴道的血液供应,保留子宫动静脉及子宫骶韧带血供。由于阴道较敏感,本组4例患儿均未进行术后阴道扩张,这可能是导致狭窄的另一个重要因素。对于需要进行阴道扩张的患儿,可于青春期后进行,建议在初潮前和性交前进行阴道镜检查,以及时评估阴道口径。
总之,腹腔镜UGS分离术辅助治疗复杂泄殖腔畸形安全有效,能够避免开放手术及大范围的后矢状切开和会阴部分离解剖,可以对盆腔解剖异常进行全面评估,术中视野更好,游离更精确,能够较安全地分离共壁结构,术后恢复更快,同时可以减少阴道替代手术。
利益冲突 所有作者声明不存在利益冲突;
作者贡献声明 王哲、谢晓丽负责研究的设计、王哲、余家康、钟微负责研究实施,王哲负责起草文章、撰写;谢晓丽进行病例数据收集及分析;余家康、钟微负责研究设计核查,并对文章知识性内容进行审阅
| [1] |
Wood RJ, Reck-Burneo CA, Dajusta D, et al. Cloaca reconstruction: a new algorithm which considers the role of urethral length in determining surgical planning[J]. J Pediatr Surg, 2018, 53(1): 90-95. DOI:10.1016/j.jpedsurg.2017.10.022 |
| [2] |
Fares AE, Marei MM, Abdullateef KS, et al. Laparoscopically assisted vaginal pull-through in 7 cases of congenital adrenal hyperplasia with high urogenital sinus confluence: early results[J]. J Laparoendosc Adv Surg Tech A, 2019, 29(2): 256-260. DOI:10.1089/lap.2018.0194 |
| [3] |
Fuchs J, Warmann SW, Seitz G, et al. Laparoscopically assisted vaginal pull-through for high urogenital sinus: a new surgical technique[J]. Urology, 2012, 79(5): 1180-1183. DOI:10.1016/j.urology.2012.01.009 |
| [4] |
Birraux J, Mouafo FT, Dahoun S, et al. Laparoscopic-assisted vaginal pull-through: a new approach for congenital adrenal hyperplasia patients with high urogenital sinus[J]. Afr J Paediatr Surg, 2015, 12(3): 177-180. DOI:10.4103/0189-6725.170191 |
| [5] |
Breech L. Gynecologic concerns in patients with cloacal anomaly[J]. Semin Pediatr Surg, 2016, 25(2): 90-95. DOI:10.1053/j.sempedsurg.2015.11.006 |
| [6] |
Georgeson KE, Inge TH, Albanese CT. Laparoscopically assisted anorectal pull-through for high imperforate anus-a new technique[J]. J Pediatr Surg, 2000, 35(6): 927-931. DOI:10.1053/jpsu.2000.6925 |
| [7] |
Liem NT, Quynh TA. Laparoscopic rectal pull-through for persistent cloaca: an easier approach for a complex anomaly[J]. J Pediatr Surg, 2012, 47(4): 815-818. DOI:10.1016/j.jpedsurg.2012.02.004 |
| [8] |
王琛, 李龙, 郑伟, 等. 腹腔镜技术在治疗一穴肛畸形手术中的应用[J]. 中华小儿外科杂志, 2015, 36(6): 409-412. Wang C, Li L, Zheng W, et al. Laparoscopic-assisted anorectal pull-through for persistent cloaca[J]. Chin J Pediatr Surg, 2015, 36(6): 409-412. DOI:10.3760/cma.j.issn.0253-3006.2015.06.003 |
| [9] |
Ren XH, Xiao H, Li L, et al. Single-incision laparoscopic-assisted anorectoplasty versus three-port laparoscopy in treatment of persistent cloaca: a midterm follow-up[J]. J Laparoendosc Adv Surg Tech A, 2018, 28(12): 1540-1547. DOI:10.1089/lap.2018.0225 |
| [10] |
Wang C, Li L, Diao M, et al. Single-incision laparoscopic-assisted anorectoplasty for the management of persistent cloaca[J]. J Laparoendosc Adv Surg Tech A, 2016, 26(4): 328-333. DOI:10.1089/lap.2015.0296 |
| [11] |
Rintala RJ. Congenital cloaca: long-term follow-up results with emphasis on outcomes beyond childhood[J]. Semin Pediatr Surg, 2016, 25(2): 112-116. DOI:10.1053/j.sempedsurg.2015.11.011 |
| [12] |
Leclair MD, Gundetti M, Kiely EM, et al. The surgical outcome of total urogenital mobilization for cloacal repair[J]. J Urol, 2007, 177(4): 1492-1495. DOI:10.1016/j.juro.2006.11.055 |
 2022, Vol. 21
2022, Vol. 21


