消化道畸形是常见的先天性出生缺陷类型之一,疾病种类繁多,临床表现复杂多样,常需外科手术治疗[1-2]。消化道畸形在新生儿期多表现为急腹症,早期诊断、及时治疗可以改善患儿预后,降低新生儿病死率[3]。消化道畸形的早期检查方法主要是X线及超声检查。X线检查目前仍然是诊断消化道畸形最有效的方法,缺点是有辐射;消化道造影有反流窒息的风险;而超声检查的准确性与超声科医师的临床经验相关,假阴性率较高。本研究旨在初步分析新生儿消化道畸形的疾病构成及主要临床特点,探讨有效的早期检查方法,以促进消化道畸形的早期诊断及早期干预,改善患儿预后。
材料与方法 一、研究对象以2019年1月至2021年12月期间南京医科大学附属儿童医院收治的新生儿消化道畸形患者作为研究对象。本研究中消化道畸形主要包括肛门直肠畸形、肠闭锁和肠狭窄、先天性肥厚性幽门狭窄、肠旋转不良、环状胰腺、胃肠重复畸形、肠神经发育异常症、先天性胃壁肌层缺损、脐肠瘘、胎粪性腹膜炎、梅克尔憩室及先天性肠系膜畸形。纳入标准:①年龄≤28 d;②为首次住院并经外科手术治疗证实为消化道畸形。该研究经南京医科大学附属儿童医院伦理委员会批准(编号: 202112130 - 1)。
本研究共收集到资料完整病例507例,其中肛门直肠畸形166例(166/507,32.74%),3例为泄殖腔畸形;行会阴肛门成形术93例,行结肠造口术73例。肠闭锁和肠狭窄93例(93/507,18.34%),行腹腔镜手术5例,行开腹手术88例。先天性肥厚性幽门狭窄84例(84/507,16.57%),全部行腹腔镜手术。其他病种包括肠旋转不良(72例)、环状胰腺(43例)、胃肠重复畸形(11例)、肠神经发育异常症(11例)、先天性胃壁肌层缺损(9例)、脐肠瘘(7例)、胎粪性腹膜炎(7例)、梅克尔憩室(2例)、先天性肠系膜畸形(2例)。肠神经发育异常症11例中9例先天性巨结肠,2例疑似肠神经元发育不良;9例先天性巨结肠均为重症型(5例长段型巨结肠、4例全结肠型巨结肠)。
507例中男376例,女131例。足月儿(胎龄≥37周)433例,早产儿(胎龄 < 37周)74例,出生体重为(3 157.53±596.50)g。入院日龄为生后2.0(1.0, 8.0)d,首发症状时间为生后1.0(1.0, 4.5)d。
二、研究方法收集消化道畸形患儿一般资料,包括性别、胎龄、入院日龄、首发症状时间、出生体重、住院天数;统计患儿临床表现,包括呕吐、腹胀、腹壁静脉、胎便异常、便血、黄疸等症状;分析患儿手术前的早期影像学检查,包括X线检查(腹部立位片、腹部倒立侧位片及消化道造影检查)及产前超声、腹部超声检查结果。
肛门直肠畸形病例共166例,其中27例因原始影像结果测量数据缺失未纳入统计,其余139例肛门直肠畸形患儿按照手术方式分为会阴肛门成形术组(76例)和结肠造口术组(63例)。
三、统计学处理采用SPSS 24.0进行统计学分析。对所有计量资料进行正态性检验,符合正态分布的计量资料采用x±s描述,两组间比较采用独立样本t检验;不符合的正态分布的计量资料采用M(Q1,Q3)描述,两组间比较采用Wilcoxon秩和检验。计数资料采用频数、百分比(%)描述,两组间比较采用χ2检验。通过受试者工作特征曲线(receiver operating characteristic curve, ROC)评估直肠盲端至肛隐窝距离对手术方式选择的指导价值。P < 0.05为差异具有统计学意义。
结果 一、入院日龄及首发症状时间入院日龄小及首发症状出现时间早的消化道畸形疾病包括:肛门直肠畸形、肠闭锁和狭窄、环状胰腺及胎粪性腹膜炎;生后7 d内出现首发症状并入院的疾病包括:肠旋转不良、肠神经发育异常症、先天性胃壁肌层缺损及胃肠重复畸形;生后28 d内出现首发症状并入院的消化道畸形包括:先天性肥厚性幽门狭窄、脐肠瘘。
507例患儿的住院时间为13.0(8.0, 19.0) d;时间最短为先天性肥厚性幽门狭窄,中位数为7 d,其次为肛门直肠畸形,中位数为9 d,住院时间较长的疾病为肠闭锁和肠狭窄(24 d)、先天性胃壁肌层缺损(26 d)及胎粪性腹膜炎(26 d)。见表 1。
| 表 1 507例新生儿消化道畸形患者一般资料 Table 1 General profiles of 507 neonates with gastrointestinal malformations |
|
|
新生儿消化道畸形总体临床表现:最常见症状为呕吐(311/507,61.34%),第二常见症状为为腹胀(239/507,47.14%),第三常见症状为胎便异常(159/507,31.36%),其余为腹壁静脉曲张(63/507,12.43%)、黄疸(18/507,61.34%)及便血(14/507,61.34%)。
肛门直肠畸形临床表现:最常见症状为腹胀(100/166,60.24%),第二常见症状为胎便异常(85/166,51.20%),第三常见症状为呕吐(38/166,22.89%),其余症状主要为腹壁静脉曲张(11/166,6.63%)。
肠闭锁和狭窄临床表现:最常见症状为呕吐(70/93,75.27%),第二常见症状为腹胀(64/93,68.82%),第三常见症状为胎便异常(52/93,55.91%),其余症状主要为腹壁静脉曲张(31/93,33.33%)。
先天性肥厚性幽门狭窄临床表现:最常见症状为呕吐(84/84,100.00%),少部分患儿伴有腹胀(8/84,9.52%)。肠旋转不良主要症状为呕吐(69/72,95.83%)、腹胀(21/72,29.17%)、便血(13/72,18.06%)。环状胰腺以呕吐为主要症状,占比(28/43,65.12%)。肠神经发育异常症以呕吐及腹胀表现为主,先天性胃壁肌层缺损以腹胀为主要表现。见表 2。
| 表 2 507例新生儿消化道畸形患者的临床特点[例(%)] Table 2 Clinical features of 507 neonates with gastrointestinal malformations[n(%)] |
|
|
507例患儿术前X线检查阳性共479例,阳性率达94.48%;腹部超声检查阳性共186例,阳性率为36.69%;产前超声异常共116例,阳性率为22.88%。见表 3。
| 表 3 507例新生儿消化道畸形患者的早期影像学检查结果[例(%)] Table 3 Early detection methods for 507 neonates with gastrointestinal malformations[n(%)] |
|
|
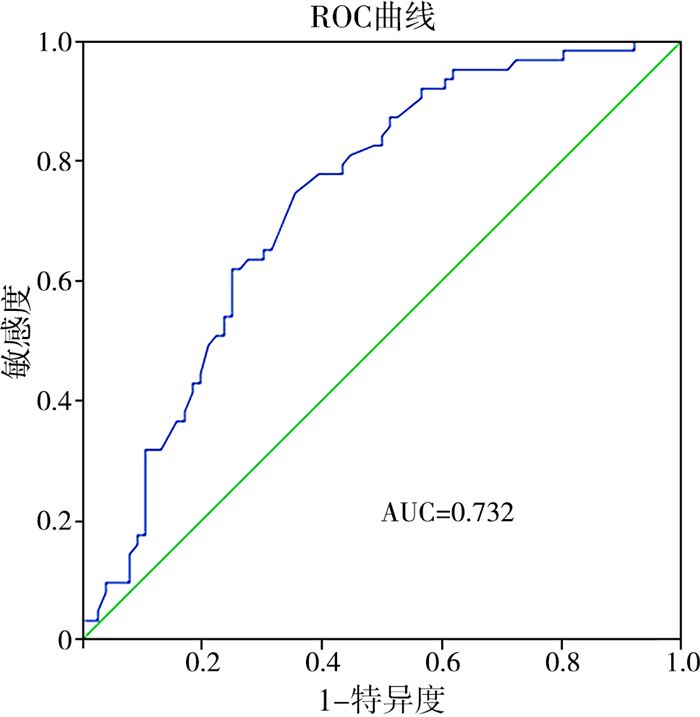
肛门直肠畸形主要选择腹部倒立侧位X线片检查,测量充气直肠盲端至肛隐窝的距离(图 1),根据手术方式分别统计肛门直肠畸形患儿腹部倒立侧位X线片直肠盲端至肛隐窝的距离,其中会阴肛门成形术组患儿共76例,结肠造口组患儿共63例,结果提示两组数值分布差异有统计学意义(Z=4.694,P < 0.001),见表 4。进一步采用ROC曲线评估直肠盲端至肛隐窝距离对手术方式选择的指导价值,发现以手术方式分组后ROC曲线下面积为0.732,最佳阈值为20.5 mm,敏感度为74.6%,特异性为64.5%(图 2)。

|
图 1 肛门直肠畸形患儿腹部倒立侧位X线片检查评估直肠充气盲端到肛门标记处的距离 Fig.1 Abdominal upside down lateral radiograph in children with anorectal malformations for assessing the distance from blind rectal end to anal marker |
| 表 4 会阴肛门成型术组与结肠造口术组肛门直肠畸形患儿直肠盲端至肛隐窝距离的比较 Table 4 Comparison of distances between blind rectal end and anal recess in perineal anoplasty and colostomy groups |
|
|
|
图 2 通过直肠充气盲端至肛隐窝距离判定肛门直肠畸形患儿选择会阴肛门成形术或结肠造口术的ROC曲线 Fig.2 ROC curve analysis of perineal anoplasty and colostomy groups based upon the distance from rectal inflatable blind end to anal recess in children with anorectal malformation |
肠闭锁和肠狭窄主要依靠腹部立位X线片检查(93/93, 100%),显示近端肠管明显扩张伴积液,其中高位肠闭锁患儿可见扩张肠襻位于中上腹部,气液平面较少;低位肠闭锁可见阶梯状气液平面。
先天性肥厚性幽门狭窄的主要X线检查方法为消化道造影(79/84,94.04%),主要征象为造影剂通过幽门受阻、幽门管呈“线样征”或“双轨征”。
其余疾病如肠旋转不良、环状胰腺及肠神经发育异常症主要依靠消化道造影检查,肠旋转不良(67/72,93.06%)表现为十二指肠空肠位置异常,合并肠扭转时呈“鼠尾状”或“螺旋状”;环状胰腺(43/43, 100%)表现为双泡征、造影剂十二指肠降部通过受阻;肠神经发育异常症(10/11,90.91%)典型表现为近端肠管扩张、远端肠管狭窄及不全性肠梗阻表现。
先天性胃壁肌层缺损及胎粪性腹膜炎主要依靠腹部立位X线片检查,先天性胃壁肌层缺损均通过X线检查发现腹腔游离气体;胎粪性腹膜炎征象主要为肠管排列紊乱、液气腹及钙化斑表现。
(二) 超声检查腹部超声对先天性肥厚性幽门狭窄、胃肠重复畸形和肠旋转不良的诊断率较高,其中先天性肥厚性幽门狭窄经超声检查测量幽门肌层厚度、幽门直径和幽门管长度,幽门长轴切面可见幽门部增厚肥大,幽门短轴切面可见幽门部为一圆形团块,呈低回声;肠旋转不良超声检查可见肠系膜上静脉围绕肠系膜上动脉旋转,并可见肠系膜根部等回声团块,呈“靶环征”;胃肠重复畸形超声可见腹部囊性回声。
本中心目前针对肠闭锁和狭窄、环状胰腺尚未开展特异性超声检查,但仍有一定的阳性率,分别为20.43%(19/93)和20.93%(9/43),其中肠闭锁和狭窄超声可见近端明显扩张伴积液以及远端萎瘪的肠管;环状胰腺超声主要可见十二指肠扩张。
本研究产前超声分析发现,肠闭锁和肠狭窄、环状胰腺、胃肠重复畸形、胎粪性腹膜炎患儿产前发现异常比例分别为62/93、34/43、9/11及5/7。其中肠闭锁和肠狭窄产前超声主要观察指标为肠管扩张与羊水增多;环状胰腺可观察到“双泡征”、十二指肠扩张;胃肠重复畸形可观察到胎儿腹腔囊性包块;胎粪性腹膜炎可观察到肠管扩张、腹腔积液以及高低回声团块。见表 3。
四、治疗与转归507例新生儿消化道畸形患者均行手术治疗,住院期间无一例死亡,其中放弃治疗自动出院4例(1例肠旋转不良合并中肠扭转、肠坏死,3例肠闭锁合并胎粪性腹膜炎)。
讨论消化道畸形是先天性出生缺陷的常见类型之一,大部分消化道畸形能通过外科手术治愈,而早期诊断、早期干预对提高救治成功率、改善患儿预后有重要意义[4]。消化道畸形多于新生儿期就诊,但由于新生儿群体特殊,临床对新生儿急腹症的认识尚不足,容易出现漏诊、误诊,导致诊断延迟及不良后果。
一、临床特点本研究发现,新生儿期就诊并需要接受手术治疗的消化道畸形患儿中,肛门直肠畸形占比最高,第二是肠闭锁和狭窄,第三是先天性肥厚性幽门狭窄,基本与文献报道相符合[4-6]。部分文献报道先天性巨结肠占比较高,原因是本研究纳入病例为新生儿期发病并需要手术治疗的重症巨结肠病例,纳入的9例先天性巨结肠均行造瘘手术。
消化道畸形发病急,早期诊断及治疗有着重要意义[7]。本研究提示患儿就诊时日龄有助于消化道畸形的鉴别,如肛门直肠畸形、肠闭锁和肠狭窄、环状胰腺、胎粪性腹膜炎发病时间早,多于生后24 h内就诊。而在出生后7 d内就诊的患儿需要警惕肠旋转不良、肠神经发育异常症;特别是肠旋转不良,首发症状出现较早,多为生后2 d左右,但往往症状出现数天后才入院,如不能早期诊断容易出现肠扭转、肠坏死等不良结局。
消化道畸形以呕吐、腹胀及胎便异常为主要表现,部分伴随腹壁静脉曲张、便血等症状。每一种消化道畸形都有其特定的临床特点,如肛门直肠畸形早期往往以腹胀为主要表现,先天性肥厚性幽门狭窄、环状胰腺及肠旋转不良以呕吐为主要表现,早期不伴有其他症状[8]。如呕吐伴随腹胀、腹壁静脉曲张或胎便异常,则需警惕肠闭锁和肠狭窄及肠神经发育异常症的可能。如同时合并便血症状,则需高度警惕中肠扭转[9]。本研究肠旋转不良病例中有13例合并便血,均伴有中肠扭转,得到及时治疗后仍有1例出现广泛小肠坏死。
二、早期诊断方法探讨目前X线检查仍然是诊断消化道畸形最快、最简单、最有效的方法[10]。本中心消化道畸形的诊断仍以X线检查为主,准确率较高。在肛门直肠畸形治疗中,可以通过腹部倒位侧位片测量直肠盲端到肛隐窝的距离来评估手术方案,根据ROC曲线分析发现,该距离的最佳阈值是20.5 mm,超过此距离建议采用结肠造口术。
超声检查目前主要应用于先天性肥厚性幽门狭窄、肠旋转不良及胃肠重复畸形,其他消化道畸形疾病尚未常规开展特异性超声检查。超声检查简单方便、无辐射,相对而言容易让家长接受,使得超声检查逐渐成为消化道畸形的主要辅助检查方法[11]。本研究也发现,在先天性肥厚性幽门狭窄及肠旋转不良的诊断中,腹部超声检查结果与X线检查的符合率较高,可以替代X线检查。尤其是超声检查还可以评估肠旋转不良伴中肠扭转的扭转程度,指导治疗。此外,腹部超声可以观察到肠闭锁和肠狭窄、环状胰腺、胃肠重复畸形等疾病,提示腹部超声可以作为消化道畸形的首要辅助检查方法,甚至有替代X线检查的潜力,有必要进一步推广超声检查在消化道畸形诊断中的应用,减少X线检查带来的副作用[12-14]。
产前超声筛查目前已在产前体检中常规开展,对消化道畸形的诊断有着重要提示价值[15]。本研究表明,产前超声在肠闭锁和肠狭窄、环状胰腺、胃肠重复畸形以及胎粪性腹膜炎的诊断中阳性率较高,提示产前超声对此类消化道畸形的早期诊断有着重要提示意义。如产前超声发现肠管扩张、羊水过多及腹腔积液等,需密切关注消化道畸形[16]。
综上所述,不同类型的新生儿消化道畸形发病时间及临床表现各有特点,目前新生儿消化道畸形的首选检查方式仍是X线检查,但超声检查在消化道畸形患儿早期诊断中同样具有临床应用价值,建议进一步推广超声检查在消化道畸形患儿中的应用,同时开展多中心产前、产后新生儿消化道畸形超声检查的相关研究,以建立消化道畸形的产前- 产后一体化早期诊疗管理模式。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 文献检索为李红星,论文调查设计为唐维兵,数据收集与分析李红星,论文结果撰写为李红星、唐维兵,论文讨论分析为李红星、唐维兵
| [1] |
Leite M, Albieri V, Kjaer SK, et al. Maternal smoking in pregnancy and risk for congenital malformations: results of a Danish register-based cohort study[J]. Acta Obstet Gynecol Scand, 2014, 93(8): 825-834. DOI:10.1111/aogs.12433 |
| [2] |
杨雨溪, 黄凯坤, 刘瑞霞, 等. 先天性消化道畸形的病因及诊断研究进展[J]. 中国医刊, 2022, 57(4): 371-374. Yang YX, Huang KK, Liu RX, et al. Research advances in etiology and diagnosis of congenital malformations of digestive tract[J]. Chinese Journal of Medicine, 2022, 57(4): 371-374. DOI:10.3969/j.issn.1008-1070.2022.04.007 |
| [3] |
龚恩美, 张恒, 郑瑞, 等. 小儿先天性消化道畸形的临床特征及手术效果[J]. 中国妇幼健康研究, 2019, 30(12): 1587-1591. Gong EM, Zhang H, Zheng R, et al. Clinical characteristics and surgical outcomes of congenital digestive tract malformation in children[J]. Chinese Journal of Woman and Child Health Research, 2019, 30(12): 1587-1591. DOI:10.3969/j.issn.1673-5293.2019.12.022 |
| [4] |
Zheng Z, Xie G, Yang T, et al. Congenital malformations are associated with secondhand smoke among nonsmoking women: A Meta-analysis[J]. Birth, 2019, 46(2): 222-233. DOI:10.1111/birt.12401 |
| [5] |
吴少君, 万玉娟, 郭丽侠. 189例新生儿消化道畸形临床分析[J]. 结直肠肛门外科, 2020, 26(S1): 81. Wu SJ, Wan YJ, Guo LX. Clinical analysis of 189 cases of neonatal digestive tract malformation[J]. Journal of Colorectal & Anal Surgery, 2020, 26(S1): 81. DOI:10.19668/j.cnki.issn1674-0491.2020.S1.0074 |
| [6] |
邹婵娟, 李碧香, 王友洁, 等. 先天性消化道畸形142例临床特征分析[J]. 中国新生儿科杂志, 2014, 29(4): 255-258. Zhou CJ, Li BX, Wang YJ, et al. Clinical characteristics of congenital digestive tract malformations: a report of 142 cases[J]. Chinese Journal of Neonatology, 2014, 29(4): 255-258. DOI:10.3969/j.issn.1673-6710.2014.04.010 |
| [7] |
Ludwig K, De Bartolo D, Salerno A, et al. Congenital anomalies of the tubular gastrointestinal tract[J]. Pathologica, 2022, 114(1): 40-54. DOI:10.32074/1591-951X-553 |
| [8] |
Li J, Gao W, Liu X, et al. Clinical characteristics, prognosis, and its risk factors of anorectal malformations: a retrospective study of 332 cases in Anhui Province of China[J]. J Matern Fetal Neonatal Med, 2020, 33(4): 547-552. DOI:10.1080/14767058.2018.1497596 |
| [9] |
Maya-Enero S, Prat-Ortells J, Martín-Solé O, et al. Distinguishing outcomes of neonatal intestinal volvulus: Review of our experience over the last 20 years[J]. Acta Paediatr, 2022, 111(2): 284-290. DOI:10.1111/apa.16167 |
| [10] |
吕冬梅, 张英杰, 刘鑫春, 等. X线在新生儿消化道畸形诊断中的应用研究[J]. 中国医药指南, 2015, 13(9): 174-175. Lyu DM, Zhang YJ, Liu XC, et al. Application of radiography in the diagnosis of neonatal gastrointestinal malformation[J]. Guide of China Medicine, 2015, 13(9): 174-175. DOI:10.15912/j.cnki.gocm.2015.09.134 |
| [11] |
林紫晴, 成宇璐, 罗慧, 等. 床边超声对新生儿先天性消化道畸形的诊断价值[J]. 中国实用医药, 2020, 15(10): 59-61. Lin ZQ, Cheng YL, Luo H, et al. Diagnostic value of bedside ultrasound in neonatal congenital gastrointestinal malformations[J]. China Practical Medicine, 2020, 15(10): 59-61. DOI:10.14163/j.cnki.11-5547/r.2020.10.024 |
| [12] |
Glosser LD, Lombardi CV, Knauss HM, et al. Case report of congenital intestinal malrotation in an adult discovered three months status-post appendectomy[J]. Int J Surg Case Rep, 2022, 91: 106795. DOI:10.1016/j.ijscr.2022.106795 |
| [13] |
Hameed S, Caro-Domínguez P, Daneman A, et al. The role of sonography in differentiating congenital intrinsic duodenal anomalies from midgut malrotation: emphasizing the new signs of duodenal and gastric wall thickening and hyperechogenicity[J]. Pediatr Radiol, 2020, 50(5): 673-683. DOI:10.1007/s00247-020-04616-1 |
| [14] |
Hosokawa T, Tanami Y, Sato Y, et al. The diagnostic accuracy of ultrasound and upper gastrointestinal contrast studies for locating atresia/stenosis and intestinal malrotation and detecting annular pancreas in pediatric patients with duodenal atresia/stenosis[J]. J Med Ultrason (2001), 2022, 49(2): 299-309. DOI:10.1007/s10396-021-01176-1 |
| [15] |
Leiroz R, Aquino MA, Santos KP, et al. Accuracy of the mid-trimester ultrasound scan in the detection of fetal congenital anomalies in a reference center in northeastern Brazil[J]. J Gynecol Obstet Hum Reprod, 2021, 50(10): 102225. DOI:10.1016/j.jogoh.2021.102225 |
| [16] |
中华医学会小儿外科学分会新生儿外科学组. 常见胎儿结构畸形产前咨询儿外科专家共识[J]. 中华小儿外科杂志, 2020, 41(12): 1057-1068. Neonatal Surgery Group, Branch of Pediatric Surgery, Chinese Medical Association. Pediatric Surgical Expert Consensus on Prenatal Consultation for Common Fetal Structural Abnormalities[J]. Chin J Pediatr Surg, 2020, 41(12): 1057-1068. DOI:10.3760/cma.j.cn421158-20200228-00126 |
 2022, Vol. 21
2022, Vol. 21


