高弓足是一个描述性诊断,通常指足纵弓的抬高,可以是孤立的畸形,也可以是其他畸形的组成部分之一。高弓足非先天性畸形,即使是不能明确存在神经肌肉疾患等原发病的特发性高弓足患儿,其出生时足的外形也常是正常的,高弓足是在生长发育过程中逐渐出现的畸形[1-2]。导致高弓足畸形的神经肌肉性疾患很多,从周围神经病变到中枢神经系统疾患都有涉及,如腓骨肌萎缩症(Charcot-Marie-Tooth disease, CMT)、脊髓栓系综合征、脊髓脊膜膨出、脑性瘫痪等[2-3]。因此高弓足通常并非孤立性畸形,而是系统受累的足部表现。在采取干预治疗前,全面、系统的临床及影像学评估是决定高弓足畸形预后的关键。本文回顾文献,并基于天津医院小儿骨科的诊治经验,阐述儿童高弓足畸形的临床与影像学评估。
一、临床评估 (一) 全身检查在评估足部畸形前,首先需检查患儿全身情况,包括:四肢肌肉有无萎缩、双手握力、身体活动协调性等;是否存在脊柱侧弯,腰骶部有无毛发、皮肤凹陷或窦道,有无脊柱相关手术瘢痕等;双下肢有无不等长,力线有无异常,是否存在膝内、外翻,行走步态是否协调,有无Trendelenburg征或蹲伏步态等。评估患儿全身情况的目的,一是寻找潜在的神经肌肉疾患等原发病,原则上,行足部畸形矫正前,应先评估原发病并做出相应处理,以去除致畸病因;二是评估是否存在合并畸形,如合并踝内翻畸形时,需先矫正踝内翻畸形,同期或二期行足部畸形的矫正[4-5]。见图 1。
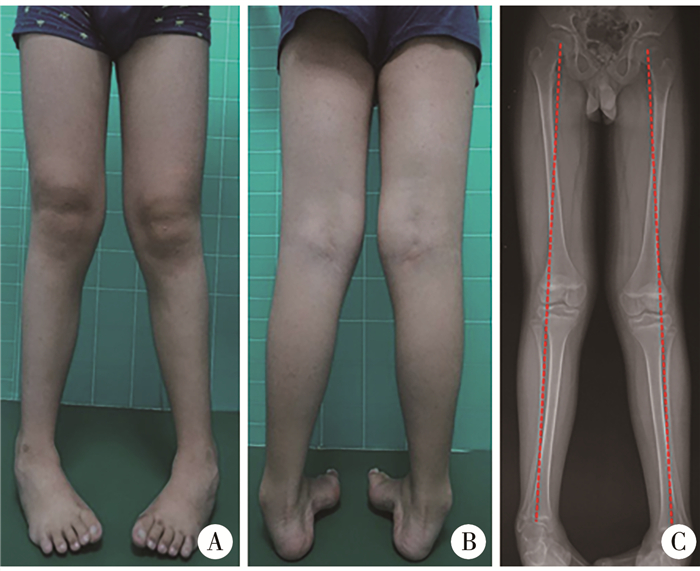
|
图 1 一例13岁男性患儿渐进性双足畸形外观 Fig.1 Holistic view of foot deformity and lower extremities A:双髌骨朝前站立时,双膝外翻;双足外侧缘负重、前足内收;B:后面观,跟腱序列向内侧偏移,后足内翻,踇趾突出于内侧,前足内收;C:双下肢站立位全长正位X线片证实双下肢力线外移-膝外翻 |
按照“足底三脚架”理论,距骨是足的结构及运动的中线,跟骨与第一、第五跖列共同支撑起距骨,形成一个稳定的三脚架结构。高弓畸形可以单独发生在内侧列,也可同时累及内、外侧列。按照高弓畸形的组成,高弓足可以分为单纯高弓足、高弓内翻足以及马蹄高弓内翻足。按照畸形来源,单纯高弓足可以分为前足性高弓、跟性高弓、混合性高弓[4, 6]。
评估足部畸形需分析畸形组成、位置、柔韧性及在步态中足各个节段相对肢体近端的动态位置情况,比如前足相对后足、后足相对于踝关节的位置。在步态循环中,摆动相有无足下垂、有无动力性前足内收;着地相有无踝关节不稳定、有无足底负重点的变化[4]。需分别在非负重及负重下评估畸形情况。在非负重情况下,前足性高弓足畸形的前足相对于后足跖屈、旋前,随畸形进展,负重时足底三脚架内侧抬高,使后足内翻[7]。
足内众多骨相互间形成多个关节,其中最重要的是距下关节。距下关节的活动轴线并不处在标准的冠状位、矢状位或水平位上,而是倾斜的,这也导致足部畸形通常是三维的复合畸形[1, 8]。
非负重下足的检查在患儿坐位下进行,观察双足皮肤有无红肿、胼胝体、溃疡等,检查末梢感觉是否正常[9]。通常胼胝体位置为负重集中点,在高弓足畸形早期,第一跖列下垂,第一跖骨头负重增加,随三脚架逐渐向外侧倾斜,负重力线外移,内侧足底胼胝体逐渐消失,而出现在第五跖骨头及基底处,易出现第五跖骨区疼痛、皮肤溃疡,甚至应力骨折[10-12]。
1. 前足:前足性高弓畸形来源于前足相对于后足的跖屈,跖屈可以发生在内侧跖列,也可发生在整个前足。当发生于内侧跖列时,前足为旋前畸形。这是由于腓骨长肌强于胫前肌、持续牵拉第一跖列所致[4, 9, 12]。应注意是否存在仰趾、爪形趾畸形,仰趾畸形往往是由于踇/趾长伸肌代偿减弱胫前肌背屈踝关节的力量,而强力牵拉足趾所致。爪形趾是因为足内在肌挛缩所致[13]。
2. 中足:中立或内收。高弓足时跟足单亢(calcaneopedal unit, CPU)围绕距骨头、距下关节向内转,足臼对距骨头包容不良,舟骨向距骨头内下方移位,中足相对于后足内收[14, 37]。
3. 后足:中立或内翻。高弓足患儿很少合并明显的跟腱挛缩,前足性高弓畸形明显时,易将前足跖屈畸形误认为整个足的马蹄畸形,而误行不必要的跟腱延长术,进而造成新的肌力不平衡,甚至医源性跟性高弓畸形。评估高弓足患儿后足背屈活动度时,需遮挡前足,观察后足跖侧缘与小腿纵轴线的关系,判断有无马蹄畸形,前足跖侧缘与后足跖侧缘所成夹角为前足跖屈的角度[5, 15]。踝关节维持15°背屈即可满足正常功能。见图 2。
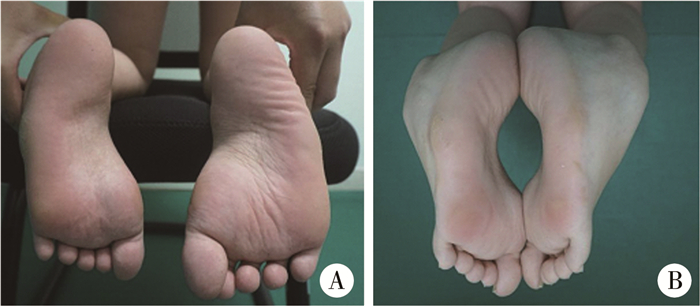
|
图 2 高弓足患儿足底外观 Fig.2 Plantar view of cavus foot A:非负重下双足底可见第五跖骨头、基底部胼胝体形成,前足相对于后足内收;B:未负重时双足明显内翻,第五跖骨基底区域胼胝体显示更明显 |
对马蹄畸形需借助斯氏试验(silfverskiöld test)鉴别踝关节背屈受限的来源,屈曲膝关节至90°以放松腓肠肌,尽量维持距下关节至中立位,检查后足背屈活动度,若背屈<10°,提示比目鱼肌挛缩;若屈膝位后足背屈正常,伸膝位后足背屈<10°,则表明马蹄畸形源于腓肠肌挛缩[16-17]。明确三头肌挛缩来源,可降低过度延长跟腱的风险。见图 3。
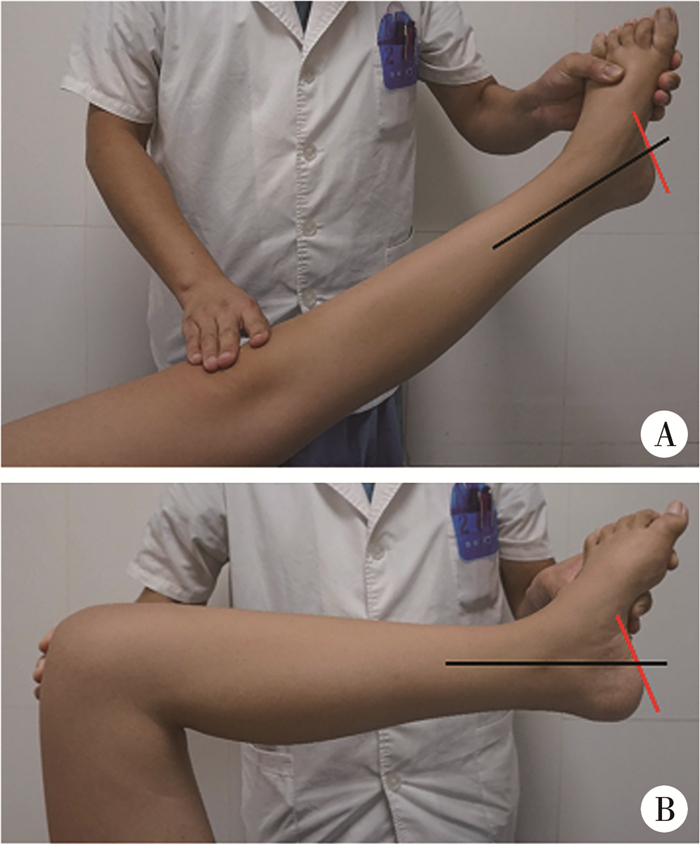
|
图 3 斯氏试验 Fig.3 Silfverskiöld test A:伸膝位后足背屈受限;B:屈膝90°位,后足背屈>15° |
4. 小腿:大部分高弓足患儿伴有胫骨外旋畸形。正常情况下小腿存在0°~15°外旋,大于该角度说明存在小腿外旋畸形[4, 18]。部分患儿在高弓足畸形获得矫正后,双小腿旋转不对称可能需行踝上截骨矫正[5]。见图 4。
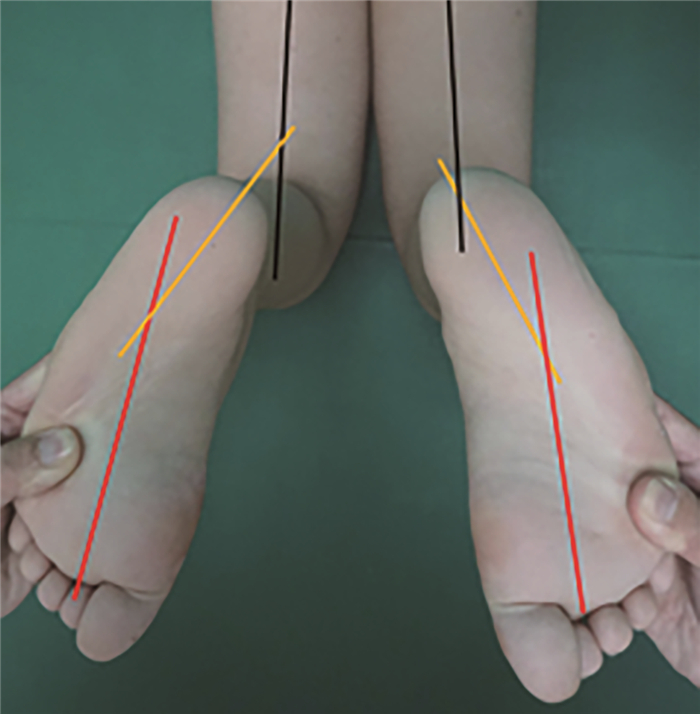
|
图 4 高弓足畸形俯卧位股足角检查方法 Fig.4 Measurement of thigh-foot angle 评估前足相对于后足、后足相对于大腿的轴线;前足相对于后足内收,后足相对于大腿外旋,双侧不对称 |
高弓足畸形为渐进性变化的动态畸形,明确足各阶段性畸形后,需评估各部分畸形的柔韧性,以制定畸形矫正策略[6]。前足畸形最先失去柔韧性,最后失去柔韧性的是后足畸形[19]。Coleman木块试验可用以评估畸形的柔韧性,其方法为:患儿站立,置一厚2.5 cm木块于足跟及外侧列下方,允许第1、2跖列旋前,观察后足能否由内翻位矫正至轻度外翻位,若能则提示后足畸形是柔软的;否则后足内翻为固定性畸形[20-21]。该方法后来由Mosca[5]加以改良,仅将木块放置于外侧2~3跖列下方,允许后足及内侧列自由活动。对存在后足内翻且合并跟腱挛缩的患儿,因站立时跟腱的强力牵拉锁住了距下关节,使其不能外翻,而在行木块试验时易出现畸形僵硬的假象,此时借助Mubarak旋前试验评估后足畸形的柔韧性可能更准确,其方法为:患儿跪在椅子上,双足悬空,检查者双手握住前足使其旋前,观察后足轴线与小腿纵轴线间的关系,若内翻对位可变为轻度外翻位,则提示后足为柔软型畸形[19, 22]。
(三) 站立位检查让患儿分别面对及背对医生,站立在地板或者凳子上,双足分开与肩同宽。识别并借助骨盆、髌骨、胫骨结节等解剖标志,判断下肢力线以及足与胫骨、髋关节、骨盆的旋转性对位关系,见图 1。面向医生时,可以从前面观察各个足趾是否同时负重,有无仰趾畸形;观察前足有无内收,或在水平面上观察足的内侧缘是否平直;足跟是否突出于内踝后方,正常情况下在前方看不到足跟内侧缘;当后足存在内翻时,则可于内侧看到足跟“躲猫猫征”[23-24],见图 5。当患儿背对医生时,可直观观察到跟腱走行、足跟位置以及能否接触地面,确定有无后足内翻及马蹄足畸形[25]。当发现后足存在内翻或外翻畸形时,可通过检查内外踝的对应关系来鉴别畸形位于踝关节还是距下关节水平,见图 6。
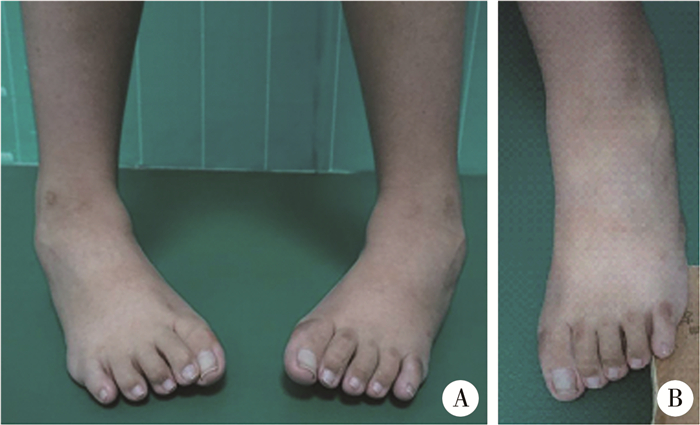
|
图 5 高弓足畸形木块试验水平位观 Fig.5 Horizontal view of Coleman block test A:负重位可见双足前足内收,踇趾不能着地,存在仰趾畸形,外踝明显凸出,足的外侧缘呈弧形;B:木块试验下前足内收部分改善,提示单纯软组织手术不能矫正全部畸形 |
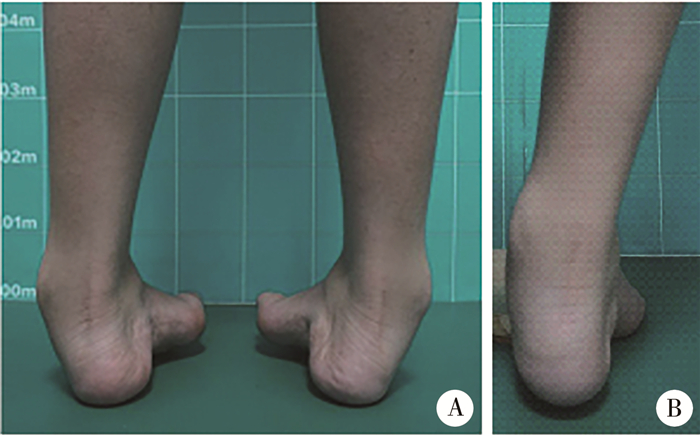
|
图 6 高弓足畸形木块试验后面观 Fig.6 Posterior view of Coleman block test A:后面观后足明显内翻,外踝突出,前足明显内收,第一跖骨头不能负重;B:木块试验下左足前足内收畸形改善,后足内翻不能矫正至轻度外翻位 |
医生面向患儿检查足内侧面,观察踇趾等是否能接触地面,有无仰趾、爪形趾畸形,第一跖骨头是否下垂,前足相对于后足、后足相对于踝关节的对位关系;在侧位观可初步鉴别高弓畸形来源,是前足性、后足性,还是混合性高弓;若为前足性高弓,可鉴别是内侧列高弓,还是内外侧列均存在畸形[22, 26]。
术后随访时应用同样的方法检查并评估手术治疗效果。见图 7。
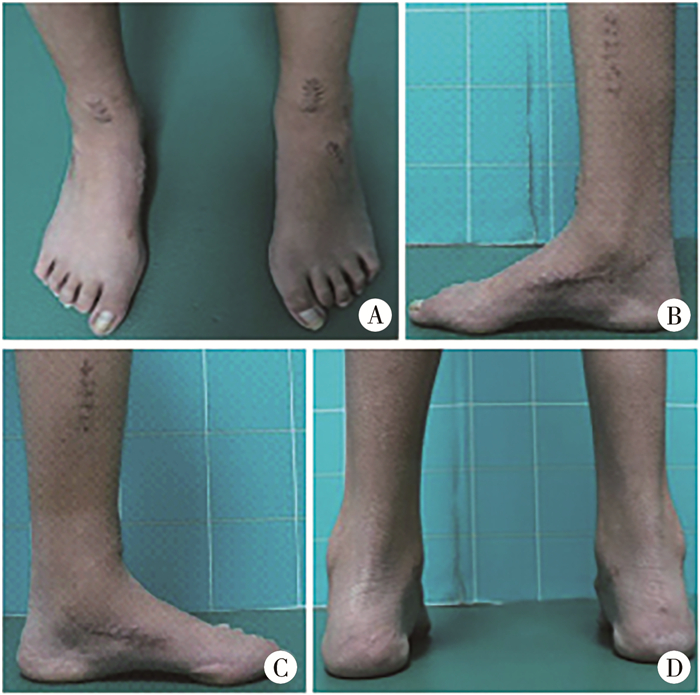
|
图 7 高弓足畸形男孩行软组织及骨性矫正术后2年外观 Fig.7 Postoperative appearances A:冠状位踇趾仰趾畸形消失,足内外侧缘恢复平直;B、C:内侧观示踇趾仰趾畸形消失,足弓降低;D:后足力线恢复至轻度外翻,前足内收畸形消失 |
足为众多肌肉提供抵止点,这些肌肉包括足内在肌和足外在肌。距骨是足踝解剖、运动功能的中心,众多的足外在肌肌腱行经踝关节、距下关节旋转轴线的不同象限后,抵止在足的不同位置,在肌肉收缩时形成了踝关节、距下关节不同方向的运动。众多肌肉功能上相互拮抗与协同。肌力不平衡,特别是拮抗肌间的失衡是高弓畸形发生、进展的重要因素[26-27]。明确肌力失衡位置有助于畸形矫正后的肌腱转位。但需注意检查踝关节及距下关节的活动度,避免将畸形僵硬导致的活动受限误认为是肌力减弱[10, 26, 28]。
检查距下关节活动度时,患儿取坐位、跪立位或俯卧位,足部悬空,轻度背屈踝关节,使距骨锁止在踝穴内,检查者一手握持踝上,一手握住足跟,内外翻后足,该活动度即为距下关节活动度[29]。
高弓足患儿重点检查胫前肌、胫后肌、腓骨肌等肌肉的力量。按照Medical Research Council (MRC)肌力评分系统分级,确定拟转移肌腱有3级以上的肌力[26]。
二、影像学评估对于高弓足患儿的综合评估,影像学检查非常重要,需拍摄骨盆正位片、双下肢站立位全长片、负重踝关节正侧位片、负重足正侧位片、木块试验足正侧位片、负重跟骨轴位像/Saltzman片、木块试验跟骨轴位片/Saltzman片。对于怀疑存在脊髓病变患儿还需行脊柱全长正侧位片、脊柱全长MRI检查[30-32]。
骨盆正位片可明确患儿是否合并髋关节发育不良;双下肢站立位全长片可明确双下肢力线及长短情况;负重踝关节正位片可提示踝关节是否存在内/外翻畸形,侧位片可排除是否存在导致踝关节背屈受限的骨性畸形[8, 33]。
(一) 负重踝关节正侧位X线片患儿站在矮凳上,背对放射暗盒,投射中心置于双踝关节水平中心[25]。
评估胫骨远端关节面与距骨穹隆关节面是否平行,评估关节匹配情况;测量胫骨远端外侧角(LDTA),平均89°,评估是否存在踝关节内外翻畸形[8, 32]。必要时拍内/外翻应力位X线片,评估踝关节稳定性。见图 8。
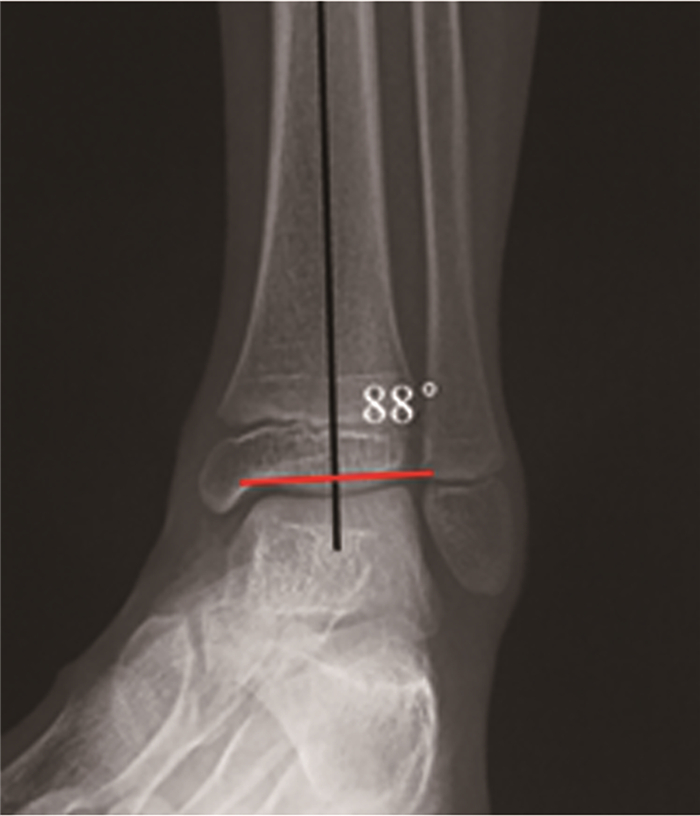
|
图 8 9岁男性左侧高弓足患儿负重踝关节正位X线片 Fig.8 Weight bearing anteroposterior radiograph of ankle |
于负重踝关节侧位X线片上测量胫骨远端前侧角,平均80°,该角度增大会导致踝背屈受限;儿童胫骨远端骨化不全时该角度会有所变化。
(二) 负重足正位X线片摄片时双足同平面负重,投射中心对准第一跖趾关节,投射方向与头侧成10°~15°角。理想情况下在负重位足正位X线片上,跟骨纵轴线向远端延伸通过第四跖骨纵轴线;距骨纵轴线与第一跖骨纵轴线相重合[34]。测量正位X线片Méary角,又称距骨-第一跖骨角,即距骨纵轴线与第一跖骨纵轴线所成夹角。正常为+12°~-10°,平均+4°外展[5]。高弓足患儿前足多旋前,负重时三脚架向外侧倾斜,随畸形发展,前足逐渐内收,跖骨重叠率逐渐增加。高弓足时跟足单亢围绕距骨头、距下关节向内转,足臼对距骨头包容不良,舟骨向距骨头内下方移位,表现为舟骨对距骨头包容不良。距骨纵轴线与跟骨纵轴线所成夹角为距跟角(Kite角),正常15°~30°,距下关节内翻时,跟骨在距骨下方向内旋转,距跟角减小[25, 35]。见图 9。

|
图 9 高弓足畸形负重位足正位X线片 Fig.9 Weight bearing anteroposterior radiograph of foot A:负重足正位X线片示距跟角减小,前足内收,Méary角增大,跗骨、跖骨基底重叠率增加;B:木块试验下负重足正位X线片示,距跟角增大,前足由内收自行矫正至轻度外展,跖骨重叠率降低,证明该患儿为柔软型畸形 |
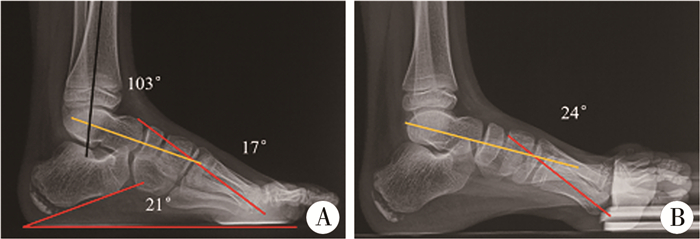
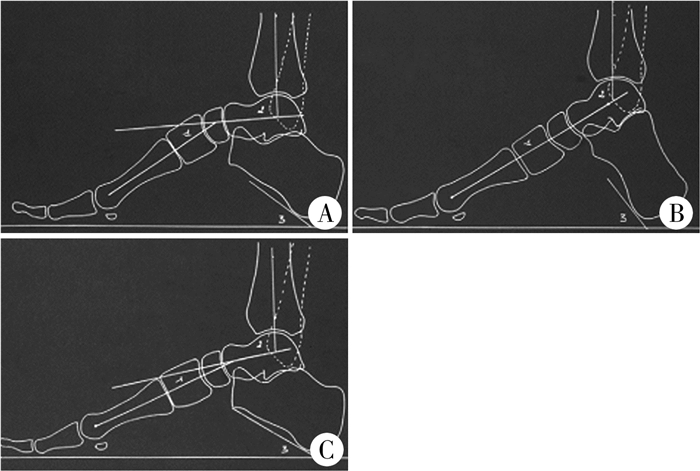
患儿双足于同平面等负重,分别拍摄侧位X线片。对于正常足,摄片时投射方向垂直于足内侧缘即可;当前足存在内收或外展畸形时,应以踝关节为参考拍摄侧位片,其标准是踝关节水平腓骨后侧皮质与胫骨后侧缘相贴[5]。在标准侧位上,距骨顶关节面为穹隆形,侧位片显示距骨穹隆低平,是拍片时距骨相对外旋所致[31]。在侧位像上测量Méary角,正常应在-5°~+5°之间,高弓足患儿该角明显增大;在侧位片上,跟骨的纵轴线与第一跖骨纵轴线分别代表后足及前足力线,交点即为畸形顶点,通常位于中足[5, 14, 22]。木块试验下,代偿了前足旋前畸形,第一跖列屈曲畸形显示更清楚(图 10)。测量跟骨Pitch角,即跟骨前下方皮质连线与负重面所成夹角,>30°提示存在高弓畸形;胫距角为胫骨纵轴线与距骨纵轴线所成夹角,正常为110°。前足性高弓足距下关节内翻,距骨趋于水平,距跟角减小[14-15]。距跟角为距骨纵轴线与跟骨前下缘连线所成夹角,正常15°~30°。根据测量胫距角、Méary角、跟骨Pitch角的大小,可判断单纯性高弓畸形的来源:前足性高弓,Méary角增大,跟骨Pitch角正常,胫距角减小;后足性(跟性)高弓,Méary角正常,跟骨Pitch角增大,胫距角增大;混合性高弓,Méary角增大,跟骨Pitch角增大,胫距角正常[36]。见图 11。
|
图 10 负重位足侧位X线片 Fig.10 Weight bearing lateral radiograph of foot A:负重足侧位X线片显示Méary角增大,跟骨Pitch角正常,胫距角减小,为前足性高弓畸形;B:木块试验下,前足旋前畸形代偿,Méary角增大 |
|
图 11 高弓足分型 Fig.11 Classification of cavus foot A:前足性高弓; B:后足性高弓; C:混合性高弓 |
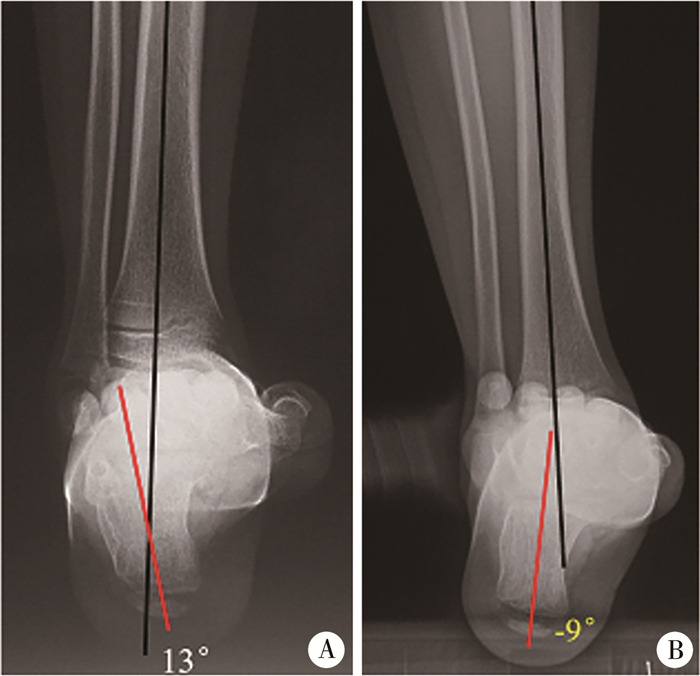
1. Saltzman位片:摄片时患儿站立在一透X光平台上,管球位于后方,投射方向与水平面成20°角向下,接收器放置于足的前下方垂直于投射方向,与水平面成70°角,投射中心对准第二跖骨轴线。图像可清晰显示跟骨形态,不像在跟骨轴位片上跟骨明显拉长。测量胫骨纵轴与跟骨纵轴的关系,评估后足有无内外翻,理想情况下跟骨负重点位于胫骨纵轴线下方;正常情况下后足相对胫骨成0°~5°外翻对位[30, 32]。见图 12。
|
图 12 负重位后足X线片-Saltzman位 Fig.12 Weight bearing lateral hindfoot view-Saltzman view A:Saltzman位显示跟骨内翻;B:木块试验下跟骨轻度外翻,证实后足为柔软性畸形 |
2. 负重位跟骨轴位片(Harris片):摄片时双足同平面等负重,投射方向与小腿成45°角,图像可清晰显示距下关节后侧关节间隙,评估有无关节融合及关节匹配情况;借助胫骨纵轴线与跟骨纵轴线的位置关系,评估有无后足内外翻畸形。该体位X线片评估后足力线的作用与Saltzman位类似[32-37]。
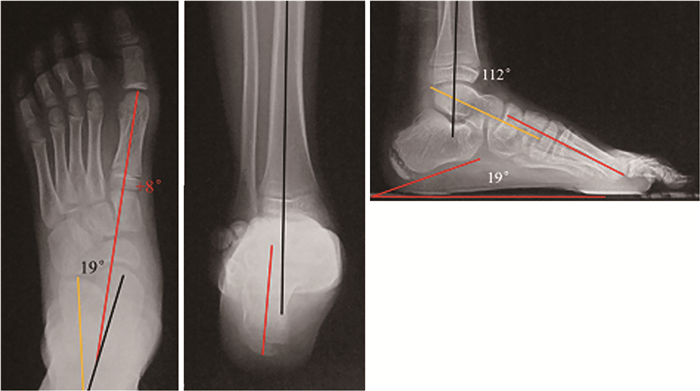
为评估畸形足的柔韧性,同时拍摄Coleman木块试验下负重足正侧位、Saltzman位片。对比木块试验前后正位像上距跟角、Méary角变化情况,关注前足内收、距舟关节包容情况及距下关节内翻改善情况;在木块试验下代偿了前足旋前畸形,负重足侧位片上能更直观、准确地显示第一跖骨跖屈的角度,即Méary角;观察木块试验下后足内翻能否矫正至轻度外翻位,若不能则提示后足内翻畸形僵硬。评估畸形柔韧性对治疗选择至关重要,柔软性畸形常可通过软组织手术矫正。见图 13。
|
图 13 高弓足患儿行软组织手术后1年随访情况 Fig.13 Postoperative radiographic follow-ups 负重位X线片,足正侧位、Saltzman位显示前、中、后足力线恢复良好 |
综上所述,高弓足是继发于潜在神经肌肉疾患的多平面、多阶段复合三维畸形,追求更好的畸形矫正效果及远期预后,有赖于全面、系统、准确的术前评估。全面评估患儿全身情况有利于明确原发病,在矫正足部畸形前,应尽量治疗原发病,以延缓畸形进展,降低术后复发风险;同时,应兼顾下肢合并畸形,必要时予分期或同期矫正;应综合足部畸形的静态、动态临床评估及影像学评估,明确节段性畸形的组成和畸形柔韧性,制定综合的个性化矫正策略;同时,应结合肌力评估,寻找肌力失衡位置,谨慎转移肌腱,调整肌力平衡,以阻止或延缓畸形复发。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 文献检索为陈兆强, 论文讨论分析为张中礼
| [1] |
Bernasconi A, Cooper L, Lyle S, et al. Pes cavovarus in charcot-Marie-tooth compared to the idiopathic cavovarus foot: A preliminary weightbearing CT analysis[J]. Foot Ankle Surg, 2021, 27(2): 186-195. DOI:10.1016/j.fas.2020.04.004 |
| [2] |
Frederic Shapiro. Pediatric orthopedic deformities, volume 2, developmental disorders of the lower extremity: hip to knee to ankle and foot[M]. Springer, 2019, 762.
|
| [3] |
Visser HJ, Wolfe J, Kouri R, et al. Neurologic conditions associated with cavus foot deformity[J]. Clin Podiatr Med Surg, 2021, 38(3): 323-342. DOI:10.1016/j.cpm.2021.03.001 |
| [4] |
Akoh CC, Phisitkul P. Clinical examination and radiographic assessment of the cavus foot[J]. Foot Ankle Clin, 2019, 24(2): 183-193. DOI:10.1016/j.fcl.2019.02.002 |
| [5] |
Mosca VS. Principles and management of pediatric foot and ankle deformities and malformations[M]. Philadelphia, PA: Wolters Kluwer/ Lippincott Williams & Wilkins, 2014: 33-34.
|
| [6] |
Faldini C, Traina F, Nanni M, et al. Surgical treatment of cavus foot in Charcot-Marie-tooth disease: a review of twenty-four cases: AAOS exhibit selection[J]. J Bone Joint Surg Am, 2015, 97(6): e30. DOI:10.2106/JBJS.N.00794 |
| [7] |
Paulos L, Coleman SS, Samuelson KM. Pes cavovarus.Review of a surgical approach using selective soft-tissue procedures[J]. J Bone Joint Surg Am, 1980, 62(6): 942-953. DOI:10.2106/00004623-198062060-00010 |
| [8] |
Kelikian AS. Sarrafian's anatomy of the foot and ankle descriptive, topographic, functional[M]. 3rd Edition. Wolters Kluwer/Lippincott Williams & Wilkins, 2011, 684-685.
|
| [9] |
Berciano J, Gallardo E, García A, et al. New insights into the pathophysiology of pes cavus in charcot-marie-tooth disease type 1a duplication[J]. J Neurol, 2011, 258(9): 1594-1602. DOI:10.1007/s00415-011-6094-x |
| [10] |
Georgiadis AG, Spiegel DA, Baldwin KD. The cavovarus foot in hereditary motor and sensory neuropathies[J]. JBJS Rev, 2015, 3(12): e5. DOI:10.2106/JBJS.RVW.O.00024 |
| [11] |
Bluth B, Eagan M, Otsuka NY. Stress fractures of the lateral rays in the cavovarus foot: indication for surgical intervention[J]. Orthopedics, 2011, 34(10): e696-e699. DOI:10.3928/01477447-20110826-28 |
| [12] |
Grady JF, Schumann J, Cormier C, et al. Management of midfoot cavus[J]. Clin Podiatr Med Surg, 2021, 38(3): 391-410. DOI:10.1016/j.cpm.2021.02.004 |
| [13] |
Schwend RM, Drennan JC. Cavus foot deformity in children[J]. J Am Acad Orthop Surg, 2003, 11(3): 201-211. DOI:10.5435/00124635-200305000-00007 |
| [14] |
Kim BS. Reconstruction of cavus foot: a review[J]. Open Orthop J, 2017, 11: 651-659. DOI:10.2174/1874325001711010651 |
| [15] |
Mortenson KE, Fallat LM. Principles of Triple arthrodesis and limited arthrodesis in the cavus foot[J]. Clin Podiatr Med Surg, 2021, 38(3): 411-425. DOI:10.1016/j.cpm.2020.12.014 |
| [16] |
Barouk P, Barouk LS. Clinical diagnosis of gastrocnemius tightness[J]. Foot Ankle Clin, 2014, 19(4): 659-667. DOI:10.1016/j.fcl.2014.08.004 |
| [17] |
Silfverskiöld N. Reduction of the uncrossed two-joints muscles of the leg to one-joint muscles in spastic conditions[M]. Acta Chir Scand, 1924, 56: 315-330.
|
| [18] |
Hansen ST. The cavovarus/supinated foot deformity and external tibial torsion: the role of the posterior tibial tendon[J]. Foot Ankle Clin, 2008, 13(2): 325-328. DOI:10.1016/j.fcl.2008.01.001 |
| [19] |
Myerson MS, Myerson CL. Cavus foot: deciding between osteotomy and arthrodesis[J]. Foot Ankle Clin, 2019, 24(2): 347-360. DOI:10.1016/j.fcl.2019.02.007 |
| [20] |
Coleman SS, Chesnut WJ. A simple test for hindfoot flexibility in the cavovarus foot[J]. Clin Orthop Relat Res, 1977(123): 60-62. |
| [21] |
Gopinathan NR. Clinical orthopedic examination of a child[M]. CRC Press, 2021, 152.
|
| [22] |
Mubarak SJ, Van Valin SE. Osteotomies of the foot for cavus deformities in children[J]. J Pediatr Orthop, 2009, 29(3): 294-299. DOI:10.1097/BPO.0b013e31819aad20 |
| [23] |
Rosenbaum AJ, Lisella J, Patel N, et al. The cavus foot[J]. Med Clin North Am, 2014, 98(2): 301-312. DOI:10.1016/j.mcna.2013.10.008 |
| [24] |
Wong CK, Gidali A, Harris V. Deformity or dysfunction? osteopathic manipulation of the idiopathic cavus foot: a clinical suggestion[J]. N Am J Sports Phys Ther, 2010, 5(1): 27-32. |
| [25] |
Mana RA. Mann's surgery of the foot and ankle[M]. EditionD, Saunders, 2014, 47-49.
|
| [26] |
Randt TQ, Wolfe J, Keeter E, et al. Tendon transfers and their role in cavus foot deformity[J]. Clin Podiatr Med Surg, 2021, 38(3): 427-443. DOI:10.1016/j.cpm.2021.02.005 |
| [27] |
Huber M. What is the role of tendon transfer in the cavus foot?[J]. Foot Ankle Clin, 2013, 18(4): 689-695. DOI:10.1016/j.fcl.2013.08.002 |
| [28] |
Myerson MS, Myerson CL. Managing the complex cavus foot deformity[J]. Foot Ankle Clin, 2020, 25(2): 305-317. DOI:10.1016/j.fcl.2020.02.006 |
| [29] |
Iyer KM, Khan WS. Orthopedics of the Upper and Lower Limb[M]. Edition. Springer, 2020, 424-427.
|
| [30] |
Maynou C, Szymanski C, Thiounn A. The adult cavus foot[J]. EFORT Open Rev, 2017, 2(5): 221-229. DOI:10.1302/2058-5241.2.160077 |
| [31] |
Aminian A, Sangeorzan BJ. The anatomy of cavus foot deformity[J]. Foot Ankle Clin, 2008, 13(2): 191-198. DOI:10.1016/j.fcl.2008.01.004 |
| [32] |
Davids JR, Gibson TW, Pugh LI. Quantitative segmental analysis of weight-bearing radiographs of the foot and ankle for children: normal alignment[J]. J Pediatr Orthop, 2005, 25(6): 769-776. DOI:10.1097/01.bpo.0000173244.74065.e4 |
| [33] |
Rozbruch SR, Hamdy RC. Limb Lengthening and Reconstruction Surgery Case Atlas. Step by step approach to cavus foot[M]. Springer, 2015, 827-831.
|
| [34] |
Ritchie GW, Keim HA. A radiographic analysis of major foot deformities[J]. Can Med Assoc J, 1964, 91(16): 840-844. |
| [35] |
Anderson J, Read J. Atlas of imaging in sports medicine[M]. McGraw-Hill, 2008.
|
| [36] |
Wicart P. Cavus foot, from neonates to adolescents[J]. Orthop Traumatol Surg Res, 2012, 98(7): 813-828. DOI:10.1016/j.otsr.2012.09.003 |
| [37] |
Seringe R, Wicart P. The talonavicular and subtalar joints: the "calcaneopedal unit" concept[J]. Orthop Traumatol Surg Res, 2013, 99(6 Suppl): S345-S355. DOI:10.1016/j.otsr.2013.07.003 |
 2022, Vol. 21
2022, Vol. 21


