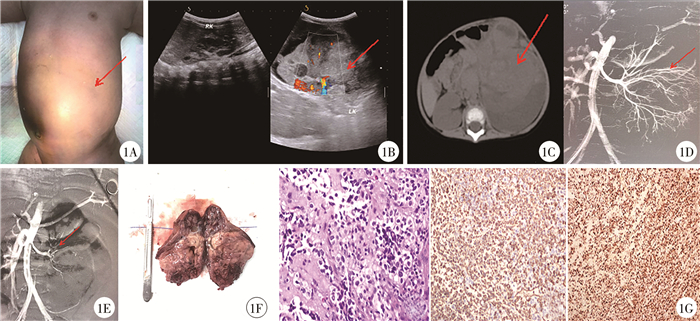
患儿男,8月龄,3 d前不慎自床上摔下,于当地医院诊断为“左肾挫伤”。采用保守治疗后效果不佳转入昆明市儿童医院。体检结果:一般情况尚可,体温36.8 ℃,心率121次/分,呼吸30次/分,体重8 kg;生长发育正常,心肺查体无异常,腹部膨隆(图 1A),左腹部触及一大小约9 cm×8 cm×8 cm包块,质硬,活动度差。无传染病史和家族遗传病史。血常规:血红蛋白79 g/L,绒毛膜促性腺激素(human choionic gonadotophin, HCG) 0.1 mIU/mL,癌胚抗原(carcino-embryonic antigen, CEA) 0.7 ng/mL, 甲胎蛋白(alpha fetoprotein, AFP)34.6 ng/mL, 神经元特异性烯醇化酶(neuron-specific enolase, NSE)146.4 ng/mL。尿常规:红细胞(+),血肌酐及尿素氮正常。B超检查提示左肾9.9 cm×5.7 cm,左肾上半肾实质回声增强,下半肾回声不均,可见一混合回声区,范围约6.6 cm×5.3 cm,不规则形,边界欠清,内部呈等回声及低回声混杂。彩色多普勒血流显像(color Doppler flow imaging, CDFI)提示其内可见短棒状血流信号。左肾周围无回声区,呈局限性,其内可见等回声絮状分隔,右肾未见明显异常(图 1B)。CT检查提示左肾体积增大,形态不规则,其内密度混杂,边缘不清,包膜下见弧形混杂密度灶,CT值12~38 HU,胰腺受压向右前方移位,显示欠清,左肾下极邻近肠管局部肠壁增厚,肠间隙显示不清,其内密度增高,CT值约38 HU(图 1C)。入院4 h后复查血红蛋白为65 g/L,复查B超提示左肾区包块进行性增大。左侧肾动脉造影见左侧肾动脉增多扭曲紊乱,染色不均匀,肾静脉回流延迟。
|
图 1 1例儿童肾恶性横纹肌样瘤破裂患儿图片 A:腹部外观,箭头示左腹部明显膨隆; B: 肾脏B超图,箭头示左肾下半肾回声不均;C: 双肾CT扫描图, 箭头示左肾增大、形态不规则、密度混杂; D: 左肾介入栓塞前造影, 箭头示左肾动脉增多扭曲紊乱; E: 左肾介入栓塞后造影图; F: 手术切除左肾; G: 肾脏恶性横纹肌样瘤患儿肾脏肿块病理图, HE染色(×100); 免疫组化Vim(+); 免疫组化Ki67(+) Fig.1 Rupture of malignant rhabdoid tumor of kidney |
结合患儿外伤史及入院NSE偏高,考虑左侧肾脏肿瘤破裂可能,开放手术风险极大,遂先行左肾动脉栓塞术。经2.7 F微导管注入聚乙烯醇颗粒栓塞剂(polyvinyl alcohol,PVA)栓塞颗粒+造影剂混合液,一次栓塞左侧肾脏外周分支血管,栓塞面积约90%,栓塞效果良好(图 1D、图 1E)。术后第3天于全身麻醉下行左肾切除术,术中见腹膜后左肾周围大量陈旧性血凝块,左肾中下极处肾脏肿大变形,质地呈囊实性,表面凹凸不平,完整取出肾脏,肿瘤大小约7 cm×6 cm×6 cm,切除左输尿管,探查肾蒂、肾周围及输尿管均无肿大淋巴结(图 1F)。后转入肿瘤科继续治疗,全身PET-CT检查未见肿瘤转移。病理检查提示肿瘤细胞呈圆形、梭形,片状或弥漫分布,细胞囊泡状染色质,显著的红核仁和胞浆内嗜酸性包涵体,核分裂多见,边缘区见残余的肾小球和肾小管结构,血管内见肿瘤组织侵犯。免疫组化染色:WT-1(-)、CyclinD1(部分+)、EMA(部分+)、Ki-67(+90%)、Vim(+)、CD56(-)、Myogenin(-)、Bcl-2(-)、FLi-1(-)、S-100(-)、DES(-)、CK(-)、CD34(-)、CD31(-),详见图 1G。术后诊断:外伤后左肾恶性横纹肌样瘤破裂。予长春新碱+阿霉素+环磷酰胺等化疗,随访至术后6个月未见肿瘤转移及复发。本研究经昆明市儿童医院伦理委员会审批通过(2022-03-139-K01)。
讨论恶性横纹肌样瘤可发生于全身多种组织器官,其中以MRTK、中枢恶性横纹肌样瘤较为多见,约占MRT的75%[1-2]。肾脏MRT最初被描述为肾母细胞瘤的高度侵袭性变异型,1981年被明确为一种独立的病理学类型,因细胞形态学上与有着横纹肌分化的恶性肿瘤相似,被命名为肾恶性横纹肌样瘤[3-4]。在所有儿童恶性肿瘤中,肾脏肿瘤约占7%,而MRTK仅占儿童肾脏肿瘤的0.9% ~2%[5-6]。
目前关于MRTK的发病原因尚不清楚,但MRTK患儿均具有普遍性特征,即22号染色体上的hSNF5/INI1基因出现突变,提示该病的发生与分子遗传学关系密切[7]。大多数学者认为肾恶性横纹肌样瘤起源于具有多分化潜能的原始细胞,但目前仍将其列为组织来源不明的肿瘤。MRTK临床表现以肉眼血尿最为常见,还包括腹部包块、腹胀、腹痛等表现。MRTK侵袭性强,进展迅速,转移率较高,最常见的转移部位为肺[8]。与其他肾脏肿瘤相比,MRTK的影像学表现缺乏特异性[9]。本例患儿门诊行CT平扫,因病情变化较快,尚未完善增强CT检查。MRTK肿瘤标本切面呈鱼肉样,肿瘤细胞为中等大小,卵圆形或圆形,细胞核偏位,核呈空泡状,染色质丰富,胞浆内嗜酸性包涵体,核分裂多,出血坏死明显。免疫组化染色显示多数病例Vimentin、CK、EMA、CD99表达阳性。因MRTK患儿均具有普遍性的hSNF5/INI1基因缺失和突变,有研究发现INI1基因为肿瘤抑制基因,此基因的缺失和突变可能通过影响细胞内信号的传导,促进肿瘤形成[10-11]。其病理学特征是MRTK和其他肾脏来源肿瘤及腹腔内肿瘤的鉴别点。综上,MRTK的诊断需结合临床表现及影像学检查,病理学检查是诊断MRTK的金标准。
目前MRTK的治疗方式主要是手术切除,辅以化疗、放疗。本例患儿保守治疗效果不佳,造影见左肾动脉增多,扭曲紊乱,染色不均匀,肾静脉回流延迟,因此考虑为肾肿瘤破裂可能,而不是单纯的肾破裂。因肾恶性肿瘤往往血管增生丰富,开放手术治疗恶性肿瘤破裂出血过程中难以找到确切出血点,手术较正常肾脏破裂出血更困难。故在考虑肾肿瘤破裂出血以后,采用PVA颗粒行左肾动脉栓塞术。PVA颗粒具有栓塞效果确切、再通复发率低、长期疗效理想的特点。因此,对于儿童肾破裂或肾肿瘤破裂患儿,在保守治疗无效、开放手术风险极大的情况下,介入治疗或可作为一种有效的选择。儿童肾脏血管较成人细,栓塞过程需掌握栓塞剂的剂量并控制栓塞的范围。目前关于术后化疗的方案尚不统一,有文献报道应用VDC(长春新碱、阿霉素、环磷酰胺)与ICE(异环磷酰胺、卡铂、依托泊苷)交替的方案治疗,可改善MRTK的预后[12-13]。但由于MRTK具有高度侵袭性及进展性,手术切除后即使辅助化疗和放疗,仍会快速出现肿瘤复发或进展,预后极差,存活率低。此外,发病年龄是影响MRTK预后的独立因素,即发病年龄越小,预后越差[8]。
综上所述,MRTK好发于儿童,多因血尿就诊。本例患儿因外伤导致肿瘤破裂出血而就诊实为特殊,临床工作中有疑似肾挫伤出血的患儿需考虑肿瘤破裂的可能性,建议在患儿入院后常规采血中完善肿瘤标记物检查。MRTK侵袭性及恶性程度高,进展快,复发及转移率高,预后极差。但目前病因尚未明确,暂无确切有效的治疗方法。对于这一罕见肿瘤,有必要开展多中心临床和基础研究,进一步探讨MRTK发生发展过程中的分子生物学机制,并为研发靶向药物治疗提供参考依据。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 文献检索为周念,论文调查设计为严兵,数据收集与分析为唐浩宇、张黄成昊,论文结果撰写、论文讨论分析为夭志刚
| [1] |
Furtwängler R, Kager L, Melchior P, et al. High-dose treatment for malignant rhabdoid tumor of the kidney: No evidence for improved survival-The Gesellschaft für Pädiatrische Onkologie und Hämatologie (GPOH) experience[J]. Pediatr Blood Cancer, 2018, 65(1): 26746. DOI:10.1002/pbc.26746 |
| [2] |
Zhuge Y, Cheung MC, Yang R, et al. Pediatric non-Wilms renal tumors: subtypes, survival, and prognostic indicators[J]. J Surg Res, 2010, 163(2): 257-263. DOI:10.1016/j.jss.2010.03.061 |
| [3] |
Szymanski KM, Tabib CH, Idrees MT, et al. Synchronous perivesical and renal malignant rhabdoid tumor in a 9-year-old boy: a case report and review of literature[J]. Urology, 2013, 82(5): 1158-1160. DOI:10.1016/j.urology.2013.04.050 |
| [4] |
Ahmed HU, Arya M, Levitt G, et al. Part I: primary malignant non-Wilms' renal tumours in children[J]. Lancet Oncol, 2007, 8(8): 730-737. DOI:10.1016/S1470-2045(07)70241-3 |
| [5] |
Dome JS, Fernandez CV, Mullen EA, et al. Children's Oncology Groups 2013 bluepnnt for research: renal tumors Pediati Blood[J]. Cancer, 2013, 60(7): 994-1000. DOI:10.1093/pch/16.4.223 |
| [6] |
Farmakife SG, Siegel MJ. Rhabdoid tumor: an aggressive renal medullary tumorof childhood[J]. J Comput Assist Tomogr, 2015, 39(1): 44-46. DOI:10.1097/RCT.0000000000000195 |
| [7] |
Hoot AC, Russo P, Judkins AR, et al. Immunohistochemical analysis of hSNF5/INI1 distinguishes renal and extra-renal malignant rhabdoid tumors from other pediatric soft tissue Tumors[J]. Am J Surg Pathol, 2004, 28(11): 1485-1491. DOI:10.1097/01.pas.0000141390.14548.34 |
| [8] |
焦丽丽, 宋宏程, 孙宁, 等. 婴幼儿肾脏恶性横纹肌样瘤诊治分析[J]. 临床小儿外科杂志, 2016, 15(4): 368-370. Jiao LL, Song HC, Sun N, et al. Diagnosis and treatment of malignant rhabdoid tumor of kidney in infants and toddlers[J]. J Clin Ped Sur, 2016, 15(4): 368-370. DOI:10.3969/j.issn.1671-6353.2016.04.017 |
| [9] |
Agrons GA, Kingsman KD, Wagner BJ, et al. Rhabdoid tumor of the kidney in children: a comparative stduy of 21 cases[J]. AJR Am J Roentgenol, 1997, 168(2): 447-451. DOI:10.2214/ajr.168.2.9016225 |
| [10] |
Haber C, Laggner U, Slavc I, et al. Immunohistochemical analysis of INI1 protein in malignant pediatric CNS tumors: Lack of INI1 in atypical teratoid/rhabdoid tumors and in a fraction of primitive neuroectodermal tumors without rhabdoid phenotype[J]. Am J Surg Pathol, 2006, 30(11): 1462-1468. DOI:10.1097/01.pas.0000213329.71745.ef |
| [11] |
Russo R, Biegel JA. SMARCB1/INI1 alterations and hepatoblastoma: another extrarenal rhabdoid tumor revealed?[J]. Pediatr Blood Cancer, 2009, 52(3): 312-313. DOI:10.1002/pbc.21893 |
| [12] |
Yamamoto M, Suzuki N, Hatakeyama N, et al. Treatment of stage Ⅳ malignant rhabdoid Tumor of the kidney (MRTK) with ICE and VDCy.A case report[J]. J Pedialr Hematol Oncol, 2006, 28(5): 286-289. DOI:10.1097/01.mph.0000212901.84146.5a |
| [13] |
Koga Y, Matsuzaki A, Suminoe A, et al. Long-term survival after autologous peripheral blood stem cell transplantation in two patients with malignant rhabdoid tumor of the kidney[J]. Pediatr Blood Cancer, 2009, 52(7): 888-890. DOI:10.1002/pbc.21958 |
 2022, Vol. 21
2022, Vol. 21


