2. 上海市儿童医院肾脏科, 上海 200062
2. Department of nephrology, Shanghai Children's Hospital, Shanghai Jiao Tong University, Shanghai 200062, China
原发性肾病综合征(primary nephrotic syndrome, PNS)是由遗传、免疫、感染等因素引发的肾脏疾病。PNS患儿受脂质代谢紊乱的影响,体内血液黏稠度增加,血容量减少,血液处于高凝状态,进而增加血栓栓塞的发生风险。上海市儿童医学中心近期收治1例肾病综合征患儿行胸腔镜肺叶切除术后发生下肢多发动脉血栓病例,现结合文献分析PNS患儿围手术期危险因素及处理对策。
患儿男,5岁5个月,因浮肿2月余入院。入院前2月余在无明显诱因下出现双下肢凹陷性水肿,随之眼睑及全身均出现浮肿,呈对称性,无泡沫尿、肉眼血尿,无发热、咳嗽、四肢无力等,于当地医院就诊,尿常规检查提示尿蛋白+++,血液生化检查提示白蛋白低下、总胆固醇升高,考虑肾病综合征,予醋酸泼尼松片及托拉塞米口服。之后出现腹痛,腹部B超检查提示大量腹水,转至上级医院进一步就诊,24 h尿蛋白定量波动在9~15.37 g,尿常规检查提示尿蛋白++++,予口服醋酸泼尼松片40 mg/d及利尿等对症治疗,肾穿刺病理学检查结果提示为肾小球微小病变; 期间因发热、咳嗽等症状查胸部CT,结果提示双肺炎症、双侧胸腔积液,伴双肺部分实变、心包积液、腹腔积液。血液肺炎支原体检测阳性,予头孢及阿奇霉素抗感染后复查胸部CT未见明显好转,且伴有肺部反复感染,为求进一步治疗转入本院,门诊以“肾病综合征、肺部感染”收入本院肾脏科。病程期间患儿精神睡眠可,胃纳可,小便量较前减少,大便正常。无特殊既往史。
入院查体:血压96/63 mmHg,脉搏65次/分,体重22 kg,身高108 cm,一般情况良好,全身皮肤未见明显皮疹及出血点,颜面部及眼睑稍肿胀,双肺呼吸音粗,未闻及明显干湿性啰音; 心脏听诊正常; 腹膨隆、触诊软,无压痛、反跳痛,肝脾肋下未扪及,移动性浊音(+),四肢活动可,肌力及肌张力正常,四肢肿胀,皮肤稍紧绷,压之无凹陷,神经系统查体阴性。
患儿入院后胸部增强CT检查提示左下肺叶肺隔离症伴感染,考虑临床治疗PNS的过程中糖皮质激素的应用在一定程度上抑制了患儿免疫功能,可能诱发易感染灶感染或导致已感染灶难以控制[1]。患儿此前治疗过程中曾出现反复肺部感染,当地医院考虑肺炎,本次入院胸部CT证实为肺隔离症,其为易感染病灶,不利于肾病的治疗; 且目前肺隔离症的治疗主要采用胸腔镜微创手术,创伤较小,恢复较快,肾脏科会商外科后转外科行胸腔镜下肺部病灶切除手术。手术后水肿及小便情况恢复正常,白细胞及中性粒细胞等炎症指标正常,之后在全麻下行胸腔镜下左下肺切除术,术中见左肺下叶基底段充气明显,局部肺组织囊性病变,异常动脉由胸主动脉发出,予可吸收夹阻闭离断。术后当天撤离呼吸机,生命体征平稳,予“罗氏芬”抗炎及“速尿”利尿。病理检查结果证实为左下肺叶隔离肺伴感染。
手术后第2天,患儿诉左下肢麻木、疼痛,查体发现左下肢皮肤温度较对侧降低。急查下肢超声及CTA提示左侧髂外、髂内动脉上段及腘动脉均无显示,考虑为多发动脉血栓形成(图 1),凝血功能检查提示:活化部分凝血活酶时间49.3 s,D-二聚体0.61 mg/L,抗凝血酶Ⅲ 29.6%。请肾脏科会诊后,给予尿激酶溶栓治疗及静脉输入甲强龙治疗。术后第7天(溶栓治疗第5天)下肢血管超声复查提示左侧髂外动脉内低回声及混合回声,可能为血栓形成; 双侧下肢深静脉管腔血流通畅,未见栓塞表现。术后第11天(溶栓治疗后第9天)及术后第15天(溶栓治疗后第13天)下肢血管超声复查均提示双侧下肢深动脉未见明显异常,双侧下肢深静脉管腔内血流通畅,未见栓塞表现,停止溶栓治疗。患儿于手术后第20天痊愈出院。
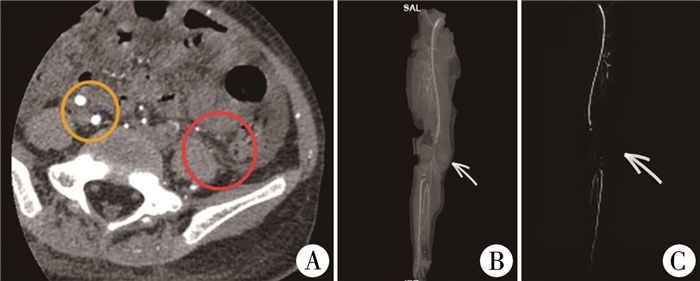
|
图 1 PNS患儿影像学检查结果 Fig.1 Imaging results of PNS child A:左侧(红圈)髂内、外动脉与右侧(黄圈)相比均不显示;B、C:左下肢三维血管重建腘动脉未显示(箭头处) |
复习相关文献,PNS以静脉系统发生血栓概率较高,动脉血栓栓塞发生率较低; PNS并发动脉血栓中,PNS患儿影像学检查结果详见图 1。以单部位血栓多见,多部位血栓较少见,相关文献报道见表 1。
| 表 1 PNS并发多部位动脉血栓病例报道 Table 1 Case reports of PNS complicated by multi-site arterial thrombosis |
|
|
血栓栓塞相关因素包括血液高凝状态、血管内皮损伤、血流动力学改变。导致血液高凝状态的因素包括血小板的活化聚集、凝血系统激活、抗凝系统功能下降、利尿剂的血液浓缩作用等[2]。PNS常见并发症包括感染、高凝状态所致血栓形成甚至栓塞、电解质紊乱、低血容量休克及急性肾功能衰竭等。据报道,PNS患者形成血栓的概率为正常人的8倍[3]。这可能是由于肾小球疾病引发血浆内重要抗凝蛋白(如抗凝血酶Ⅲ、蛋白C及蛋白S)从小便中丢失,而血浆低蛋白血症可刺激血小板聚集并促进肝脏合成止血蛋白,如纤维蛋白原、凝血因子Ⅴ和凝血因子Ⅷ、血管性血友病因子(von willebrand factor, VWF),这些因素导致了PNS患者内环境的高凝状态[4-5]。血清纤维蛋白原水平升高与抗凝血酶Ⅲ水平降低、血栓栓塞的关系已被证实[6]。血液高凝状态所致血栓栓塞多为静脉血栓,如脑静脉、肢体深静脉及肾静脉血栓,动脉血栓少见,动脉多发血栓更为少见[7-9]。有作者报道,PNS确诊前6个月具有较高的动脉或静脉血栓发生率,年发生率分别为9.85%和5.52%,但随后25年的随访中,动脉血栓、静脉血栓的发生率几乎相同。由于部分血栓栓塞患者无临床症状,PNS发生血栓事件的风险较难估计,成人为3% ~50%,儿童为2% ~5%[8-11]。原发性肾病综合征可能更易并发血栓及栓塞事件,且男性儿童更易发生血栓及栓塞事件,但其易感机制尚不明确[12]。患者年龄、长期卧床史、心血管疾病史、静脉置管史、糖皮质激素用量及利尿剂的使用等是PNS并发血栓栓塞的危险因素[13-16]。
分析上述血栓栓塞事件的危险因素,大多数学者认为,当血清白蛋白低于20 g/L时,机体处于高凝状态[16-17]; 较多学者提出低血清白蛋白与血栓形成有关,D-二聚体对PNS合并血栓栓塞事件的预警作用较为可靠[12]。有学者认为低白蛋白血症仅仅与静脉血栓形成相关[4],因为动脉血栓患者的血清白蛋白水平并不低,但也有研究发现低血清白蛋白是动脉血栓的危险因素[18]。其余动脉栓塞的相关因素包括年龄、性别、高血压、吸烟、糖尿病、低肾小球滤过率、遗传性蛋白C及蛋白S缺乏[19-20]。通常下肢静脉血栓形成可表现为双下肢不对称水肿,而下肢动脉血栓常表现为下肢麻木、疼痛、体表温度低、感觉异常,严重情况下可导致下肢缺血缺氧甚至组织坏死,影响患者生活质量甚至危及生命[7]。动脉血栓在脑动脉、肺动脉及股动脉中常见,这与血流分支多、湍流明显有关。但PNS通常发生在周围动脉,多伴有感染及血管穿刺等高危因素[11]。其他部位的动脉栓塞也有报道,如腹主动脉、肾动脉、肠系膜动脉。由于PNS患者多有明显的下肢水肿表现,部分患者伴有肿胀、疼痛、麻木等不适,因而因下肢动脉血栓所致的不适易被忽略或误诊,导致患者截肢率高、预后差[18]。早期诊断及治疗对预防此类不良事件的发生具有非常重要的意义[21-23]。纤维蛋白原、D-二聚体异常增高对血管栓塞疾病有重要的提示意义[12]。使用低分子肝素可预防血栓形成[4]。血栓发生后,低分子肝素的早期应用有利于改善患者预后,须注意监测凝血指标,防止超治疗状态发生[8, 24]。目前有关他汀类药物及抗血小板药物预防血栓的研究也在进行之中[10]。若发生动脉血栓,则治疗成为第一要素,但目前尚无统一的治疗方案,尿激酶、低分子肝素、华法林等药物溶栓治疗方案疗效确切[12]。美国胸科医师学会推荐静脉注射普通肝素(unfractionated heparin, UFH)作为小儿股动脉血栓形成的初始治疗方案,并建议溶栓治疗和外科干预作为抢救治疗方案[25]。
本例确诊PNS 2月余,入院时血生化指标提示低白蛋白血症(血白蛋白 < 14.46 g/L),24 h尿蛋白增高(3.84 g),尿蛋白/肌酐比值上升(34.16),术前由于基础疾病应用糖皮质激素治疗时间较长,可增加凝血因子活性,减弱纤维蛋白溶解,抑制肝素释放,导致凝血功能增加,抗凝作用下降,从而形成血栓。其次,患儿有手术高危因素,术前未行抗凝等预处理,术后应用利尿剂,增加血液粘稠度,促进血小板聚集,易于形成血栓。第三,患儿术后肢体制动,导致血液流通缓慢,易致血小板聚集。庆幸的是患儿出现症状后立即行血管超声及CTA明确诊断,及时应用溶栓治疗,未致病情恶化,未予手术取栓,也未导致截肢等严重后果。
患儿此前在PNS治疗过程中出现肺部反复感染,影响疾病治疗,且胸部CT明确诊断为肺隔离症,故具备手术指征,可行手术治疗。但就此病例而言,患儿仅在临床、体格检查及炎症指标结果好转后行手术治疗,也应考虑手术治疗是否仓促,因为仅出现临床症状好转,而实验室检查结果仍有低白蛋白血症及高胆固醇血症等情况下,可能会增加术后血栓形成的风险,但目前未见相关文献报道。故而PNS患儿围手术期准备可能更为严苛,适合手术的生化指标范围需进一步研究。
综上所述,PNS患儿动脉血栓虽少见,但起病急,易于忽略,要警惕每个有可疑症状的患者,不可大意,不可存侥幸心理,如动脉栓塞没有及时发现可对患儿造成不可逆转的伤害,早期诊断、积极治疗,方可取得好的疗效。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 文献检索为郝雅静、陈小龙、蔡怀卿,病例资料提供为李佳,论文讨论分析为郝雅静、沈立、康郁林、黄文彦、张儒舫,论文撰写为郝雅静
| [1] |
彭丽红, 尹小文. 糖皮质激素治疗肾病综合征并发重症肺炎的临床观察[J]. 临床合理用药杂志, 2016, 9(34): 44-45. Peng LH, Yin XW. Clinical observations of glucocorticoid therapy for nephrotic syndrome with severe pneumonia[J]. Chinese Journal of Clinical Rational Drug Use, 2016, 9(34): 44-45. DOI:10.15887/j.cnki.13-1389/r.2016.34.025 |
| [2] |
刘彤. 原发性肾病综合征合并高尿酸血症的血栓栓塞研究进展[J]. 国际泌尿系统杂志, 2019, 39(4): 727-730. Liu T. A correlation analysis of thrombosis in primary nephrotic syndrome complicated with hyperuricemia[J]. International Journal of Urology and Nephrology, 2019, 39(4): 727-730. DOI:10.3760/cma.j.issn.1673-4416.2019.04.045 |
| [3] |
Adike A, Cherry M, Awar M. Case report: acute cerebellar thrombosis in an adult patient with IgM nephropathy[J]. Methodist deBakey Cardiovascular Journal, 2015, 11(4): 247-249. DOI:10.14797/mdcj-11-4-247 |
| [4] |
Kelddal S, Nykjær KM, Gregersen JW, et al. Prophylactic anticoagulation in nephrotic syndrome prevents thromboembolic complications[J]. BMC Nephrology, 2019, 20(1): 139. DOI:10.1186/s12882-019-1336-8 |
| [5] |
Barbano B, Gigante A, Amoroso A, et al. Thrombosis in nephrotic syndrome[J]. Seminars in Thrombosis and Hemostasis, 2013, 39(5): 469-476. DOI:10.1055/s-0033-1343887 |
| [6] |
Labidi J, Selmi Y, Ariba YB, et al. A case of abdominal aortic thrombosis associated with the nephrotic syndrome[J]. Saudi J Kidney Dis Transpl, 2017, 28(1): 174-177. DOI:10.4103/1319-2442.198246 |
| [7] |
Wang CS, Greenbaum LA. Nephrotic Syndrome[J]. Pediatric clinics of North America, 2019, 66(1): 73-85. DOI:10.1016/j.pcl.2018.08.006 |
| [8] |
Suri D, Ahluwalia J, Saxena AK, et al. Thromboembolic complications in childhood nephrotic syndrome: a clinical profile[J]. Clinical and Experimental Nephrology, 2014, 18(5): 803-813. DOI:10.1007/s10157-013-0917-2 |
| [9] |
马颐姣, 高晓洁, 贾实磊, 等. 儿童原发性肾病综合征并发颅内静脉血栓的临床特点及预后[J]. 中国小儿急救医学, 2019, 26(4): 301-304. Ma YJ, Gao XJ, Jia SL, et al. Clinical features and prognosis of primary nephrotic syndrome complicated with cerebral venous sinus thrombosis in children[J]. Chin Pediatr Emerg Med, 2019, 26(4): 301-304. DOI:10.3760/cma.j.issn.1673-4912.2019.04.014 |
| [10] |
Pincus KJ, Hynicka LM. Prophylaxis of thromboembolic events in patients with nephrotic syndrome[J]. Annals of Pharmacotherapy, 2013, 47(5): 725-734. DOI:10.1345/aph.1R530 |
| [11] |
Han KH, Park JY, Min SK, et al. Bilateral iliac and popliteal arterial thrombosis in a child with focal segmental glomerulosclerosis[J]. Korean Journal of Pediatrics, 2016, 59(5): 242-245. DOI:10.3345/kjp.2016.59.5.242 |
| [12] |
陈鹭, 王辉, 沈颖. 儿童肾病综合征合并血栓栓塞23例回顾分析[J]. 中国实用儿科杂志, 2012, 27(6): 428-431. Chen L, Wang H, Shen Y. Nephrotic syndrome complicated with thromboembolism in children: a retrospective analysis of 23 cases[J]. Chinese Journal of Practical Pediatrics, 2012, 27(6): 428-431. |
| [13] |
Tavil B, Kara F, Topaloglu R, et al. Case series of thromboembolic complications in childhood nephrotic syndrome: Hacettepe experience[J]. Clinical and Experimental Nephrology, 2015, 19(3): 506-513. DOI:10.1007/s10157-014-1005-y |
| [14] |
Kerlin BA, Haworth K, Smoyer WE. Venous thromboembolism in pediatric nephrotic syndrome[J]. Pediatric nephrology (Berlin, Germany), 2014, 29(6): 989-997. DOI:10.1007/s00467-013-2525-5 |
| [15] |
Kerlin BA, Blatt NB, Fuh B, et al. Epidemiology and risk factors for thromboembolic complications of childhood nephrotic syndrome: a Midwest Pediatric Nephrology Consortium (MWPNC) study[J]. J Pediatr, 2009, 155(1): 105-110. DOI:10.1016/j.jpeds.2009.01.070 |
| [16] |
杨剑, 周美兰. 原发性肾病综合征并发血栓栓塞的危险因素及预防措施[J]. 临床医学研究与实践, 2018, 3(33): 9-10. Yang J, Zhou ML. Risk factors and preventive measures for primary nephrotic syndrome complicated with thrombembolism[J]. Clinical Research and Practice, 2018, 3(33): 9-10. DOI:10.19347/j.cnki.2096-1413.201833004 |
| [17] |
白媛, 胡晓芸. 新型抗凝药物防治静脉血栓栓塞症的研究进展[J]. 国际呼吸杂志, 2016, 36(15): 1197-1200. Bai Y, Hu XY. Advances of new anticoagulant drugs in prevention and treatment of venous thromboembolism[J]. Int J Respir, 2016, 36(15): 1197-1200. DOI:10.3760/cma.j.issn.1673-436X.2016.15.017 |
| [18] |
杨文芳, 陈文腾. 肾病综合征并发动脉血栓病例回顾性分析[J]. 齐齐哈尔医学院学报, 2018, 39(1): 22-26. Yang WF, Chen WT. Nephrotic syndrome complicated with arterial thrombosis: a retrospective study[J]. Journal of Qiqihar University of Medicine, 2018, 39(1): 22-26. DOI:10.3969/j.issn.1002-1256.2018.01.009 |
| [19] |
Mahmoodi BK, ten Kate MK, Waanders F, et al. High absolute risks and predictors of venous and arterial thromboembolic events in patients with nephrotic syndrome: results from a large retrospective cohort study[J]. Circulation, 2008, 117(2): 224-230. DOI:10.1161/circulationaha.107.716951 |
| [20] |
Mahmoodi BK, Brouwer JL, Veeger NJ, et al. Hereditary deficiency of protein C or protein S confers increased risk of arterial thromboembolic events at a young age: results from a large family cohort study[J]. Circulation, 2008, 118(16): 1659-1667. DOI:10.1161/circulationaha.108.780759 |
| [21] |
Togashi H, Shimosato Y, Saida K, et al. Childhood nephrotic syndrome complicated by catastrophic multiple arterial thrombosis requiring bilateral above-knee amputation[J]. Front Pediatr, 2020, 8: 107. DOI:10.3389/fped.2020.00107 |
| [22] |
Fujinaga S, Sakuraya K. Spontaneous femoral artery thrombosis in childhood-onset nephrotic syndrome[J]. Pediatr Int, 2019, 61(5): 526-527. DOI:10.1111/ped.13842 |
| [23] |
Singhal R, Brimble KS. Thromboembolic complications in the nephrotic syndrome: pathophysiology and clinical management[J]. Thrombosis Research, 2006, 118(3): 397-407. DOI:10.1016/j.thromres.2005.03.030 |
| [24] |
Okada M, Akimoto T, Kawamata M, et al. Retroperitoneal bleeding: an experience during prophylactic anticoagulation in a patient with nephrotic syndrome[J]. Clin Med Insights Case Rep, 2017, 10: 1179547617723317. DOI:10.1177/1179547617723317 |
| [25] |
Monagle P, Chalmers E, Chan A, et al. Antithrombotic therapy in neonates and children: american college of chest physicians evidence-based clinical practice guidelines (8th Edition)[J]. Chest, 2008, 133(6 Suppl): 887s-968s. DOI:10.1378/chest.08-0762 |
| [26] |
Chuang CH, Lee CT, Cheng YF, et al. Bilateral renal infarctions and lower limbs artery thrombosis in a patient with nephrotic syndrome[J]. Journal of Nephrology, 2004, 17(2): 311-315. |
| [27] |
董雪竹. 肾病综合征合并髂动脉血栓1例[J]. 中国冶金工业医学杂志, 2008, 25(6): 759-760. Dong XZ. Nephrotic syndrome complicated with iliac artery thrombosis: one case report[J]. Chinese Medical Journal of Metallurgical Industry, 2008, 25(6): 759-760. DOI:10.3969/j.issn.1005-5495.2008.06.128 |
| [28] |
佟铸, 张建, 谷涌泉, 等. 肾病综合征合并腹主动脉血栓形成及下肢动脉栓塞一例[J]. 中华普通外科杂志, 2009, 24(11): 918. Tong Z, Zhang J, Gu YQ, et al. Nephrotic syndrome with abdominal aortic thrombosis and lower extremity arterial embolism: one case report[J]. Chinese Journal of General Surgery, 2009, 24(11): 918. DOI:10.3760/cma.j.issn.1007-631X.2009.11.017 |
| [29] |
Haddad S, Ghédira-Besbes L, Lajmi K, et al. Lower-limb arterial thrombosis in a relapse of nephrotic syndrome[J]. Arch Pediatr, 2010, 17(9): 1317-1319. DOI:10.1016/j.arcped.2010.06.008 |
 2022, Vol. 21
2022, Vol. 21


