尿道下裂是小儿泌尿系统常见畸形,绝大多数尿道下裂患儿需要通过外科手术进行治疗[1]。尿道外口狭窄及尿线方向异常是尿道下裂修复手术后常见并发症。有学者报道,在重度尿道下裂手术中采用减容技术可以改善尿流,但其研究对象为使用包皮内瓣代尿道、需要在手术中横断尿道板的病例[2]。保留尿道板的尿道下裂修复手术中,阴茎头减容技术该如何实施以及实施后对于改善尿流是否奏效尚无文献报道。本研究探讨在尿道下裂修复中应用阴茎头沟背侧局部减容技术,旨在改善尿道下裂术后尿道外口形态及尿流方向,现报道如下。
材料与方法 一、临床资料本研究为回顾性研究。相关研究方案经过本单位伦理审查委员会审查批准[批准文号:伦审(研)2020年第152号]。以四川省人民医院2019年1月至2021年4月在尿道下裂修复中采用阴茎头沟背侧局部减容术的64例患儿为研究对象。排除标准:①手术中需要切断尿道板病例; ②合并膀胱功能障碍病例; ③单纯行尿道瘘修补等而不涉及尿道外口的病例; ④随访资料不全病例。本研究最终共纳入64例患儿,抚养性别均为男性,根据是否有尿道下裂手术史分为初治组(n=20)和再手术组(n=44)。收集两组性别、年龄等人口学资料,以术中完成阴茎皮肤脱套以及阴茎矫直后尿道口位置作为尿道下裂分型依据,记录分型情况及手术方式。
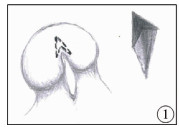
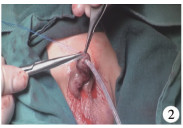
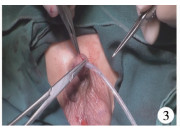
二、阴茎头沟背侧局部减容术手术方法阴茎根部扎止血带,阴茎头沟背侧区域注射1 ∶ 100 000肾上腺素液。平行阴茎头舟状沟远端边缘,分别于背侧1.5 mm位置左右两侧各做一1.5~2.0 mm皮肤切线,于中线处距切线背侧2~3 mm处向原切线两侧端各做一皮肤切线(图 1),切除切线内皮肤,朝向阴茎近侧方向楔形切除阴茎头海绵体(图 2),7 - 0可吸收缝线缝合中线区创面,并缝合两侧皮肤切口(图 3)。完成操作后尿道口呈纵裂外观,开口宽大(图 4)。
|
图 1 减容切口示意图及切除组织示意图 Fig.1 Schematic diagram of volume reduction incision and tissue resected |
|
图 2 在尿道下裂患儿阴茎头沟背侧进行局限性减容操作 Fig.2 Application of limited volume reduction of dorsal navicular fossa after urethroplasty |
|
图 3 完成减容操作后以7 - 0缝线缝合减容腔隙 Fig.3 Volume reduction cavity was sutured with 7 - 0 suture |

|
图 4 完成减容后尿道口接近正常外观,开口宽大,呈裂隙状。箭头指示处为减容切口 Fig.4 After volume reduction, meatus presented a normal appearance.The arrow denoted volume reduction incision |
手术后常规留置导尿管,无特殊情况则术后第9天拔除尿管后出院,有创面感染等其他情况者延长留置导尿时间,并积极治疗并发症。通过门诊或网络随访,术后3~6个月门诊检测自由尿流率并记录最大尿流率,由门诊医师按照HOSE评分系统进行评分[3]。记录并发症发生情况,按照Clavien-Dindo分级系统进行分级[4]; 将Ⅲ级以上(包含Ⅲ级)并发症定义为严重并发症。对于术后尿线细、尿流率低,经评估为尿道口局部狭窄者予糠酸莫米松尿道外口涂抹,每晚一次,至症状缓解,最长疗程不超过1个月。对于并发尿道皮肤瘘者,早期予延长尿管留置时间及积极伤口管理以促进愈合; 经保守治疗无效者,必要时予手术干预。
四、统计学处理采用SPSS 20.0进行统计学分析。计量资料以x±s表示。并发症的发生率比较采用卡方检验; 尿流率及HOSE评分的组间比较采用独立样本t检验; 再手术组术前、术后HOSE评分比较采用配对t检验。P<0.05为差异有统计学意义。
结果初治组手术时平均月龄(36.50±15.33)个月,再手术组手术时平均月龄(49.07±23.52)个月,差异有统计学意义(t=2.180,P=0.030)。经术中评估,初治组中有远端型8例,中间型12例。再手术组中,尿道阴茎体中远段裂开6例,尿道瘘26例,尿道狭窄10例,尿道憩室3例,阴茎残留弯曲11例; 其中12例为2种症状并存。所有患者手术顺利。两组手术方法比较见表 1。
| 表 1 初治组与再手术组手术方法比较[n(%)] Table 1 Comparison of surgical approaches between two groups[n(%)] |
|
|
术后随访6~24个月。总体并发症发生率为17.19%(11/64),其中初治组为10.00%(2/20),再手术组为20.45%(9/44),两组差异无统计学意义(χ2=0.450,P=0.500)。具体并发症分布情况见表 2。将所有记录到的并发症按Clavien-Dindo分级系统分级后,初治组有Ⅰ级并发症1例,发生率为5.00%(1/20),Ⅲ级并发症1例,发生率为5.00%(1/20);再手术组有Ⅰ级并发症1例,发生率为2.27%(1/44),Ⅲ级并发症8例,发生率为18.18%(8/44)。两组均无Ⅱ级并发症及Ⅳ级以上并发症。初治组严重并发症(Clavien-Dindo Ⅲ级及以上并发症)发生率为5%(1/20),再手术组为18.18%(8/44),两组严重并发症发生情况比较无统计学意义(χ2=1.040,P=0.310)。本研究中2例Ⅰ级并发症均经药物保守治疗后痊愈; 9例严重并发症均经再次手术治疗后痊愈。
| 表 2 初治组与再手术组并发症比较[n(%)] Table 2 Distribution of complications for two groups[n(%)] |
|
|
所有患者术后尿道口外观呈纵裂状,尿线呈水平抛物线,除2例术后尿道外口狭窄外,其余患者尿道开口宽大。术后3个月两组平均最大尿流率为(9.67±1.81)mL/s,其中初治组为(9.49±1.73)mL/s,再手术组为(9.75±1.85)mL/s,两组差异无统计学意义(t=0.520,P=0.610)。初治组术后HOSE评分为(15.55±0.69)分; 再手术组HOSE评分术前为(13.32±1.12)分,术后为(15.55±0.76)分。初治组与再手术组术后评分差异无统计学意义(t=-0.020,P=0.980);经配对t检验发现,再手术组术前与术后评分差异有统计学意义(t=-11.600,P < 0.001)。两组随访结果比较详见表 3。
| 表 3 初治组与再手术组术后随访结果比较 Table 3 Comparison of postoperative follow-up results between two groups |
|
|
尿道下裂是小儿泌尿外科常见疾病,但因为尿道下裂修复手术并发症较多,长久以来,国内尿道下裂患儿都集中在为数不多的尿道下裂治疗中心[5]。尿道狭窄是尿道下裂修复术后常见并发症之一,发生后处理棘手,给患儿及家属带来巨大困扰[6]。相比之下,从治疗开始就有目的地预防尿道狭窄的发生,比尿道狭窄发生后进行一系列补救措施更有意义。尿道外口及吻合口是尿道下裂术后尿道狭窄的最常见部位[7-10]。我们前期研究发现,相对宽敞的流出道有助于减少尿道下裂手术后尿道瘘及尿道狭窄等并发症[2]。但该研究的主要研究对象为需要横断尿道板的重度尿道下裂病例,上述结论能否推广到保留尿道板的手术中,尚不明确。本手术设计阴茎头沟背侧局部减容,其原理之一是适度减少阴茎头局部容积,为形成更宽敞的流出道创造条件。更宽敞的流出道意味着发生尿道狭窄的可能性更小[11]。同时,依据管道流体力学原理,更大的流出道内径也意味着更小的侧壁压力。
本研究总体并发症发生情况与其他术式相当[12-14]。并发症的种类也与其他尿道下裂修复术式相同[15]。无Ⅳ级以上重大并发症。运用该技术的初治病例其并发症发生情况与再手术组相当。总体而言,该技术在初治及再手术患儿中均具有较好的安全性。在使用该技术的病例中,尿道瘘为最常见并发症。5例术后出现尿道瘘的患儿中,1例因术后1个月会阴外伤后出现尿道会阴瘘,推测与手术无关; 其余4例中,2例发生在冠状沟,2例发生在阴茎体远侧,这些患儿最终均行二期手术修复。在本组病例中,我们也观察到有2例患儿在拔除尿管后尿线满意,但术后3周出现尿线变细或者尿线方向改变为向下的情况,考虑可能与头沟背侧操作后瘢痕增生改变了流出道有关。对于这2例患儿,我们采用糠酸莫米松软膏尿道口局部涂抹治疗,经过3~4周的保守治疗后尿线得以改善。因此,对于使用该技术的患儿,在术后1个月左右需要密切观察尿线改变情况,有尿线变细或尿线方向改变者需要积极干预。以糠酸莫米松为代表的糖皮质激素治疗此类瘢痕效果确切。
在既往发表的文献中,关注尿道下裂术后尿线方向的研究相对较少[16]。但部分尿道下裂患儿术后尿线方向明显异常是客观存在的,给病人及其家属带来诸多不便[17]。部分患儿术后虽然尿道开口于阴茎头,但尿线过于偏向阴茎腹侧甚至垂直于阴茎体,导致患儿虽然尿道开口位置正常,但站立排尿容易打湿鞋裤,故仍然需要蹲位排尿。目前多数专家认同一个成功的尿道下裂修复手术应该能够让患儿像正常人一样站立排尿[18]。因此,如何避免尿道下裂修复术后尿线方向明显异常也应纳入手术医生的研究范畴。阴茎头沟背侧减容技术可以让尿道开口向阴茎背侧方向移动,让尿道外口位于阴茎头端,呈裂隙状,接近正常尿道外口外观。同时,该手术可以模拟成形正常男性尿道舟状窝,形成阴茎头段尿道局部膨大,让新成形尿道更接近正常尿道解剖结构,最终获得接近正常男性的尿线。
阴茎头沟背侧的局限性减容适用于保留尿道板类的尿道下裂修复手术。对于需要断板使用皮瓣或其他移植物替代尿道的尿道下裂修复手术,则可以选择阴茎头海绵体局部减容技术获得宽敞流出道,而不推荐使用该技术[2]。此外,对于以尿线方向异常为主诉或仅存在阴茎头段尿道狭窄的再手术病例,也可以选择此技术。在使用此技术时,应该注意减容创面尿道侧保留适当厚度,以保证必要的血供。特别是在配合纵切尿道板卷管尿道成形术的使用时,应注意纵切尿道板深度的控制,避免与减容操作腔隙相连通。
本研究也存在一定的局限性。首先这是一项回顾性研究,涉及病程较多,对部分不需要特殊干预的Clavien-Dindo Ⅰ级并发症的记录可能不够全面。其次,使用本技术在操作过程中会不可避免带来阴茎头部分海绵体组织的丢失,虽然相对来说丢失的组织量并不多,但丢失的这部分组织会不会导致阴茎头性敏感度降低,还需要进一步评价。此外,本组病例均为儿童患者,其经验能否推广至成年尿道下裂修复手术中,尚需进一步评估。最后,尿道下裂术后并发症有相当一部分发生在术后远期,因此对于该技术的评价还需要更长期的观察。
总之,阴茎头沟背侧局部减容技术安全、可行。在经过选择的尿道下裂病例中应用该技术,可以改善尿道外口形态及尿流方向。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 文献检索为杨博、覃道锐,论文调查设计为唐耘熳、覃道锐,数据收集与分析为王学军、毛宇,论文结果撰写为覃道锐,论文讨论分析为唐耘熳、覃道锐、杨博
| [1] |
高媛媛, 张兹镇, 张亚. 先天性尿道下裂自然病因研究进展[J]. 临床小儿外科杂志, 2021, 20(1): 81-85. Gao YY, Zhang ZZ, Zhang Y. Recent advances in etiology of environmental factors in congenital hypospadias[J]. J Clin Ped Sur, 2021, 20(1): 81-85. DOI:10.12260/lcxewkzz.2021.01.016 |
| [2] |
覃道锐, 唐耘熳, 王学军, 等. 阴茎头海绵体减容技术在中重度尿道下裂修复手术阴茎头成形中的应用[J]. 中国修复重建外科杂志, 2018, 32(11): 1454-1457. Qin DR, Tang YM, Wang XJ, et al. Application of cavernosum reduction technology during glanuloplasty for repairing moderate-severe hypospadias[J]. Chin J Repar Reconstr Surg, 2018, 32(11): 1454-1457. DOI:10.7507/1002-1892.201801135 |
| [3] |
Holland AJ, Smith GH, Ross FI, et al. HOSE: an objective scoring system for evaluating the results of hypospadias surgery[J]. BJU Int, 2001, 88(3): 255-258. DOI:10.1046/j.1464-410x.2001.02280.x |
| [4] |
lavien PA, Barkun J, de Oliveira mL, et al. The Clavien-Dindo classification of surgical complications: five-year experience[J]. Ann Surg, 2009, 250(2): 187-196. DOI:10.1097/SLA.0b013e3181b13ca2 |
| [5] |
沈一丁, 诸林峰, 王晓豪, 等. 尿道下裂术后再发阴茎下弯的处理策略[J]. 临床小儿外科杂志, 2021, 20(2): 177-180. Shen YD, Zhu LiF, Wang XH, et al. Treatment of recurrent curvature after hypospadias repair[J]. J Clin Ped Sur, 2021, 20(2): 177-180. DOI:10.12260/lcxewkzz.2021.02.013 |
| [6] |
Winberg H, Arnbjörnsson E, Anderberg M, et al. Postoperative outcomes in distal hypospadias: a meta-analysis of the Mathieu and tubularized incised plate repair methods for development of urethrocutaneous fistula and urethral stricture[J]. Pediatr Surg Int, 2019, 35(11): 1301-1308. DOI:10.1007/s00383-019-04523-z |
| [7] |
Snodgrass WT, Bush NC. Management of Urethral Strictures After Hypospadias Repair[J]. Urol Clin North Am, 2017, 44(1): 105-111. DOI:10.1016/j.ucl.2016.08.014 |
| [8] |
Talab SS, Cambareri GM, Hanna MK. Outcome of surgical management of urethral stricture following hypospadias repair[J]. J Pediatr Urol, 2019, 15(4): 354.e1-e6. DOI:10.1016/j.jpurol.2019.05.025 |
| [9] |
王学军, 唐耘熳, 毛宇, 等. 尿道下裂术后尿道狭窄的再手术方法及疗效分析[J]. 中国修复重建外科杂志, 2019, 33(2): 223-226. Wang XJ, Tang YM, Mao Y, et al. Reoperative approaches and effectiveness of urethral stricture after urethroplasty of hypospadias[J]. Chin J Repar Reconstr Surg, 2019, 33(2): 223-226. DOI:10.7507/1002-1892.201810057 |
| [10] |
Lucas J, Hightower T, Weiss DA, et al. Time to complication detection after primary pediatric hypospadias repair: a large, single center, retrospective cohort analysis[J]. J Urol, 2020, 204(2): 338-344. DOI:10.1097/JU.0000000000000762 |
| [11] |
唐耘熳, 陈绍基. 纵行带蒂岛状包皮瓣尿道成形术矫治近端型尿道下裂[J]. 现代泌尿外科杂志, 2021, 26(4): 277-280. Tang YM, Chen SJ. Vertical preputial island flap urethroplasty for repairing proximal hypospadias[J]. J Mod Urol, 2021, 26(4): 277-280. DOI:10.3969/j.issn.1009-8291.2021.04.001 |
| [12] |
刘愉, 覃道锐, 王学军, 等. 初治尿道下裂TIP手术后并发症的相关因素分析: 309例单中心研究[J]. 临床小儿外科杂志, 2020, 19(12): 1094-1099. Liu Y, Qin DR, Wang XJ, et al. Analysis of related factors of complications after tubularized incised plate for initial hypospadias: a sin-gle-center report of 309 cases[J]. J Clin Ped Sur, 2020, 19(12): 1094-1099. DOI:10.3969/j.issn.1671-6353.2020.12.007 |
| [13] |
Loloi J, Harrington S, Boltz S, et al. Ingrafts in hypospadias surgery: longer-term outcomes[J]. J Pediatr Urol, 2020, 16(5): 555.e1-e5. DOI:10.1016/j.jpurol.2020.04.030 |
| [14] |
Winberg H, Arnbjörnsson E, Anderberg M, et al. Postoperative outcomes in distal hypospadias: a Meta-analysis of the Mathieu and tubularized incised plate repair methods for development of urethrocutaneous fistula and urethral stricture[J]. Pediatr Surg Int, 2019, 35(11): 1301-1308. DOI:10.1007/s00383-019-04523-z |
| [15] |
Long CJ, Chu DI, Tenney RW, et al. Intermediate-term follow-up of proximal hypospadias repair reveals high complication rate[J]. J Urol, 2017, 197(3 Pt 2): 852-858. DOI:10.1016/j.juro.2016.11.054 |
| [16] |
孙珑, 赵冬艳, 唐达星. 尿道下裂术后中远期效果评价及研究进展[J]. 临床小儿外科杂志, 2020, 19(12): 1100-1106. Sun L, Zhao DY, Tang DX, et al. Evaluations and research advances of medium-to-long term follow-up outcomes of hypospadias repair[J]. J Clin Ped Sur, 2020, 19(12): 1100-1106. DOI:10.3969/j.issn.1671-6353.2020.12.008 |
| [17] |
余克驰, 李宁, 袁继炎, 等. TIP手术治疗儿童尿道下裂的远期疗效分析[J]. 临床小儿外科杂志, 2020, 19(12): 1076-1081. Yu KC, Li N, Yuan JY, et al. Long-term outcomes for using tubularized incised plate procedure during hypospadias surgery[J]. J Clin Ped Sur, 2020, 19(12): 1076-1081. DOI:10.3969/j.issn.1671-6353.2020.12.004 |
| [18] |
中华医学会小儿外科学分会泌尿学组. 尿道下裂专家共识[J]. 中华小儿外科杂志, 2018, 39(12): 883-888. DOI: 10.3760/cma.j.issn.0253-3006.2018.12.002. Subspecialty Group of Urology, Society of Pediatric Surgery, Chinese Medical Association: Expert Consensus on Hypospadias[J]. Chin J Pediatr Surg, 2018, 39(12): 883-888. DOI: 10.3760/cma.j.issn.0253-3006.2018.12.002. |
 2022, Vol. 21
2022, Vol. 21


