股骨近端是儿童青少年良性骨病变的好发部位之一,病理性骨折发生率较高[1, 2]。若肿瘤破坏内侧的股骨距或粗隆部位的皮质骨,就容易导致病理性骨折[3]。当超过54%的骨皮质被肿瘤破坏时,股骨近端在应力作用下很容易发生病理性骨折[4]。由于肿瘤本身的性质、范围,局部的骨破坏、缺损,骨折部位不同等因素的影响,儿童股骨近端良性骨病变伴发病理性骨折的治疗仍面临许多困难。本研究收集了儿童股骨近端良性骨病变患儿临床表现、影像学资料、手术记录及病理检查结果等资料,旨在总结儿童股骨近端良性骨病变伴病理性骨折的手术治疗经验。
材料与方法 一、临床资料回顾性分析复旦大学附属儿科医院2011年6月至2018年6月接受手术治疗的50例儿童股骨近端良性骨病变患儿临床资料,根据术前X线或三维CT确认是否存在病理性骨折。肿瘤的部位和累及范围根据股骨正侧位和(或)髋关节蛙式侧位X线片来评估。纳入标准:①病理检查结果显示为良性骨病变;②合并病理性骨折;③有完整临床资料,随访时间18个月以上。排除标准:①病理检查结果显示为恶性肿瘤或炎症性病变;②临床资料或影像资料不完整;③外院手术内固定病史。
最终确认发生病理性骨折的患儿有14例,占所有股骨近端良性骨病变患儿的28%。其中男童10例,女童4例;左侧8例,右侧6例;年龄5岁9个月至12岁11个月,平均7.5岁。病理结果显示单纯性骨囊肿8例,骨纤维结构不良6例。其中1例患儿因随访时间过短(2个月)排除在外。14例患儿的临床特征见表 1。典型病例见图 1。
|
Download:
|
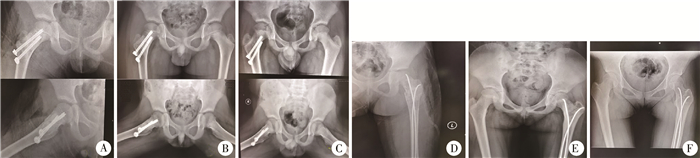
| 图 1 1例单纯性骨囊肿伴病理性骨折的X线片 A-C:右侧股骨近端单纯性骨囊肿伴病理性骨折,A、B、C分别为术中,术后6个月,术后58个月的X线片,最终骨囊肿完全愈合,经过生长板的空心钉并未对生长造成影响;D-F:左股骨近端单纯性骨囊肿伴病理性骨折,D、E、F分别为术中,术后12个月,术后74个月的X线片,最终骨囊肿完全愈合,经过生长板的弹性髓内钉并未对生长造成影响。 Fig. 1 Radiographic film of a simple bone cyst with pathological fracture | |
|
|
表 1 14例股骨近端良性病变伴病理性骨折患儿临床特征 Table 1 Clinical characteristics of 14 cases of benign proximal femoral lesions with pathological fractures |
根据病变不同,病变部位及大小不同,结合骨折部位,采用不同治疗方案。对于术前考虑为单纯性骨囊肿的病例,术中先穿刺活检或切开活检,明确诊断。参考Erol等[5]提出的股骨近端骨病变分类及内固定方案选用髓内钉、空心钉、PHP钢板或混合使用内固定,同时行植骨或激素注射、骨髓移植。考虑为骨纤维结构不良的病例,均行病灶清除植骨。同样参考Erol等提出的方案选用内固定。
术后予单髋人字石膏固定。术后2周、6周、12周在门诊由2位主治及以上医生复查X线并阅片,观察骨折愈合及病灶愈合情况。根据X线随访结果决定拆除石膏时间,拆除后逐步下地负重行走。术后1年内每3个月复查1次,1年后每6个月复查1次。术后采用骨骼肌肉肿瘤协会(Musculoskeletal Tumor Society,MSTS)评分标准进行功能评价,术后结果分为4级,24~30分判定为优,18~23分判定为良,12~17分判定为可,11分以下判定为差[6]。病灶愈合参考Chang等[7]骨病变X线愈合评价标准进行影像学评价。术后1年开始,每次随访均记录MSTS评分、病灶愈合、髋关节活动、股骨头坏死、髋内翻、再骨折、骨不连情况。
结 果14例中13例获得随访,随访时间20~98个月,平均43.5个月。完全愈合4例,缺损愈合3例,病变持续存在5例(2例骨囊肿,3例骨纤维结构不良),复发1例(为单纯性骨囊肿),总体愈合率53.8%。病理性骨折愈合时间6~31周,平均10.9周。1例术后出现骨骺早闭,大转子高位;1例出现髋关节活动受限;2例出现髋内翻畸形。无一例股骨头缺血性坏死或内固定失败。9例使用弹性髓内针固定,2例使用髓内钉+空心钉联合固定,1例使用空心钉固定,1例使用PHP钢板固定。5例采用同种异体骨植骨,2例采用自体髂骨植骨,3例采用自体髂骨和同种异体骨混合植骨,3例未植骨。术后MSTS评分21~30分,平均25分。术后肢体功能:优9例,良4例,差0例。详见表 1。
讨 论 一、内固定的选择儿童股骨近端良性病变会合并病理性骨折,由于病变部位的特殊性及生长板的存在,使得选择合适的内固定显得尤为重要和困难。Erol等[5]根据病变距离股骨头骺板的距离、股骨近端外侧骨皮质的完整性及骨骼发育程度将其进行分类,同时结合病变位置和病理诊断来选择内固定,其治疗的48例同时伴有病理性骨折的患儿取得了良好的效果。我们治疗的13例也参考以上方法选用内固定,骨折平均愈合时间10.9周,与Erol报道的平均愈合时间基本一致,术后亦无一例发生内固定失败或再骨折。其中11号病例的病理性骨折到31周才愈合,此病例为单纯性骨囊肿病例,骨折部位位于大转子附近,按照Erol的分型标准属2A型,建议使用两枚髓内钉固定。我们选用的治疗方案是病灶清除,联合骨折复位弹性髓内钉固定以及同种异体骨植骨。但由于本例患儿骨折移位明显且断端粉碎,弹性髓内钉并没有达到稳定的支撑效果,骨折没有达到很好的对位对线,导致骨折愈合时间明显延长。增加髓内钉数量或许能提供更有效的支撑,减少骨折愈合时间。
对于病变靠近股骨近端生长板、使用髓内钉或螺钉固定时骨折近端无法提供足够的骨质支撑的病例类型(3型),Erol[5]在文中建议使用两枚钢针平行穿过生长板固定,以尽量减少对生长的干扰。然而对于病变范围较大的病例,两枚克氏针可能无法对骨折提供稳定的支撑,导致骨不连[8]。Stefan等[9]通过动物实验发现,从干骺端向生长板方向造成生长板2 mm的损伤并不会引起生长障碍,而从骨骺方向造成的生长板损伤则会导致后期骨的生长障碍。Janarv等[10]的动物实验发现:当生长板损伤的面积达到生长板总面积的7% ~9%时会引起生长障碍。从X线片上测量,直径7.5 mm的空心钉占7岁左右儿童股骨近端生长板面积的4%左右。基于以上理论及测量结果,本研究中1号病例采用了2枚弹性髓内钉、1枚空心钉固定髂骨植骨块同时穿过生长板的内固定方式;2号病例采用2枚空心钉固定、1枚固定植骨块并穿过生长板;3号病例采用2枚髓内钉、1枚过生长板。最终3个病例的骨折愈合时间分别为12周、7周、12周。但是1号病例最终出现生长板损伤,引起骨骺早闭,股骨颈短缩,大转子高位,另外2例没有出现生长板损伤。回顾分析骨骺早闭原因可能与螺钉过生长板距离太长,在后期生长过程中螺钉无法退出生长板有关。因此,对于伴有病理性骨折的股骨近端良性病变,除了考虑病变本身的因素,我们同样要根据骨折自身的特点,个性化选择内固定方案。
二、骨折对肿瘤愈合的影响骨纤维结构不良的手术目的是预防或治疗病理性骨折,而不是治愈[11]。本研究中5例骨纤维结构不良的病例,3例在最后随访时肿瘤持续存在,2例为缺损愈合。肿瘤持续存在的病例在随访过程中瘤灶均有所增大,其中2例最终导致股骨近端严重畸形(髋内翻)。
单纯性骨囊肿的病因目前并不明确,其治疗方法也多种多样。有一种理论认为引流骨囊肿内的囊液、降低其内部压力可以减小病变范围,促进愈合[12]。骨折引起的囊液外流,囊内压力降低能起到促进骨囊肿愈合的作用。Kim等[13]对56例肱骨近端骨囊肿伴病理性骨折的患儿进行回顾性分析,最终发现:骨折能有效减小囊肿范围,也有较高的囊肿愈合率。但也有文献认为[14]骨囊肿病理性骨折后肿瘤细胞进入软组织内,使得肿瘤容易残留或复发。Cha等[15]则认为病理性骨折并不影响囊肿的愈合或复发,该研究分别对25例骨囊肿伴病理性骨折的患者和29例不伴病理性骨折的患者临床资料进行了回顾性分析,最终得出结论认为骨折并不影响骨囊肿的愈合时间,也不影响其复发率。De等[16]也认为骨折并不影响囊肿的愈合。本研究中8例单纯性骨囊肿病例中,1例出现复发。虽然骨折本身对骨囊肿愈合的影响暂时没有足够的数据支持,但骨折以后使用病灶清除、植骨、弹性髓内钉/空心钉固定这种联合治疗方案对比骨囊肿的自愈率肯定会有所提高。
三、植骨对肿瘤愈合的影响Li等[17]在17例肱骨近端骨囊肿的患者中采用髓内钉固定并行人工骨(硫酸钙)注射治疗,另外19例则行髓内钉固定,同种异体骨和自体髂骨植骨治疗。最终2组肿瘤愈合情况并没有显著差别。单纯行病灶刮除或刮除加自体松质骨移植的骨纤维结构不良病例有极高的复发率,而病变对同种异体皮质骨的侵蚀最少且最慢,故同种异体皮质骨是一种更好的选择[18]。本研究存在以下不足:①采用回顾性研究,在病例选择上受到病史记录不详细、影像学资料不完整等因素的影响,从而造成选择偏倚;②病例数量少,无法得出有较强指导意义的结论。
总之,儿童股骨近端良性骨病变所致病理性骨折因骨质破坏往往破碎严重。手术设计时除了考虑病灶性质、范围、骨骺生长等因素外,骨折自身的特点同样需要考虑。
| 1 |
李海冰, 叶文松, 徐璐杰, 等. 儿童股骨近端良性骨肿瘤的手术治疗策略探讨[J]. 临床小儿外科杂志, 2020, 19(3): 241-247. DOI:10.3969/j.issn.1671-6353.2020.03.010. Li HB, Ye WS, Xu LJ, et al. Treatment strategies for proximal femoral benign bone lesions in children[J]. J Clin Ped Sur, 2020, 19(3): 241-247. DOI:10.3969/j.issn.1671-6353.2020.03.010. |
| 2 |
George B, Abudu A, Grimer RJ, et al. The treatment of benign lesions of the proximal femur with non-vascularised autologous fibular strut grafts[J]. J Bone Joint Surg Br, 2008, 90(5): 648-651. DOI:10.1302/0301-620X.90B5.20330. |
| 3 |
Angelini A, Trovarelli G, Berizzi A, et al. Treatment of pathologic fractures of the proximal femur[J]. Injury, 2018, 49(3): S77-S83. DOI:10.1016/j.injury.2018.09.044. |
| 4 |
Jeys LM, Suneja R, Chami G, et al. Impending fractures in giant cell tumours of the distal femur:incidence and outcome[J]. Int Orthop, 2006, 30(2): 135-138. DOI:10.1007/s00264-005-0061-z. |
| 5 |
Erol B, Topkar MO, Aydemir AN, et al. A treatment strategy for proximal femoral benign bone lesions in children and recommended surgical procedures:retrospective analysis of 62 patients[J]. Archives of Orthopaedic and Trauma Surgery, 2016, 136(8): 1051-1061. DOI:10.1007/s00402-016-2486-9. |
| 6 |
Enneking WF, Dunham W, Gebhardt MC, et al. A system for the functional evaluation of reconstructive procedures after surgical treatment of tumors of the musculoskeletal system[J]. Clin Orthop Relat Res, 1993(286): 241-246. |
| 7 |
Chang CH, Stanton RP, Glutting J. Unicameral bone cysts treated by injection of bone marrow or methylprednisolone[J]. J Bone Joint Surg Br, 2002, 84(3): 407-412. DOI:10.1302/0301-620x.84b3.12115. |
| 8 |
周颖, 王波, 楼跃, 等. 三种内固定方式治疗儿童移位型股骨颈骨折的临床分析[J]. 中华创伤杂志, 2017, 33(11): 1016-1021. DOI:10.3760/cma.j.issn.1001-8050.2017.11.012. Zhou Y, Wang B, Lou Y, et al. Comparison of three internal fixation techniques for treating displaced femoral neck fractures in children[J]. Chinese Journal of Trauma, 2017, 33(11): 1016-1021. DOI:10.3760/cma.j.issn.1001-8050.2017.11.012. |
| 9 |
Hajdu S, Schwendenwein E, Kaltenecker G, et al. The effect of drilling and screw fixation of the growth plate-an experimental study in rabbits[J]. J Orthop Res, 2011, 29(12): 1834-1839. DOI:10.1002/jor.21463. |
| 10 |
Janarv PM, Wikström B, Hirsch G. The influence of transphyseal drilling and tendon grafting on bone growth:an experimental study in rabbit[J]. J Pediatr Orthop, 1998, 18(2): 149-154. |
| 11 |
Stanton RP, Ippolito E, Springfield D, et al. The surgical management of fibrous dysplasia of bone[J]. Orphanet J Rare Dis, 2012, 7(Suppl 1)S1. DOI:10.1186/1750-1172-7-S1-S1. |
| 12 |
Cohen J. Simple bone cysts.Studies of cyst fluid in six cases with a theory of pathogenesis[J]. J Bone Joint Surg Am, 1960, 42-A: 609-616. |
| 13 |
Kim MC, Joo SD, Jung ST. The role of fractures on pathologic bone in healing of proximal humerus unicameral bone cysts[J]. J Orthop Surg (Hong Kong), 2018, 26(2): 2309499018778366. DOI:10.1177/2309499018778366. |
| 14 |
刘继中, 王臻, 李明全, 等. 儿童股骨近端肿瘤合并病理骨折的手术治疗[J]. 中国矫形外科杂志, 2001, 8(7): 633-636. DOI:10.3969/j.issn.1005-8478.2001.07.002. Liu JZ, Wang Z, Li MQ, et al. Surgical options for pathological fractures of proximal femur in children[J]. Orthopedic Journal of China, 2001, 8(7): 633-636. DOI:10.3969/j.issn.1005-8478.2001.07.002. |
| 15 |
Cha SM, Shin HD, Kim KC, et al. Does fracture affect the healing time or frequency of recurrence in a simple bone cyst of the proximal femur?[J]. Clin Orthop Relat Res, 2014, 472(10): 3166-3176. DOI:10.1007/s11999-014-3768-6. |
| 16 |
De Sanctis N, Andreacchio A. Elastic stable intramedullary nailing is the best treatment of unicameral bone cysts of the long bones in children? Prospective long-term follow-up study[J]. J Pediatr Orthop, 2006, 26(4): 520-525. DOI:10.1097/01.bpo.0000217729.39288.df. |
| 17 |
Li J, Rai S, Ze R, et al. Injectable calcium sulfate vs mixed bone graft of autologous iliac bone and allogeneic bone:Which is the better bone graft material for unicameral bone cyst in humerus?[J]. Medicine, 2020, 99(23): e2056. DOI:10.1097/MD.0000000000020563. |
| 18 |
DiCaprio MR, Enneking WF. Fibrous dysplasia.Pathophysiology, evaluation, and treatment[J]. J Bone Joint Surg Am, 2005, 87(8): 1848-1864. DOI:10.2106/JBJS.D.02942. |
 2020, Vol. 19
2020, Vol. 19


