儿童股骨颈骨折临床相对少见,占儿童骨折的0.3% ~1%,通常伴有高能量损伤[1, 2]。目前内固定以克氏针及螺钉为主,但克氏针稳定性较螺钉差[3]。股骨颈骨折最理想的置钉深度是股骨头软骨面下5 mm,而对于儿童Delbet Ⅱ型、Ⅲ型股骨颈骨折,螺钉固定穿过骺板可能引起骨骺损伤及骨骺早闭[1],而不穿过骺板骨折稳定性相对较差,有时为了达到骨折的稳定性,需要将螺钉穿过骺板固定[4]。股骨头坏死(avascular necrosis, AVN)是股骨颈骨折术后最常见的并发症,是影响治疗效果的最主要因素,其他并发症包括骨折不愈合、骨折移位、髋内翻、股骨颈短缩等[1-4]。螺钉置入的深度对Delbet Ⅱ型、Ⅲ型儿童股骨颈骨折治疗效果有何影响目前尚无研究,因此本研究将探讨螺钉置入深度与Delbet Ⅱ型、Ⅲ型儿童股骨颈骨折治疗效果的关系。
材料与方法 一、临床资料回顾性分析2011年6月至2019年4月厦门大学附属福州第二医院使用螺钉固定的股骨颈骨折患儿临床资料。纳入标准:①Delbet Ⅱ型、Ⅲ型股骨颈骨折;②年龄4~16岁,骨折部分或完全移位;③最终接受手术治疗。排除标准:陈旧性股骨颈骨折、股骨颈病理性骨折、失访及资料不完整病例、随访不足12个月病例。患儿均行闭合或切开复位,使用中空钉固定16例,使用儿童髋部锁定加压接骨板固定21例;随访时间12~57个月,平均23.4个月。
二、研究方法患儿住院后均行闭合或切开复位内固定术。术中首先采取闭合复位,若闭合复位成功则选用中空钉内固定,若闭合复位达不到复位要求,则选用切开复位。手术采用Watson-Jones入路,前外侧切开关节囊,直视下进行复位,复位后予平行置入中空钉或儿童髋部锁定加压接骨板固定。术后常规拍摄双髋关节正位片。10岁以下患儿术后均采用石膏固定4~6周,10岁以上患儿均采用患肢皮肤牵引制动4~6周。术后2~3个月开始部分负重行走。
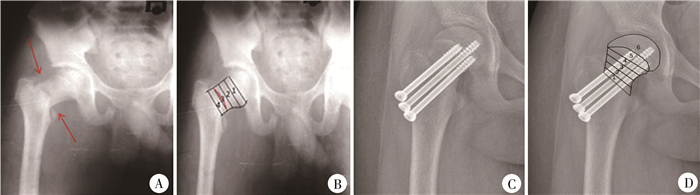
我们在Ranajit对股骨颈分区的基础上,将股骨颈、股骨头分成6个区[5](图 1)。骨折线分区为骨折线所处的区域位置,若骨折线横跨2个区域,则记录骨折线中点的区域位置。内固定跨度的定义:内固定末端的分区数值减去骨折线的分区数值。螺钉置入深度以内固定跨度和内固定末端位置为参考指标来衡量。参考Song等[6]描述的股骨颈骨折可接受复位标准:骨折 < 5°的成角并且 < 2 mm的冠状面移位,我们将股骨颈骨折复位质量分为解剖复位、可接受复位和不可接受复位。股骨颈骨折治疗效果以股骨头坏死、骨折移位、骨折不愈合、髋内翻畸形、股骨颈短缩等骨折并发症为参考指标来衡量。记录年龄、复位方式、复位质量、骨折线分区位置、内固定末端位置、内固定跨度、末次随访是否出现骨折移位、骨折不愈合、股骨头坏死、髋内翻畸形及股骨颈短缩情况。
|
Download:
|
| 图 1 股骨颈分区划分方法 注 A, B为Ranajit在其文献中设计的股骨颈分区方法,将股骨颈区域4等分,每一个分区占股骨颈长度的25%;C, D为我们对Ranajit方法的改进。该病例为一11岁女性患儿,其股骨头骺下为一扇形区域,我们定为5区,而骺板近端整个股骨头区域为6区。此患儿骨折线分区位置位于1区,内固定末端位置为6区,内固定跨度为5区(即螺钉跨越了5个分区)。 Fig. 1 Division method of femoral neck zone | |
采用SPSS 26进行统计学分析。正态分布的计量资料以(x±s)表示,两组间计量资料的比较依据数据是否服从正态分布分别采用t检验或秩和检验,多组间计量资料比较采用单因素方差分析(方差齐采用Bonferroni法,方差不齐采用Tamhane法)。定性资料比较采用R×C列联表资料的χ2检验,总样本例数不足40采用Fisher精确概率法。风险因素采用多因素Logistic回归进行分析。P < 0.05认为差异有统计学意义。
结 果 一、流行病学资料共37例Delbet Ⅱ、Ⅲ型股骨颈骨折患儿纳入本研究,其中男19例(51.3%),女18例(48.7%);年龄4~16岁,平均10.5岁,10岁以下12例(32.4%),10岁及以上25例(67.6%);随访时间12~57个月,平均23.4个月。骨折线位于1区者12例(32.4%),骨折线位于2区者20例(54.1%),骨折线位于3区者5例(13.5%),4区和5区均无骨折发生。切开复位26例(70.3%),闭合复位11例(29.7%)。解剖复位20例(54.1%),复位可接受14例(37.8%),复位不可接受3例(8.1%)。使用中空钉固定21例(56.8%),使用钢板固定16例(43.2%)。
大多数(86.5%)患儿的Delbet Ⅱ型、Ⅲ型股骨颈骨折位于1区和2区。骨折线位于1区和2区患儿年龄差异无统计学意义(P>0.05),而骨折线位于3区的患儿年龄明显大于1区和2区患儿(P < 0.05)。发生于股骨颈远端骨折的患儿年龄普遍偏小,见表 1。
|
|
表 1 骨折线不同分区和年龄的关系 Table 1 Comparison of different zones of fracture line and age distribution |
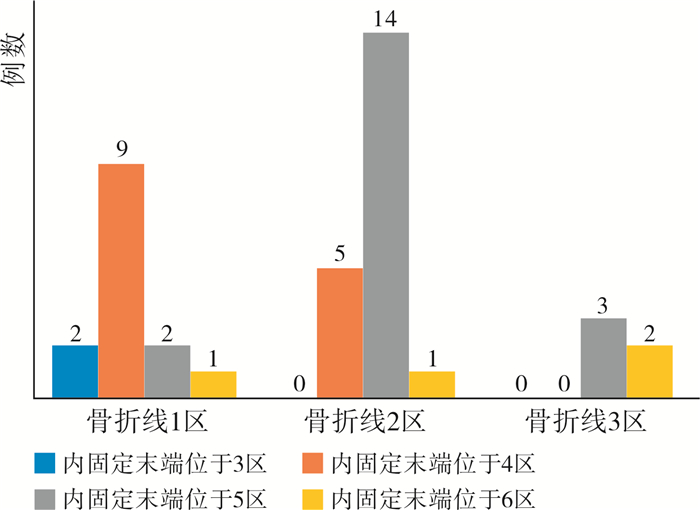
骨折线位于1区的股骨颈骨折,内固定末端更倾向置入4区,内固定跨度3个分区,最小内固定跨度2个分区。骨折线位于2区的股骨颈骨折,内固定末端更倾向置入5区,内固定跨度3个分区,最小内固定跨度2个分区。骨折线位于3区的股骨颈骨折,内固定末端更倾向置入4区,内固定跨度2或3个分区。37例中仅1例(2.70%)出现术后骨折移位,其余病例在随访过程中未见骨折移位。使用螺钉固定股骨颈骨折,内固定跨度通常为3个分区,至少2个分区。见图 2、图 3。
|
Download:
|
| 图 2 不同骨折线分区中内固定末端位置的分布情况 Fig. 2 Distribution of internal fixation end zones in different fracture line zones | |
|
Download:
|
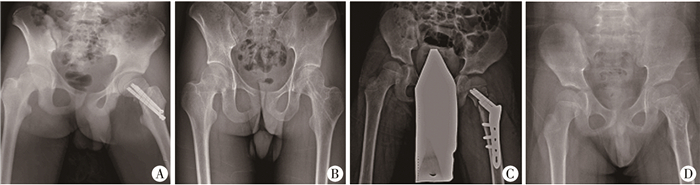
| 图 3 使用螺钉治疗股骨颈骨折病例 A:15岁男性患儿,骨折线分区位置位于3区,内固定末端位置为5区,内固定跨度为2区,使用中空钉固定;B:术后随访57个月,骨折骨性愈合,未出现并发症;C:7岁男性患儿,骨折线分区位置位于2区,内固定末端位置为5区,内固定跨度为3区,使用髋部锁定加压钢板固定;D:术后随访20个月,骨折骨性愈合,未出现并发症 Fig. 3 Two screw-treated cases of femoral neck fractures | |
使用儿童髋部锁定加压接骨板和中空钉的患者在年龄(t=-1.715, P=0.095)、骨折分区(P=0.796)、AVN(P=0.680)上没有明显差异。见表 2。
|
|
表 2 不同内固定类型的比较 Table 2 Comparison of different modes of internal fixation |
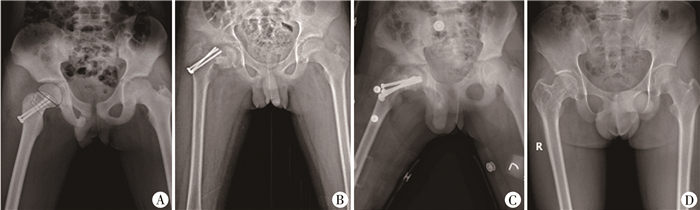
37例中有6例(16.2%)出现AVN,其中内固定末端位于4区1例、5区4例、6区1例(表 3)。其他并发症(如骨折端移位、骨不连、髋内翻、股骨颈短缩)均伴随AVN发生。将AVN的风险因素进行Logistic回归分析,以是否发生股骨头坏死为因变量,分析结果显示,年龄、骨折线分区、内固定末端位置、复位方式、复位质量均非AVN的风险因素(P>0.05)。本组中有2例因出现并发症需要进行翻修手术,1例出现内固定失败,骨折端移位(图 4);1例出现继发性股骨头骺滑脱。内固定是否通过骺板与股骨头缺血性坏死的发生之间并无因果关系。
|
Download:
|
| 图 4 术后骨折移位病例 A:12岁男性患儿,骨折线分区位置位于2区,内固定末端位置为5区,内固定跨度为3区;B:术后3个月出现骨折移位,内固定失败原因考虑为3枚中空钉过细并且过于集中于股骨颈中部,导致骨折不稳定;C:进行翻修手术,取出原内固定,使用3枚中空钉过骺板固定;D:术后51个月末次随访,股骨颈骨折愈合,但出现了髋内翻畸形和股骨颈短缩。 Fig. 4 One case of postoperative fracture displacement | |
|
|
表 3 并发症及处理情况 Table 3 Complications and managements |
|
|
表 4 AVN风险因素的逻辑回归分析结果 Table 4 Results of logistic regression analysis of AVN risk factors |
目前最常用的儿童股骨颈骨折分型是Delbet分型,由Delbet首次提出并由Colonna推广[7]。Delbet Ⅱ型和Ⅲ型骨折约占所有股骨颈骨折的75%,是临床上最常见的骨折类型[8-10]。Ranajit在影像学上对此两种类型的股骨颈骨折进行分区,将每一个股骨颈区域在正位片上分成4等份,以研究骨折线分布与内固定选择和骨折预后之间的关系[5]。大龄儿童的股骨头骺板为圆弧形,其下方存在一个扇形股骨颈区域,单纯用Ranajit提供的方法划分股骨颈区域会遗漏此区域,因此我们对其进行改进,将此扇形区域划分为第5区,而将骺板近端股骨头整个区域划为第6区。目前内固定以克氏针及螺钉为主,而克氏针作为穿过骨骺的最佳选择,稳定性较螺钉差[3]。股骨颈骨折最理想的置钉深度是股骨头软骨面下5 mm,而对于儿童Delbet Ⅱ型、Ⅲ型股骨颈骨折,螺钉固定穿过骺板可能引起骨骺损伤及骨骺早闭[1],而不穿过骺板骨折稳定性相对较差,有时为了达到骨折的稳定性,需要将螺钉穿过骺板固定[4]。AVN是股骨颈骨折术后最常见的并发症,也是影响治疗效果的最主要因素,其他并发症包括骨折不愈合、骨折移位、髋内翻、股骨颈短缩等[1-4]。对于儿童Delbet Ⅱ型、Ⅲ型股骨颈骨折,螺钉置入的深度及是否通过骺板固定对骨折治疗效果的影响研究目前未见报道,因此应进一步探讨螺钉置入深度与Delbet Ⅱ型、Ⅲ型儿童股骨颈骨折治疗效果的关系。
一、骨折线分区的分布和年龄的关系本研究纳入的37例患儿中,32例(86.5%)骨折线位于1区和2区,即骨折线位置位于股骨颈远端,只有5例(13.5%)患者骨折线位于3区,无骨折线位于4区和5区的患者。骨折线位于3区的患者年龄明显大于骨折线位于1区和2区的患者,说明大部分儿童Delbet Ⅱ型、Ⅲ型股骨颈骨折骨折线位于1区和2区,且年龄相对较小。
二、内固定的选择对研究结论的影响目前儿童股骨颈骨折通常采用3枚中空钉的固定方式,但如果骨折不稳定,为了避免内固定失败进而出现髋内翻,有时也会采用儿童髋部锁定加压接骨板进行固定[11]。本研究中,16例使用儿童髋部锁定加压接骨板,21例使用中空钉,两组患儿在年龄、骨折线分区位置、AVN发生率上差异无统计学意义。因此可以认为,无论是采用中空钉还是儿童髋部锁定加压接骨板,对于本研究的结论并无影响。
三、置钉深度与骨折稳定性的关系目前普遍认为,如果在低龄儿童中内固定需要通过骺板才能实现稳定的话,应首先满足内固定的稳定性[1]。虽然实现儿童股骨颈骨折的稳定性更加重要,但是避免螺钉引起的骨骺损伤同样重要,如何在两者间找到临界点,目前文献尚无报道。Ranajit认为骨折线位于3区(靠近4区)和4区的股骨颈骨折内固定需要采用光滑的钢针,而骨折线位于1区、2区和3区(靠近2区)的股骨颈骨折可以采用螺钉进行固定[5]。本研究中,有33例(89%)螺钉未穿过骺板,内固定末端位于3区者1例,位于4区者13例,位于5区者19例,均术后行4~6周石膏或牵引制动。37例中,内固定跨度均至少2个区,大部分跨度3个分区,只有1例出现骨折移位(图 2)。分析骨折移位的原因可能是3枚中空钉过细并且过于集中于股骨颈中部,导致骨折不稳定,后期进行翻修手术后骨折实现骨性愈合。因此我们认为,在内固定选择和分布合理的情况下,结合术后4~6周的石膏或牵引制动,至少2个区域的内固定跨度即可实现骨折的稳定性。
四、置钉深度与并发症的关系在股骨颈骨折中,引起骨骺早闭的原因有创伤引起的骨骺损伤、创伤引起的骨骺血供损伤以及螺钉通过骺板固定。股骨近端生长占下肢生长潜力的13%,约每年3 mm,对于青少年,股骨近端骨骺早闭引起的下肢不等长对临床结局影响很小[4]。有学者建议年龄小于4岁的患儿可以使用光滑的克氏针进行固定,年龄4~9岁的患儿可以使用中空钉固定,但需要避免损伤骺板,10岁以上患儿可以穿过骺板固定[1]。本研究中,所有10岁以下患儿(12例)螺钉均未通过骺板(内固定末端位置位于3至5区),此年龄段患儿螺钉通过骺板固定对于骨折治疗效果的影响尚不能确定。10岁及以上患儿(25例)中,有4例螺钉通过骺板固定,无一例出现股骨颈短缩及髋内翻畸形。我们的结果和之前一致,均认为青少年股骨颈骨折螺钉通过骺板固定不会增加发生股骨颈短缩及髋内翻的风险。
儿童股骨颈骨折术后股骨头缺血坏死的发生与初始骨折移位的程度、骨折的Delbet分型和手术方法有关[12, 13],骨折内固定的方式和术后骨折对线与股骨头缺血坏死之间的关系尚存在争议[10, 12-14]。Wang等[15]进行多中心研究回顾性分析239例儿童股骨颈骨折病例,发现年龄也是AVN的风险因素。目前尚无文献证明股骨头缺血坏死的发生与内固定穿过骺板有关。本研究共有6例出现股骨头缺血坏死,其中3例合并股骨颈短缩,1例合并内固定失败及髋内翻,1例合并继发性股骨头骺滑脱。根据Logistic回归分析结果,本研究中年龄、骨折线分区、内固定末端位置、复位方式(切开或闭合)、复位质量均非AVN的风险因素。本研究中年龄、复位方式非AVN风险因素,与其他研究结果不同,可能与样本量少有关。
综上所述,大部分儿童Delbet Ⅱ型、Ⅲ型股骨颈骨折骨折线位于1区和2区,且年龄相对较小。在内固定选择和分布合理的情况下,结合术后4~6周的石膏或牵引制动,至少2个区域的内固定跨度即可实现骨折的稳定性。对于10岁以下患儿,螺钉通过骺板固定对骨折治疗效果的影响尚不能确定,青少年股骨颈骨折螺钉通过骺板固定不会增加股骨颈短缩及髋内翻的风险,与股骨头缺血性坏死的发生无因果关系。
| 1 |
Patterson JT, Tangtiphaiboontana J, Pandya NK, et al. Management of pediatric femoral neck fracture[J]. J Am Acad Orthop Sur, 2018, 26(12): 411-419. DOI:10.5435/JAAOS-D-16-00362. |
| 2 |
Hughes LO, Beaty JH. Fractures of the head and neck of the femur in children[J]. J Bone Joint Surg Am, 1994, 76(2): 283-292. DOI:10.2106/00004623-199402000-00019. |
| 3 |
Hajdu S, Oberleitner G, Schwendenwein E, et al. Fractures of the head and neck of the femur in children:an outcome study[J]. Int Orthop, 2010, 35(6): 883-888. DOI:10.1007/s00264-010-1039-z. |
| 4 |
Dial B, Lark R. Pediatric proximal femur fractures[J]. J Orthop, 2018, 15(2): 529-535. DOI:10.1016/j.jor.2018.03.039. |
| 5 |
Panigrahi R, Sahu B, Mahapatra AK, et al. Treatment analysis of paediatric femoral neck fractures:a prospective multicenter therapeutic study in Indian scenario[J]. Int Orthop, 2015, 39(6): 1121-1127. DOI:10.1007/s00264-015-2677-y. |
| 6 |
Song K. Displaced fracture of the femoral neck in children:open versus closed reduction[J]. J Bone Joint Surg Br, 2010, 92(8): 1148-1151. DOI:10.1302/0301-620X.92B8.24482. |
| 7 |
Colonna PC. Fracture of the neck of the femur in children[J]. Am J Surg, 1929, 6(6): 793-797. DOI:10.1016/S0002-9610(29)90726-1. |
| 8 |
Togrul E, Bayram H, Gulsen M, et al. Fractures of the femoral neck in children:long-term follow-up in 62 hip fractures[J]. Injury, 2005, 36(1): 123-130. DOI:10.1016/j.injury.2004.04.010. |
| 9 |
Moon ES, Mehlman CT. Risk factors for avascular necrosis after femoral neck fractures in children:25 Cincinnati cases and meta-analysis of 360 cases[J]. J Orthop Trauma, 2006, 20(5): 323-329. DOI:10.1097/00005131-200605000-00005. |
| 10 |
Shrader MW, Jacofsky DJ, Stans AA, et al. Femoral neck fractures in pediatric patients:30 years experience at a level 1 trauma center[J]. Clin Orthop Relat Res, 2007, 454: 169-173. DOI:10.1097/01.blo.0000238794.82466.3d. |
| 11 |
Eberl R, Singer G, Ferlic P, et al. Post-traumatic coxa vara in children following screw fixation of the femoral neck[J]. Acta Orthop, 2010, 81(4): 442-445. DOI:10.3109/17453674.2010.501744. |
| 12 |
Spence D, Di Mauro JP, Miller PE, et al. Osteonecrosis after femoral neck fractures in children and adolescents:analysis of risk factors[J]. J Pediatr Orthop, 2016, 36(2): 111-116. DOI:10.1097/BPO.0000000000000424. |
| 13 |
Stone JD, Hill MK, Pan Z, et al. Open reduction of pediatric femoral neck fractures reduces osteonecrosis risk[J]. Orthopedics, 2015, 38(11): e983-e990. DOI:10.3928/01477447-20151020-06. |
| 14 |
Yeranosian M, Horneff JG, Baldwin K, et al. Factors affecting the outcome of fractures of the femoral neck in children and adolescents:a systematic review[J]. Bone Joint J, 2013, 95-B(1): 135-142. DOI:10.1302/0301-620X.95B1.30161. |
| 15 |
Wang WT, Li YQ, Guo YM, et al. Risk factors for the development of avascular necrosis after femoral neck fractures in children:a review of 239 cases[J]. Bone Joint J, 2019, 101-B(9): 1160-1167. DOI:10.1302/0301-620X.101B9.BJJ-2019-0275.R1. |
 2020, Vol. 19
2020, Vol. 19


