2. 宁夏医科大学总医院放射科(宁夏回族自治区银川市, 750004);
3. 宁夏医科大学总医院儿科( 宁夏回族自治区银川市,750004)
Abernethy畸形又称先天性肝外门腔静脉分流畸形,其主要的特征为门静脉部分或全部缺失,原门静脉血未经肝脏直接汇入腔静脉,从而使肝功能异常及胃肠道静脉血运障碍。该病于1793年由John Abernethy在女婴尸检中首次发现,于1997年命名为Abernethy畸形[1]。该畸形十分罕见,全世界仅有百余例报道,临床医生对于该畸形认识不够深入,容易误诊。现将宁夏医科大学总医院小儿外科收治的1例Abernethy畸形患儿报告如下:
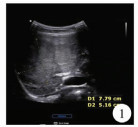
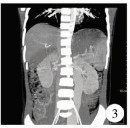
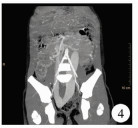
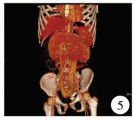
患儿,女,5岁,因“发现肝脏占位10余天”入院。患儿自述偶有便血史,6个月前幼儿园体检偶然发现谷丙转氨酶及谷草转氨酶轻度增高,当地医院治疗无效后转入我院。住院病程中,患儿精神可,未诉腹痛腹胀、恶心呕吐,无黑便血便,近期体重未见明显增减。查体:腹壁静脉未见扩张,无压痛、反跳痛,肝脾未触及,无移动性浊音。①血常规:白细胞计数3.0×109/L;中性粒细胞绝对值:1.56×109/L;红细胞计数3.7×1012/L。②血生化:肌酐25.5 μmol/L;总胆红素18.12 μmol/L;直接胆红素7.80 μmol/L;总蛋白62.80 g/L;白蛋白33.60 g/L;天门冬氨酸转移酶74.4 U/L;丙氨酸氨基转移酶54.5 U/L;γ-谷氨酰基转移酶85.6 U/L。③凝血全套:凝血酶原时间15.8 s;凝血酶原活动度61.2%;活化部分凝血酶原时间47.8 s;纤维蛋白原定量1.720 g/L。④甲胎蛋白1.68 ng/mL。⑤乙肝、丙肝及HIV检查均为阴性。⑥术前超声检查:肝右叶见大小约7.8 cm×5.8 cm×5.2 cm高回声实性占位,边界清晰,形态不规则,似几个病灶融合。⑦彩色多普勒超声(color doppler flow imaging,CDFI)血供丰富,门脉主干受压变扁,主干内径最宽处0.5 cm,肝母细胞瘤待排;脾脏肿大(图 1)。⑧胸部X线平片示:心、肺、膈未见明显异常征象。⑨全腹增强CT示(图 2~图 5):肝右叶异常团状稍低密度影,边界欠清晰,形态不规整,增强扫描动脉早期病灶以边界强化显著,延迟扫描病灶可见星芒样线状强化分隔,静脉期整个病灶明显均匀强化,考虑恶性肿瘤性病变;肝外门静脉主干纤细,肝内门静脉未见显影;肠系膜上、下静脉明显增粗扩张,近端相汇合,且肠系膜下静脉远端与右侧髂内静脉相交通,汇入下腔静脉。
|
Download:
|
| 图 1 术前超声发现肝脏实性占位,似几个病灶融合 Fig. 1 Preoperative ultrasonic finding of solid hepatic space-occupying lesions | |

|
Download:
|
| 图 2 术前CT示肝右后叶结节,增强静脉期明显均匀强化 Fig. 2 Preoperative CT indicated right hepatic posterior lobe nodules and DCE showed significantly uniform enhancement | |
|
Download:
|
| 图 3 术前最大密度投影(maximal intensity projection, MIP)示异常纤细的门静脉(portal vein, PV)主干和增宽的脾静脉(splenic vein, SV), 如箭头所示 Fig. 3 Preoperative MIP showing abnormally fine portal vein (PV) trunk and widened splenic vein (SV), as indicating by an arrow | |
|
Download:
|
| 图 4 术前MIP示肠系膜下静脉(inferior mesenteric vein, IMV)与右髂内静脉(right internal iliac vein, RIIV)汇合,如箭头所示 Fig. 4 Preoperative MIP showing inferior mesenteric vein (IMV) and right internal iliac vein (RIV), as indicating by an arrow | |
|
Download:
|
| 图 5 容积显示法(volume rendering, VR)直观显示该血管畸形 Fig. 5 Virtual reality (VR) visually showing vascular malformation | |
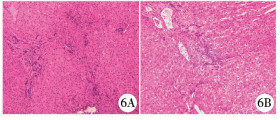
术中探查见肿瘤位于肝右后叶下段,病灶边界不清,完整切除困难,遂决定行肝脏肿瘤部分切除活检;另见肝外门静脉异常纤细,粗大的肠系膜下静脉走行于肠系膜间,其最宽处约2.6 cm,并见盆腔直肠静脉丛迂曲扩张。术前经频谱多普勒超声探测发现下腔静脉(肾静脉水平)、肠系膜下静脉及右侧髂内静脉处未见明显异常血流动力学改变,遂认为无实施分流或断流手术的必要。术后患者病理回报(图 6):胞浆红染圆形细胞弥漫分布,局部区域肝小叶结构消失,肝细胞肿胀变性,其免疫组化为:Gpc-3(-),AFP(-),Hepart-1(+),CD34(血管内皮+),CK7(-),CK19(-),CK20(-),CD10(局部+),CDX-2(-),Ki67(index约5),结合免疫组化结果符合肝细胞局灶性结节性增生(focal nodular hyperplasia,FNH)的诊断。患儿术后12个月后随访,一般状况良好,血常规及甲胎蛋白正常,腹部超声提示肝脏无明显变化。
|
Download:
|
| 图 6 该Abernethy患儿肝内异常结节组织的HE染色 A:镜下10×10倍图;B:镜下10×20倍图,可见胞浆红染圆形细胞弥漫分布,局部区域肝小叶结构消失,肝细胞肿胀变性 Fig. 6 HE staining of abnormal nodule tissue in liver of Abernethy malformation, a) 10*10 folds; b) 10*20 folds, cytoplasmic red stained round cells diffusely, local hepatic lobular structure disappearing and hepatocyte swelling and degeneration | |

|
Download:
|
| 图 7 术后1年复查超声示肝内病变无明显变化 Fig. 7 Postoperative ultrasonic finding of no significant changes in intrahepatic lesions at 1 year | |
讨论 Abernethy畸形是胚胎时期门静脉形成过程中卵黄静脉系统的肠周卵黄静脉丛选择性保全与退化异常所致的一种先天性门静脉畸形,保全与退化的程度不同导致血管变异的多样性[1]。不同的血管变异导致不同程度的病理生理异常,使得临床表现复杂多样。术前外院以及我院均将该患儿腹部静脉畸形与肝内病变以二元论考虑,后整合所有临床信息并查阅相关文献,最终临床确诊为Abernethy畸形。
一、临床表现综合文献报道Abernethy畸形临床表现主要有以下3点[2]:①肝脏血流灌注不足:门静脉血中富含胰岛素、胰高血糖素等对肝组织起保护作用的营养因子。如果肝组织长期缺乏营养供给会导致肝功异常、肝细胞变性、肝内异常结节增生。多数异常增生结节为良性结节如FNH,但是可进展为恶性结节[3]。本例为FNH,确诊后建议保守治疗并密切随访结节性质变化。②肝外静脉系统异常分流:这种异常分流可以导致血氨等毒性物质入脑继发肝性脑病;另外静脉回流增多,肺血增加,心脏负荷增大,导致肺动脉高压、肝肺综合征甚至心力衰竭。门静脉血增多并通过其他侧支进入上、下腔静脉,如通过肾静脉汇入下腔,容易导致肾病;通过胃左静脉经奇静脉汇入上腔,容易导致消化道静脉曲张、破裂出血;通过盆腔直肠静脉丛侧支汇入下腔,乙状结肠静脉压力增高使得黏膜充血、水肿,排便刺激时容易出血[4]。本例患儿既往有便血史,一直误诊为“痔”。③伴有其他先天性疾病:如先天性心脏病、内脏异位、胆道闭锁等。本例患儿尚未发现其他先天畸形。
二、诊断目前Abernethy畸形诊断主要还是依靠影像学检查,数字减影血管造影(digital subtraction angiography, DSA)是诊断该畸形的金标准,但其具有有创、风险大、费用高等缺点,从而限制其在临床诊断的广泛使用[5, 6]。随着CT设备以及技术的发展,使得临床上更多的病例可以被诊断,如CT的曲面重建法(curved planar reformat, CPR)、最大密度投影法(maximum intensity projection, MIP)等技术都可以提高该疾病的诊断效能。VR技术使血管畸形更为直观显示,方便医师间学习以及医患间的交流[7]。值得一提的是CT血管造影为间接征象,肝外门静脉未完全缺失的患儿会因为门静脉异常纤细或压力过高而使得门脉造影失败,因此DSA则是诊断该畸形的金标准。遗憾的是本例患儿并未做DSA,而经CT和超声影像学检查诊断Ⅰa型。
三、治疗Morgan等[8]根据肝门静脉是否完全缺失将Abernethy畸形分为Ⅰ型和Ⅱ型,又根据肠系膜上静脉与脾静脉是否汇合分为Ⅰa和Ⅰb两个亚型。分型的目的是为了选择治疗方案。该畸形的治疗方式尚未统一,有证可循的治疗经验可概括为:①肝脏移植;通常适应于Ⅰ型患儿;②选择动脉栓塞术或手术阻断分流解决消化道出血问题,通常适应于Abernethy Ⅱ型患儿;③保守治疗,定期随访,通常适应于出血少、脏器功能无明显障碍、肝脏良性结节的患儿。本例患儿经CT以及术中探查诊断为Ⅰ型,其一般状况良好,肝内单发良性结节且肝功轻度异常,所以肝脏移植为根治方式。但是在我国儿童肝移植仍面临着肝源不充足、并发症发生率高、肝移植管理体制不够健全等问题,所以肝移植不作为首要治疗方式[9]。
Abernethy畸形是一种罕见疾病,临床表现不一,该畸形的确诊主要依靠直接或间接血管造影和经验丰富的放射科医师。治疗方案的选择也是因人而异,其中肝脏移植是该畸形的根治方法,特别是Ⅰ型患儿,但是目前仅国外有此类报道[10]。国内主要以分流结扎或者栓塞等方式解决严重的消化道出血、严重肝肺功能障碍、脾功能亢进等并发症;对于病情较轻或肝内伴有良性结节者多以保守治疗为主。
| 1 |
Howard ER, Davenport M. Congenital extrahepatic portocaval shunts-the Abernethy malformation[J]. J Pediatr Surg, 1997, 32(3): 494-497. DOI:10.1016/S0022-3468(97)90614-X. |
| 2 |
魏纯淳, 陈大进, 黄洪锋, 等. Abernethy畸形合并膜性肾病一例[J]. 中华肾脏病杂志, 2017, 33(7): 540-541. DOI:10.3760/cma.j.issn.1001-7097.2017.07.010. Wei CC, Chen DJ, Huang HF, et al. A case of Abernethy malformation complicated with membranous nephropathy[J]. Chin J Nephrol, 2017, 33(7): 540-541. DOI:10.3760/cma.j.issn.1001-7097.2017.07.010. |
| 3 |
Niki Christou, Nabil Dib, Etienne Chuffart, et al. Stepwise management of hepatocellular carcinoma associated with Abernethy syndrome[J]. Clin Case Rep, 2018, 6(5): 930-934. DOI:10.1002/ccr3.1384. |
| 4 |
Benedict M, Rodriguez-Davalos M, Emre S, et al. Congenital extrahepatic portosystemic shunt (Abernethy malformation type b with associated hepatocellular carcinoma:case report and literature review[J]. Pediatr Dev Pathol, 2017, 20(4): 354-362. DOI:10.1177/1093526616686458. |
| 5 |
谢恩萍, 张国庆, 步军. 新生儿先天性门体静脉分流合并髂动脉-脐静脉瘘一例报告并文献复习[J]. 中国新生儿科杂志, 2017, 32(4): 287-290. DOI:10.3760/cma.j.issn.2096-2932.2017.04.01. Xie EP, Zhang GQ, Bu J, et al. Neonatal congenital portosystemic shunt complicated with iliac artery-umbilical vein fistula:a case report and literature review[J]. Chi J Neonatol, 2017, 32(4): 287-290. DOI:10.3760/cma.j.issn.2096-2932.2017.04.01. |
| 6 |
徐耀端, 尚子奎, 黄维鑫, 等. 3D-CTA与3D-DSA检查在脑动脉瘤显微夹闭术中的评估价值[J]. 中华神经外科疾病研究杂志, 2018, 17(2): 122-125. DOI:10.3760/cma.j.issn.1671-2897(2018)17-122-04. Xu YD, Shang ZK, Huang WX, et al. Evaluations of 3D-CTA and 3D-DSA in microsurgical clipping of cerebral aneurysms[J]. Chin J Neurosurg Dis Res, 2018, 17(2): 122-125. DOI:10.3760/cma.j.issn.1671-2897(2018)17-122-04. |
| 7 |
裘敏剑. Abernethy畸形的影像学表现二例[J]. 中华医学杂志, 2013, 93(9): 717-718. DOI:10.3760/cma.j.issn.0376-2491.2013.09.022. Qiu MJ. Imaging findings of Abernethy malformation:a report of two cases[J]. Natl Med J China, 2013, 93(9): 717-718. DOI:10.3760/cma.j.issn.0376-2491.2013.09.022. |
| 8 |
Morgan G, Superina R. Congenital absence of the portal vein:two cases and a proposed classification system for portasystemic vascular anomalies[J]. J Pediatr Surg, 1994, 29(9): 1239-1241. DOI:10.1016/0022-3468(94)90812-5. |
| 9 |
赵东, 夏强. 小儿肝移植的现状与展望[J]. 肝胆外科杂志, 2017, 25(4): 244-247. DOI:10.3969/j.issn.1006-4761.2017.04.003. Zhao D, Xia Q. Current status and prospects of liver transplantation in children[J]. J Hepatobiliary Surg, 2017, 25(4): 244-247. DOI:10.3969/j.issn.1006-4761.2017.04.003. |
| 10 |
I·lginÔzden, Yavru Ayşen, Güllüoǧlu Mine, et al. Transplantati-on for large liver tumors in the setting of Abernethy malformation[J]. Exp Clin Transplant, 2017, 15(Suppl 2): 82-85. DOI:10.6002/ect.TOND16.L23. |
 2020, Vol. 19
2020, Vol. 19


