2. 上海交通大学医学院附属仁济医院泌尿外科(上海市, 200127);
3. 上海市第六人民医院泌尿外科(上海市, 200233)
2. Department of Urology, Affiliated Renji Hospital, School of Medicine, Shanghai Jiao Tong University, Shanghai 200127, China;
3. Department of Urology, Municipal No.6 People's Hospital, Shanghai 200233, China
尿道下裂是男性最常见的先天性泌尿生殖系统畸形之一,发病率有逐年上升的趋势,手术是该病唯一的根治方法[1]。虽然手术方式多样,但有文献报道其手术治疗失败率超过10%,且重度复杂的尿道下裂再手术率接近50%[2]。同时,由于患儿年龄的增长以及多次手术失败后用于重建阴茎皮肤及尿道材料的稀缺,客观上增加了再次手术的难度。近年来,口腔黏膜移植技术的广泛开展使得尿道下裂的疗效得到了明显提高,但是对于一些长段尿道缺损,短期内接受多次手术或取材后会导致局部瘢痕形成,不便于再次取材,这使得尿道下裂的重建依然面临着巨大挑战。为减少术后并发症,同时提高口腔黏膜移植物的获取率,本研究对13例手术修复失败后接受再次手术的患儿采用了口腔黏膜移植前预置精索外筋膜的方法进行治疗,并随访观察其疗效。
材料与方法 一、临床资料收集2014年12月至2017年4月13例原手术修复失败的尿道下裂患儿,入组标准:①曾经历失败的尿道下裂手术;②未达到修复目标,包括手术后尿道开口不正以及合并残余弯曲。13例患儿年龄2.5~6岁,中位年龄4.3岁,患儿至少经历1次以上失败的手术史,中位次数为2.4次。患儿阴茎体与睾丸大小质地均在正常范围内。13例术前原尿道外口均不在正常位置,其中位于阴茎体远端4例,阴茎体中段5例,阴茎体近端4例,均合并不同程度的阴茎体向腹侧弯曲,尿道缺损长度2.2~4.9 cm(中位长度2.8 cm),需取下唇黏膜替代,宽度0.5~1.0 cm(中位宽度0.7 cm),均一次性完成尿道修复。
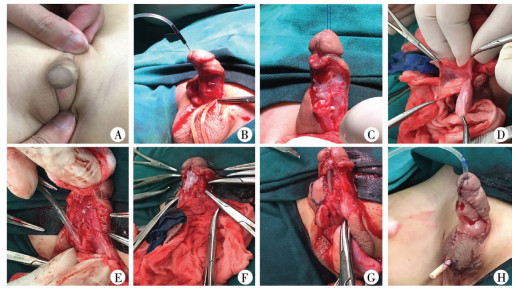
二、手术方法气管插管全身麻醉后,患儿取仰卧位,牵拉阴茎头沿原手术切口切开皮肤后暴露原来所建的尿道,保留原有尿道行人工勃起试验,均提示存在阴茎体下弯,弯曲度数为15° ~45°;自腹侧弯曲最显著处横断原尿道,深达白膜后包绕尿道的瘢痕及挛缩组织彻底清除后完全伸直阴茎体,此时可见长段尿道缺损。任选一侧将睾丸组织脱出后,在睾丸鞘膜表面解剖游离长段带蒂精索外筋膜组织,范围自睾丸底部起直至腹股沟管外环口处,将其转移覆盖于白膜表面尿道缺损处,带蒂组织取材后确保蒂没有张力及旋转的前提下,于筋膜外侧紧贴海绵体白膜,筋膜内侧作为移植床,游离的下唇黏膜贴合在表面上后固定数针。获取下唇黏膜过程:首先测量尿道缺损的范围,采用4 - 0 proline线牵拉下唇暴露后采用美兰标记拟取材范围,黏膜下浸润1/100 000肾上腺素生理盐水后取材,将取出的下唇黏膜块修剪去除多余的黏膜下组织,同时观察创面有无严重渗血,用可吸收线缝合创面并给予止血处理,取材后的下唇黏膜采用可吸收线间断缝合止血处理,以缩小创面范围,减少瘢痕形成。将制备好的下唇黏膜用6 - 0可吸收线“蚊钉样”平铺于阴茎海绵体尿道缺损处,于精索外筋膜层表面固定黏膜,黏膜中央、黏膜下组织及白膜均需分散缝合数针以减少移植物下积血风险,留置F8 - F12导尿管后用局部带蒂阴茎皮肤加盖成形新尿道,修整缝合阴茎皮肤一期完成重建手术(图 1至图8)。
|
Download:
|
| 图 1 手术过程图 A:术前外观,可见患儿前期接受手术治疗后尿道开口冠状沟处存在残余弯曲与旋转畸形B:游离腹侧皮肤及皮下筋膜,暴露原建尿道后行人工勃起试验仍可见残余弯曲C:离断原尿道后完全伸直阴茎海绵体,可见腹侧海绵体白膜表面瘢痕形成D:取带蒂一侧的精索外筋膜,保留睾丸鞘膜的完整性E:修剪腹侧白膜表面瘢痕后取精索外筋膜预置于阴茎海绵体白膜表面,确保无张力F:移植游离的下唇黏膜并固定于精索外筋膜表面G:取一侧阴茎带蒂皮瓣Onlay H:术后外观,腹侧阴茎皮肤取数个减张切口 Fig. 1 Surgery process diagram | |
本组患儿留置导尿管3周后拔除,随访12~40个月后,2例出现尿道瘘(1例位于冠状沟,1例位于阴茎根部),均再次行手术修补;1例阴茎头裂开未予处理;1例尿道外口狭窄再次行尿道外口扩张术后治愈。所有患儿术后1年时接受尿流率检查,最大尿流率从6.7 mL/s提高到12.2 mL/s,最大尿流率中位值为9.3 mL/s,勃起时无阴茎下弯,患儿家长对其阴茎体外观满意。13例患儿的临床资料详见表 1。
|
|
表 1 13例尿道下裂患儿临床资料 Table 1 Basic clinical profiles of 13 boys with hypospadias |
尿道下裂的手术方式多种多样,而前期尿道下裂修复失败的患儿往往需要再次接受手术,这部分患儿的原有尿道、周围形成大量的瘢痕组织以及严重的阴茎向腹侧弯曲,都需要通过手术才能得到彻底的清除和矫正;并且前期修复失败后能利用的皮瓣组织有限,合并尿道狭窄和尿外渗导致局部组织条件差,给再次成功修复尿道以及重建阴茎体带来了巨大的挑战。
针对上述问题,国内外诸多学者先后尝试了很多自体替代材料,常见的包括真皮层组织、包皮组织、膀胱黏膜组织以及直肠黏膜等,但是这些方法在多次尿道下裂手术治疗失败的患儿中应用并不广泛,主要是因为多次手术导致了局部组织破坏严重而不能再次应用,其他可替代材料取材过程也较为麻烦[3-5]。1941年首次报道口腔黏膜组织用于尿道下裂手术修复的案例,由于口腔黏膜组织与其他替代组织相比,具有易获取、黏膜组织血运好、毛发少及组织便于存活等优势,为修复手术提供了一种理想的生物材料,因此在近年来尿道下裂手术修复(尤其是多次尿道下裂手术失败后的修复)中得到了较为广泛的应用[6]。
目前临床上口腔黏膜可选择的移植物包括颊黏膜、唇黏膜与舌黏膜,但其移植方式仍存在争议。Baskin等[7]回顾性分析了自1986年以来采用颊黏膜移植治疗尿道缺损患儿的尿道再造研究,主要分析了临床效果与移植后的组织学变化。而Bracka[8]对600多例近端型尿道下裂与修复失败的患儿采用了分期治疗,一期采用包皮内板或口腔黏膜片平铺移植,二期进行卷管成形,并认为此方法可使患儿获得更好的术后满意度。Markiewicz[9]的一项回顾性研究发现,颊部与下唇是手术医师获取黏膜的常用供区,并认为采用分期口腔黏膜片移植的方法成功率较高。舌黏膜作为生物取材标本近年来应用也十分广泛,Maarouf等[10]选取了应用舌黏膜作为生物取材标本的21例中位年龄为12.3岁的患儿作为研究对象,发现手术成功率达78.2%,并认为较高的成功率可能与舌黏膜较颊黏膜容易获取、组织条件更薄且供区瘢痕较少等因素有关。
口腔黏膜供区的愈合问题同样不容忽视。随访发现,部分患儿会出现唾液腺功能受损、张口困难、疼痛、口周麻木等并发症[11]。此外,二期处理时游离移植物挛缩的问题也很突出,谢华[12]认为作为移植物的口腔黏膜能否平整生长是二期尿道成形手术成功与否的关键所在, 如果移植后的黏膜出现纤维化或硬结, 术后并发症发生率可达81%,建议在一期手术时取材组织范围超过所需用量的10% ~15%,以减少二期手术时挛缩的发生率。为提高尿道下裂再手术成功率,前期我们曾尝试对6例患儿通过预置精索外筋膜的方法来增加口腔黏膜移植片的获取率,以减少并发症[13]。此次我们运用同样的方法处理13例再手术患儿,通过随访发现联合精索外筋膜与下唇黏膜移植一期修复尿道的方法治疗后,仅1例发生尿道外口狭窄,2例发生尿道瘘,1例阴茎头裂开,其余患儿口腔黏膜组织片均存活良好。
总之,复杂尿道下裂再次手术的治疗策略仍未统一,可能与可选择的替代材料种类不足有关。膀胱黏膜及直肠黏膜等生物材料由于取材过程复杂,目前已极少应用,因此口腔黏膜仍是替代尿道的首选生物材料。此外,复杂尿道下裂是否需要分期处理也存在争议,综合我们的治疗体会,预置精索外筋膜带蒂组织联合唇黏膜移植可于一期完成尿道成形术,提高游离移植物的获取率与手术成功率,减轻患儿及其家长的心理与经济负担,但仍需要通过长期随访对其疗效作进一步评估。
| 1 |
Biswas S, Haldar S, Ghosh D, et al. A comparative study of two techniques of urethroplasty in repair of distal penile hypospadias[J]. J Indian Med Assoc, 2009, 107(2): 94-96. |
| 2 |
McNamara ER, Schaeffer AJ, Logvinenko T, et al. Management of Proximal Hypospadias with 2-Stage Repair:20-Year Experience[J]. J Urol, 2015, 194(4): 1080-1085. DOI:10.1016/j.juro.2015.04.105. |
| 3 |
Ahmed M, Alsaid A. Is combined inner preputial inlay graft with tubularized incised plate in hypospadias repair worth doing?[J]. J Pediatr Urol, 2015, 11(4): 229. DOI:10.1016/j.jpurol.2015.05.015. |
| 4 |
Xu YM, Qiao Y, Sa YL, et al. Urethral reconstruction using colonic mucosa graft for complex strictures[J]. J Urol, 2009, 182(3): 1040-1043. |
| 5 |
Stanasel I, Le HK, Bilgutay A, et al. Complications following Staged Hypospadias Repair Using Transposed Preputial Skin Flaps[J]. J Urol, 2015, 194(2): 512-516. DOI:10.1016/j.juro.2015.02.044. |
| 6 |
Nozohoor Ekmark A, Svensson H, Arnbjörnsson E, et al. Fa-iled hypospadias repair:An algorithm for secondary reconstruction using remaining local tissue[J]. J Plast Reconstr Aesthet Surg, 2015, 68(11): 1600-1609. DOI:10.1016/j.bjps.2015.06.024. |
| 7 |
Baskin LS, Duckett JW. Buccal mucosa grafts in hypospadias surgery[J]. Br J Urol, 1995, 76(S3): 23-30. DOI:10.1111/j.1464-410x.1995.tb07814.x. |
| 8 |
Bracka A. A versatile two-stage hypospadias repair[J]. Br J Plast Surg, 1995, 48(6): 345-352. DOI:10.1016/s0007-1226(95)90023-3. |
| 9 |
Markiewicz MR, Lukose MA, Margarone JE 3rd, et al. The oral mucosa graft:a systematic review[J]. J Urol, 2007, 178(2): 387-394. DOI:10.1016/j.juro.2007.03.094. |
| 10 |
Maarouf AM, Elsayed ER, Ragab A, et al. Buccal versus lingual mucosal graft urethroplasty for complex hypospadias repair[J]. J Pediatr Urol, 2013, 9(6): 754-758. DOI:10.1016/j.jpurol.2012.08.013. |
| 11 |
Xu YM, Xu QK, Fu Q, et al. Oral complications after lingual mucosal graft harvesting for urethroplasty in 110 cases[J]. BJU Int, 2011, 108(1): 140-145. DOI:10.1111/j.1464-410X.2010.09852.x. |
| 12 |
谢华, 陈方, 吕逸清. 第二届中国尿道下裂论坛暨儿童尿道下裂个体化诊治与进展学习班会议纪要[J]. 中华小儿外科杂志, 2014, 35(8): 629-630. DOI:10.3760/cma.j.issn.0253-3006.2014.08.018. Xie H, Chen F, Lv YQ. Second Chinese Forum on Hypospadias & Workshop Proceddings of Recent Advances in Individualized Diagnosis and Treatment of Pediatric Hypospadias[J]. Chin J Pediatr Surg, 2014, 35(8): 629-630. DOI:10.3760/cma.j.issn.0253-3006.2014.08.018. |
| 13 |
Wu M, Chen SZ, Ye WJ, et al. Redo surgery for failed hypospadias treatment using a novel single-stage repair[J]. Asia J Andr, 2018, 20(3): 311-312. DOI:10.4103/aja.aja_22_17. |
 2020, Vol. 19
2020, Vol. 19


