自2019年12月8日起,武汉市多家医疗机构陆续收治了多例不明原因肺炎患者,短时间内病例数激增,疾病在国内(甚至全球范围内)呈扩散趋势,引起国内及国际高度关注[1]。2020年1月7日,研究人员从患者肺泡灌洗液中分离出致病原,并证实其为一种新型冠状病毒[2],该病毒最初被世界卫生组织(World Health Organization, WHO)定义为2019-新型冠状病毒(2019 novel coronavirus, 2019-nCoV),之后国际病毒分类委员会将致病病毒命名为严重急性呼吸综合征冠状病毒2(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2), 其导致的肺炎被定义为新型冠状病毒肺炎(novel coronavirus pneumonia, NCP),简称新冠肺炎;其英文名称于2020年2月11日被WHO正式修订为corona virus disease 2019(COVID-19)[3]。
重大疫情下,北京市人民政府于2020年1月24日紧急启动一级响应等重大举措,以加强疫情防控管理工作。在此期间,首都医科大学附属北京儿童医院积极响应国家号召,小儿外科门诊及病房停止大部分工作,并采取相应措施保障医患安全。在此背景下小儿外科急症工作充满挑战,急症工作包括两部分:外科急诊和住院部急症手术。一级响应启动后,本院外科急诊就诊量显著减少,且病种构成有所改变;而住院部急症手术患儿数量无明显减少,且患儿病情较前有所加重。为探讨新型冠状病毒感染疫情一级响应启动后小儿外科急症工作的重点和难点,本文回顾性分析了首都医科大学附属北京儿童医院在新型冠状病毒感染疫情下小儿外科急症病例的诊治情况,以期增加疫情下小儿外科急症的诊疗经验、提高诊治水平。
材料与方法 一、临床资料以2020年1月24日至2月24日首都医科大学附属北京儿童医院外科急诊患儿以及因急腹症于普外科住院治疗的患儿作为研究对象,并与2018年、2019年1月24日至2月24日期间同条件患儿的病例资料进行纵向对比,分析新型冠状病毒感染疫情期间本院小儿外科疾病谱变化特征。
二、统计学方法统计学分析采用SPSS 19.0,符合正态性分布的连续性变量表达采用(x ±s)进行描述,分类变量采用频数和百分率进行描述。
结 果2018—2020年三年同期(1月24日至2月24日期间)本院外科急诊患儿分别为3 068例、3 364例、1 655例,2020年同期急诊病例数较2018年、2019年减少,就诊患儿中北京市来源病例数较前增加(63.3%)。就诊病例中急腹症所占比例较前进一步增加,2020年达到26.6%;因外伤就诊的患儿人数较前减少,车祸伤患儿比例下降显著,由2018年的3.5%降至2020年的0.7%。详见表 1。
|
|
表 1 2018—2020年外科急诊病例特征 Table 1 Cases of emergency department of 2018—2020 |
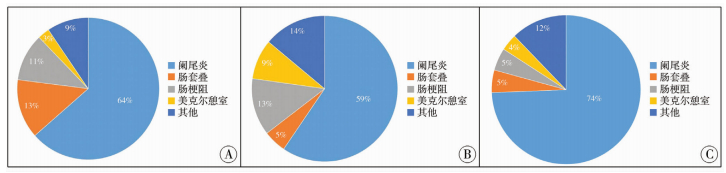
2020年1月24日至2月24日(疫情一级响应期间)因急腹症于普外科病房住院治疗的患儿共83例,较前两年稍有增加(2018年74例、2019年79例),见图 1。2020年住院治疗患儿中无一例外伤病例,而2018、2019年同期外伤病例分别为1例、3例。因急腹症住院治疗的病例中,3年排名前三的病种分别为:阑尾炎、肠套叠、肠梗阻(2018年);阑尾炎、肠梗阻、美克尔憩室炎或憩室出血(2019年);阑尾炎、肠套叠、肠梗阻(2020年)。从构成比来看,阑尾炎为历年本院急腹症住院治疗的主要病种,将三年阑尾炎患儿资料进一步分析,发现2020年阑尾炎患儿病例数较2018年、2019年有所增加,达该时期61例(2018年和2019年均为47例);且患儿出现症状至手术的时间超过3天比例达24.6%,阑尾穿孔比例较前增加,达57.4%,均高于2018年和2019年。详见表 2、图 2。

|
Download:
|
| 图 1 2018—2020住院急腹症病例数 Fig. 1 Number of hospitalized cases of acute abdomen from 2018 to 2020 | |
|
|
表 2 2018—2020年阑尾炎病例特征 Table 2 Data of 2018—2020 appendicitis patients |
|
Download:
|
| 图 2 2018—2020年住院急腹症病种构成(A为2018年数据,B为2019年数据,C为2020年数据) Fig. 2 Composition of hospitalized acute abdomen diseases from 2018 to 2020 (A: data for 2018; B: data for 2019; C: data for 2020) | |

|
Download:
|
| 图 3 2018—2020年急腹症不同病种的变化趋势 Fig. 3 Changing trends in different types of acute abdomen from 2018 to 2020 | |
自新型冠状病毒感染爆发以来,湖北武汉病例数在极短时间内激增,并向湖北以外的地区大面积辐射,在国内外引起高度重视。人群对新型冠状病毒普遍易感,其主要受累人群为成年人,但儿童也可被传染[5]。北京市于2020年1月24日启动一级响应后,本院积极配合疫情防控工作。由于小儿外科门诊病人数量显著减少,遂采取合并专业号等相应措施;住院部停止所有择期手术,以尽量减少患儿及家长外出,降低感染风险。
不同于门诊及住院择期手术,重大疫情期间小儿外科的急症工作面临新的挑战[6]。急诊医护的防护工作是第一个挑战,本院应对措施如下:第一,所有就诊患儿家长需手机扫码完成行动轨迹采集,并填写电子流行病学调查表,以了解近2周内患儿及家长是否有疫区旅居史、疫区发热患者接触史、确诊病人接触史等。第二,采取三级筛查(一级筛查为入口试表处,二级筛查为分诊台,三级筛查为接诊医生)防止漏诊新型冠状病毒感染。第三,要求所有患儿及家长佩戴口罩,发热家长不能陪同患儿进入诊室,诊室内保证“一医一患一家长”,无多余人员。第四,出诊医生需佩戴医用外科口罩、工作服、工作帽,对于外伤患儿尤其是对伤口存在活动性出血、可能喷溅体液的患儿进行查体时,除上述装备外需佩戴防护眼镜、橡胶手套,必要时需佩戴防护口罩、加穿隔离衣。第五,对于返京时间 < 14天者,统一在急诊隔离区进行候诊、就诊,对就诊人员分流。第六,对于符合疑似病例者(存在流行病学接触史,且伴有2条临床表现如发热或呼吸道症状、肺CT改变、血象改变;或者无流行病学接触史者,但满足上述3条临床表现),需首先完善肺CT及NCP核酸检测,明确排除新型冠状病毒感染后,再行其他相关检查。本院在疫情期间特建方舱CT室,高度疑似病例需在方舱CT室检查,以降低交叉感染风险。
本研究发现2020年病例数较前两年显著减少,低于同期就诊量的50%,且就诊患儿中北京市来源者比例升高,说明一级响应期间疑似急诊患儿及外地急诊患儿来院就诊者明显减少。车祸伤患儿比例由2018年的3.5%降至2020年的0.7%,但急腹症病例比例较2018年、2019年无减少,甚至稍有增加。急腹症患儿多伴有发热症状,因此在急诊初诊病例中如何快速鉴别外科感染与新型冠状病毒感染是该时期急症工作的第二个挑战。外科感染(如急腹症)的特点为先出现腹痛、呕吐等腹部症状,随后出现发热症状,查体可有腹部固定压痛等阳性体征,伴随血象升高,且腹部检查(如B超及立位腹部平片)一般可观察到阳性结果。然而,新型冠状病毒感染者一般初期无症状或仅有轻微症状(发热、干咳、乏力,主要为呼吸道症状);部分病例不典型,可有消化道表现,但是该类患者一般为发热在先,消化道症状在后,且新型冠状病毒感染者均有流行病学接触史[7]。此外,不同于外科性感染导致的血象升高,新型冠状病毒感染者血象可表现为白细胞总数降低或正常,或淋巴细胞分类计数减少,肺部CT可协助进一步鉴别诊断,NCP核酸检测可最终将两者明确鉴别[8-11]。可以看出,在疫情一级响应期间,本院小儿外科急诊病种结构有所改变,虽然病人数显著减少,但出诊医师需更加警惕急腹症,并注意与新型冠状病毒感染鉴别,以保障医疗安全。
另一方面,对住院部急症手术病人分析发现,急腹症病例数较前稍有增加;且三年同期因急腹症入院治疗的患儿,均以阑尾炎病例数为最多,综合三年中同时期的结果进行分析,发现2020年阑尾炎患儿比例高达74%。对比分析2018—2020年三年病例中阑尾炎患儿资料,发现2020年从出现症状到手术时间超过3天的阑尾炎患儿占24.6%,阑尾穿孔比例达57.4%,高于2018年、2019年,表明2020年阑尾炎患儿病情较之前严重。通过询问病史发现,疫情一级响应期间,当患儿出现腹痛、发热、呕吐等症状后,家长因担心来院就诊途中或在医院内被感染而首先选择居家观察;仅当患儿腹痛、发热、呕吐等症状难以缓解,甚至加重、不能忍受时才来院就诊,从而导致患儿从出现症状到就诊时间延长,使得阑尾穿孔的比例增加,在一定程度上延误了患儿的诊治。此外,家长因担心转院治疗增加感染新型冠状病毒感染风险,在本院外科急诊确诊后,均在本院住院部病房治疗,无转院手术者,因此急腹症病例数较前增加。
在疫情一级响应期间,对于确诊急腹症的患儿进行急诊手术,是小儿外科急症工作面临的第三个挑战。本院应对措施如下:第一,对收治病人进行第四级流行病学接触史筛查,并签署患者承诺书,承诺近14天内无相关流行病学接触史。但为了防止因瞒报接触史导致重大卫生事件发生的可能,除对所有入院患儿进行术前检查外,还需完善肺CT检查,将风险降至最低。对于肺CT结果可疑者,需请本院新型冠状病毒感染专家团队会诊,必要时完善NCP核酸检测,协助排查新型冠状病毒感染可能。本研究中一名9岁患儿因腹痛、发热于外科急诊确诊为急性阑尾炎,拟入院手术治疗,但患儿肺CT检查提示肺内带增粗。再次询问患儿及家长近2周一直在北京居住,无武汉旅居史,患儿家长无发热、干咳等症状,患儿居住小区无确诊病例,且患儿近2周无发热病人接触史、无聚集性发病接触史;另外,该患儿肺CT显示其肺部改变主要位于肺内带,与COVID-19病变为肺外带间质改变不一致,经过院内专家团队会诊,不考虑新型冠状病毒感染可能,遂入院行手术治疗。第二,特殊时期本院急症在院患儿全面取消家长陪住及探视模式,缩减病房人员密度,减小病房容量。病房运转模式转变为电话咨询病情,高度警惕新型冠状病毒感染或者仍处于潜伏期的患儿及家长,以防止疾病在病房内传播,导致聚集性发病的严重公共卫生事件。可见,在疫情一级响应期间,急腹症病例多数病史时间长、病情重,收住院手术者需谨慎筛查,并改变病房运转模式。
本文通过回顾性分析,发现在新型冠状病毒感染重大疫情启动一级响应后,小儿外科急症工作面临新的挑战,包括医护人员的防护、新型冠状病毒感染的鉴别以及急诊手术的实施。在此特殊时期外科急诊病种结构有所改变,虽然病人数显著减少,但需更加警惕急腹症病例,并注意与新型冠状病毒感染的鉴别;住院部急腹症患儿多数患病时间长、病情重,应谨慎筛查,改变病房运转模式。
| 1 |
Wang R, Zhang X, Irwin DM, et al. Emergence of SARS-like coronavirus poses new challenge in China[J]. J Infect, 2020, 80(3): 350-371. DOI:10.1016/j.jinf.2020.01.017. |
| 2 |
Zhu N, Zhang D, Wang W, et al. A novel coronavirus from patients with pneumonia in china, 2019[J]. N Engl J Med, 2020, 382(8): 727-733. DOI:10.1056/NEJMoa2001017. |
| 3 |
Guarner J. Three emerging coronaviruses in two decades[J]. Am J Clin Pathol, 2020, 153(4): 420-421. DOI:10.1093/ajcp/aqaa029. |
| 4 |
Chiang JJY, Angus MI, Nah SA, et al. Time course response of inflammatory markers in pediatric appendicitis[J]. Pediatr Surg Int, 2020. DOI:10.1007/s00383-020-04620-4. |
| 5 |
Wei M, Yuan J, Liu Y, et al. Novel Coronavirus Infection in hospitalized infants under 1 year of age in China[J]. JAMA, 2020. DOI:10.1001/jama.2020.2131. |
| 6 |
方峰, 罗小平. 面对2019新型冠状病毒感染重大疫情:儿科医生的思考[J]. 中华儿科杂志, 2020, 58(2): 81-85. DOI:10.3760/cma.j.issn.0578-1310.2020.02.001. Fang F, Luo XP. Facing the pandemic of 2019 novel coronavirus infections:pediatric perspectives[J]. Chin J Pediatr, 2020, 58(2): 81-85. DOI:10.3760/cma.j.issn.0578-1310.2020.02.001. |
| 7 |
Habibzadeh P, Stoneman EK. The novel coronavirus:a bird's eye view[J]. Int J Occup Environ Med, 2020, 11(2): 65-71. DOI:10.1056/NEJMoa2001017. |
| 8 |
Lu R, Zhao X, Li J, et al. Genomic characterisation and epidemiology of 2019 novel coronavirus:implications for virus origins and receptor binding[J]. Lancet, 2020, 395(10224): 565-574. DOI:10.1016/S0140-6736(20)30251-8. |
| 9 |
Burki T. Outbreak of coronavirus disease 2019[J]. Lancet Infect Dis, 2020. DOI:10.1016/S1473-3099(20)30076-1. |
| 10 |
The novel coronavirus outbreak: what we know and what we don't[J].Cell, 2020.DOI: 10.1016/j.cell.2020.02.027.
|
| 11 |
中国疾病预防控制中心新型冠状病毒肺炎应急响应机制流行病学组.新型冠状病毒肺炎流行病学特征分析[J].中华流行病学杂志, 2020, 41(2): 145-151.DOI: 10.3760/cma.j.issn.0254-6450.2020.02003. Epidemiology Working Group for NCIP Epidemic Response, Chinese Center for Disease Control and Prevention: The epidemiological characteristics of an outbreak of 2019 novel coronavirus disease (COVID-19) in China[J].Chin J Epidemiol, 2020, 41(2): 145-151.DOI: 10.3760/cma.j.issn.0254-6450.2020.02003. |
 2020, Vol. 19
2020, Vol. 19


