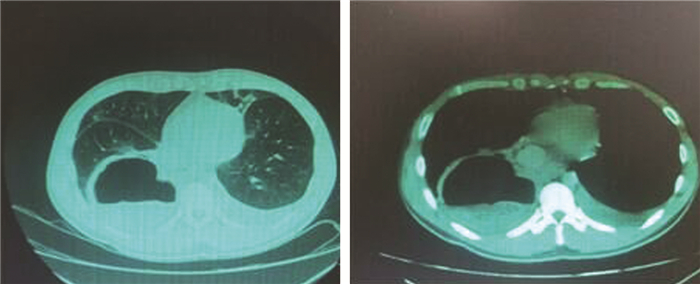
患儿,5岁男童,体重18 kg,以“咳嗽、发热、寒战7 d,发现右肺占位性病变5 d”入住新疆维吾尔自治区人民医院胸外科。患儿既往身体健康,有羊、狗等接触史。家属代述患儿在当地医院治疗期间突发剧烈咳嗽,咳出黄色粉皮样组织,伴恶心、寒战、惊厥,体温迅速上升至39.2℃,采取静脉注射地塞米松及相应对症支持治疗后,病情有所好转,因当地医疗条件有限转入我院。就诊时患儿体温正常,右肺下叶可闻及湿啰音。肺部CT检查提示:右肺下叶囊腔含气液平、双弧影,考虑肺包虫破裂。实验室检查提示包虫抗体阳性,其他检查未见明显异常。术前诊断:右肺细粒棘球蚴感染,拟行“右开胸探查,右肺下叶包虫内囊摘除术”。术前患儿胸部CT片见图 1。
|
Download:
|
| 图 1 患儿术前胸部CT Fig. 1 Preoperative chest CT | |
患儿常规禁食、禁饮,入手术室后立即行心电、血氧、血压监测,安静时BP 90/46 mmHg,HR 121次/min,SPO2 100%(吸纯氧),R 25次/min。麻醉过程:七氟醚6%,氧流量6 L/min吸入,患儿睫毛反射消失后,开放外周静脉,缓慢静脉注射咪达唑仑0.05 mg/kg,丙泊酚2 mg/kg,顺势阿曲库铵0.15 mg/kg,舒芬太尼0.5 μg/kg麻醉诱导,同时给予面罩加压辅助通气,3 min后可视喉镜下挑起会厌,明视下经口置入支气管封堵器,打起套囊,听诊确定支气管封堵器位于右主支气管后,立即置入4#普通气管导管,连接麻醉机行机械通气,潮气量150 mL, R 22次/min。
确定气管导管位置后,开放右颈内静脉,左足背动脉穿刺置管测量有创血压。将患儿调整为左侧卧位后,再次经小儿软镜确定支气管封堵器位于右主支气管,气管导管位于主气管。开胸时支气管封堵器套囊充气,行左侧单肺通气。将潮气量调整为100 mL,R 28次/min,术中调整呼吸机参数维持PETCO2 30~35 mmHg。术中持续泵注丙泊酚8 mg·kg-1·h-1, 瑞芬太尼0.3 μg·kg-1·min-1, 顺势阿曲库铵0.1 mg·kg-1·h-1维持麻醉。探查胸腔见病变位于右肺下叶背段,表面呈白色,大小为6 cm×5 cm,囊性,张力尚可,打开包虫外囊,共吸出约15 mL乳白色内囊及囊液,以高渗盐水浸泡冲洗囊壁。完全摘除内囊后,封闭残腔,开放患侧肺,间断膨肺,确保残腔完全闭合后,充分吸引气道后行双肺通气。术中生命体征平稳,术毕安全返回胸外科监护室,3 h后患儿完全苏醒后拔出气管导管,术后随访未见麻醉相关并发症。
讨 论包虫病是棘球绦虫的幼虫寄生在人体所致的一种人兽共患寄生虫病,呈世界性分布,尤其在畜牧业发达的国家和地区多见,新疆维吾尔自治区是包虫病的高发地区[1]。人感染包虫病的主要原因是接触狗或处理狗、狼、狐皮而误食虫卵引起。虫卵在人的胃、十二指肠内孵化,放出六钩蚴,此幼虫循门静脉至肝,发生肝包虫病;有时幼虫通过肝脏,可达肺部,形成肺包虫。肺包虫在生长过程中,可因外伤,穿刺或囊腔压力过高引起囊肿破裂,囊液外漏造成健侧肺部感染、呼吸道阻塞、全身过敏反应等,对人体造成严重损害。因此,肺包虫一旦发现应尽早手术治疗[2]。
单肺通气是临床上胸科手术常用的通气方式,它不仅能提供清晰的手术视野,利于手术操作,且可防止患侧肺分泌物及血液等污染健侧肺。采用双腔支气管导管来实现单侧肺通气是目前临床常用的方法,但由于小儿中有限的可用技术、通气设备和经验,直到20世纪晚期,单肺通气技术才应用于儿童[3]。但最小的双腔支气管导管为26 F,仅可用于8岁以上患儿,限制了其在较小年龄患儿中的使用[4]。针对以上问题,临床常用的方法是把单腔气管导管插到一侧主支气管来实现肺隔离,但现阶段越来越多研究者认为在6岁及6岁以下的患儿中,支气管封堵器应是首选技术,并且封堵器可放在气管导管内也可放在气管导管外[5]。
本例患儿在术前已有包虫破裂及较轻的过敏反应,围术期应尽可能避免出现包虫囊液外溢污染健侧肺,堵塞气道,过敏反应加重甚至出现过敏性休克。另外,因5.0#以下的气管导管管径较细,管腔无法同时通过小儿纤维支气管镜及支气管封堵器,故本例患儿麻醉诱导后采用外置法先在可视喉镜明视下置入支气管封堵器至患侧主支气管,确定封堵位置合适后再从封堵器导管一侧置入4.0#普通单腔气管导管至总气道。本例患儿右肺萎陷,右主支气管较粗且陡直,与主气道夹角仅为25° ~30°,有经验的麻醉医师盲插支气管封堵器时较容易。但小儿右上叶支气管开口较隆突较近,右上叶的封堵效果可能不理想,因此遇此情况时或需左肺封堵时可在纤维支气管镜明视下调整封堵器的位置。
本例患儿因发病时间短且术前已行抗感染治疗,左肺功能尚好。并且通过支气管封堵器上的吸引通道在手术中对患侧肺部进行充分的吸引,有利于患侧的肺萎陷。因此术中氧合及气道压力满意。
周婉君等[6]研究指出单肺通气可通过不同的机制对术侧及健侧肺造成不同程度的损伤。术中包虫内囊完全摘除,闭合残腔后,经支气管封堵器吸引通道充分吸引患肺主支气管,抽尽封堵器套囊缓慢膨肺。确认残腔完全闭合后,应尽早拔除支气管封堵器,恢复双肺通气,以利于萎陷侧肺复张并减少单肺通气造成的肺损伤。因封堵器吸引导管较细,吸引不充分,因此抽吸封堵器套囊时应同时从气管导管内吸引,并在拔除封堵后立即吸引主气道内可能残存的分泌物,防止流向健侧,造成包虫扩散。
由于小儿气道管理工具缺乏及小儿肺部发育尚不完善,现阶段小儿单肺通气仍然面临许多困难。支气管封堵器,尤其是封堵器外置于气管导管外的方法为较小的婴幼儿实现肺隔离提供了更大可能。但封堵器外置也存在易移位及封堵器占用主气道造成气管导管套囊密封不严密等问题,术中应严密观察。
| 1 |
达娃琼达. 148例肺包虫病患者的流行特点及手术治疗效果分析[J]. 临床肺科杂志, 2018(1): 24-28. DOI:10.3969/j.issn.1009-6663.2018.01.007. Qiong-da DAWA. Epidemic characteristics and surgical outcomes of pulmonary hydatid disease:a report of 148 cases[J]. Journal of Clinical Pulmonary Medicine, 2018(1): 24-28. DOI:10.3969/j.issn.1009-6663.2018.01.007. |
| 2 |
Aydin Y, Dostbil A, Araz O, et al. Pre-school children with hydatid lung disease[J]. Acta Chirurgica Belgica, 2013, 113(5): 340-345. DOI:10.1080/00015458.2013.11680941. |
| 3 |
Sutton C J, Naguib A, Puri S, et al. One-lung ventilation in infants and small children:blood gas values[J]. J Anesth, 2012, 26(5): 670-674. DOI:10.1007/s00540-012-1413-7. |
| 4 |
肖婷, 屈双权. 小儿单肺通气技术新进展[J]. 临床小儿外科杂志, 2016, 15(6): 625-628. DOI:10.3969/j.issn.1671-6353.2016.06.027. Xiao T, Qu SQ. Technique advances of one-lung ventilation in children[J]. J Clin Ped Sur, 2016, 15(6): 625-628. DOI:10.3969/j.issn.1671-6353.2016.06.027. |
| 5 |
Kamra SK, Jaiswal AA, Garg AK, et al. Rigid bronchoscopic placement of Fogarty catheter as a bronchial blocker for one lung isolation and ventilation in infants and children undergoing thoracic surgery:a single institution experience of 27 cases[J]. Indian J Otolaryngol Head Neck Surg, 2017, 69(2): 159-171. DOI:10.1007/s12070-016-1026-9. |
| 6 |
周婉君, 王全, 刘曼. 单肺通气期间双侧肺损伤不同机制的研究进展[J]. 临床麻醉学杂志, 2017(2): 193-195. DOI:10.3969/j.issn.1004-5805.2017.02.023. Zhou WJ, Wang Q, Liu M. Research advances in different mechanisms of bilateral pulmonary injury during single lung ventilation[J]. J Clin Anesthesiol, 2017(2): 193-195. DOI:10.3969/j.issn.1004-5805.2017.02.023. |
 2019, Vol. 18
2019, Vol. 18


