2. 首都医科大学附属北京儿童医院普外科(北京市, 100045)
2. Department of General Surgery, Beijing Children's Hospital, Capital Medical University, Beijing 10045, China
急性胃扩张是指短期内由于大量气体和液体积聚,造成胃和十二指肠上段的高度扩张所致的一种综合征[1]。在外科手术、麻醉后或某些慢性消耗性疾病患儿中因胃受到强烈刺激,发生反射性麻痹,张力消失造成胃极度膨胀[2]。急性胃扩张患儿因胃壁过度伸张、变薄,或因炎性水肿而增厚,血运障碍,更为严重者易发生胃壁坏死、穿孔,引起腹膜炎和休克。急性胃扩张在儿童期较少见,且多为个案报道。为进一步提高临床医生对婴幼儿及儿童急性胃扩张的认识,现对2009年12月至2017年8月由河北省儿童医院收治的8例婴幼儿及儿童急性胃扩张的临床资料和既往文献进行回顾性分析。
材料与方法 一、一般资料回顾性收集2009年12月至2017年8月由河北省儿童医院收治的8例急性胃扩张患儿作为研究对象,其中男童2例,女童6例;平均年龄2岁6个月,年龄最大者5岁3个月,年龄最小者11个月18 d;平均发病时间67.7 h(发病时间最长7 d,最短6 h)。所有病例发病前有明确诱因,其中过度饱食7例,剧烈哭闹1例。主要临床表现为:呕吐(6例,75%);腹痛(4例,50%);腹胀(4例,50%);哭闹(1例,12.5%),其中2例入院时伴有休克表现。
二、辅助检查8例患儿入院后均行血常规、血尿淀粉酶、血气分析检查,行立位腹平片、腹部超声检查。
所有患儿血常规有不同程度升高(白细胞最高为27.0×109/L,最低为10.1×109/L)。2例患儿血、尿淀粉酶升高,其余患儿血、尿淀粉酶正常(血清淀粉酶最高522 U/L;尿淀粉酶最高2 680 U/L)。血气分析及电解质检查提示5例存在不同程度的代谢性碱中毒,3例存在代谢性酸中毒,5例电解质紊乱(低钠、低氯)。
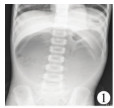
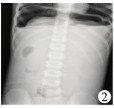
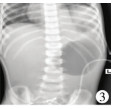
X线检查提示:6例胃泡扩张(图 1),腹部肠气少;1例膈下游离气体,胃泡影消失(图 2);1例左侧膈膨升(图 3)。8例超声检查均提示胃内大量滞留液。6例超声提示胃壁变薄;1例超声及CT提示左侧膈肌抬高,考虑膈膨升(脾、左肾、胃泡及部分肠管被挤向胸腔)。1例消化道穿孔患儿提示左侧脾窝及腹腔大量透声差积液。8例胃扩张患儿的临床特征见表 1。
|
Download:
|
| 图 1 急性胃扩张患儿X线片显示巨大胃泡 Fig. 1 A patient with acute gastrectasia shows a large gastric bubble | |
|
Download:
|
| 图 2 急性胃扩张患儿消化道穿孔 Fig. 2 Digestive tract perforation in a child with acute gastrectasia | |
|
Download:
|
| 图 3 急性胃扩张患儿合并膈膨升 Fig. 3 A child with acute gastrectasia plus elevated diaphragm | |
|
|
表 1 8例胃扩张患儿主要临床特征 Table 1 Major clinical characteristics of 8 children with gastrectasia |
本组8例患儿,6例选择保守治疗,予以禁食禁水,胃肠减压,纠正电解质紊乱,抗感染并予以营养支持治疗后,患儿症状缓解。2例行手术治疗,其中1例合并膈膨升,胃镜检查示胃腔与正常走向相反,保守治疗无好转行左侧膈肌修补术+空肠置管术。术中见左侧膈肌薄弱,胃、结肠脾曲、胰腺、脾脏、左侧肾脏位置明显抬高,进入胸腔,胃扭转,复位见胃壁肥厚,无血运障碍。另外1例胃壁坏死、穿孔,手术探查胃后壁大弯处,沿胃长轴可见约8 cm×3 cm胃壁溃烂,中部约2 cm×1 cm破裂(图 4)。行胃破裂修补术+空肠置管术。穿孔病例术后病理检查提示:胃壁充血、出血、水肿,胃黏膜薄厚不均,部分黏膜坏死,脱落,溃疡形成,肌层排列紊乱。

|
Download:
|
| 图 4 急性胃扩张患儿胃壁坏死 Fig. 4 Necrotic gastric wall of a child with acute gastrectasia | |

|
Download:
|
| 图 5 胃壁坏死术后病理检查结果(HE×400) Fig. 5 Postoperative pathology of gastric wall necrosis | |
8例患儿均治愈出院,6例行保守治疗,2例行手术治疗,其中1例因胃壁坏死穿孔行修补术+空肠置管术,术后17 d痊愈出院;1例因合并膈膨升行左侧膈肌修补术+空肠置管术,术后12 d痊愈出院。所有病例获得随访,随访时间为1个月至5年,平均3年。1例因胰腺炎复发再次入院,经保守治疗后痊愈;胃扩张并膈膨升患儿术后2个月再次行胃镜检查,见多处黏膜愈合瘢痕,皱襞集中;其余病例均恢复良好。
讨 论 一、发病机制1833年由Duplay首次报道急性胃扩张,后来1981年由Dekker和Watson报告了66例急性胃扩张合并胃破裂、穿孔的患儿,病死率高达73%[3, 4]。急性胃扩张以成人多见,亦可发生于小儿。小儿急性胃扩张可发生于任何年龄,但以学龄儿童多见,起病后很快出现严重脱水、低氯性碱中毒、休克, 甚至死亡[5]。急性胃扩张原因较多,常见病因为胃肠机械性梗阻和胃及肠壁神经肌肉麻痹2大类,还有部分急性胃扩张病因未明[6]。急性胃扩张的常见病因如下:①暴饮暴食;②麻醉表浅使患儿烦躁不安或药物如阿托品引起胃肠蠕动减慢甚至麻痹性肠梗阻,从而引起急性胃扩张;③持续胃幽门痉挛,胃液与气体潴留胃内;④术中过度牵拉胃体;⑤严重休克或严重感染伴缺钾、尿毒症[7]。近年来由于术前准备和术后处理的改进,因手术及麻醉引起的胃扩张已很少见[8]。本组8例并无因麻醉及手术引起的胃扩张。Adson等[9]和Stheneur等[10]曾报道肠系膜上动脉压迫综合征也可导致急性胃扩张。随着社会经济水平提高,因饮食引起急性胃扩张明显增多[11]。本组8例中7例因过度饱食发病。但因样本量较小,未对过度饱食的程度和食物种类进行分类。本组8例中,6例为女性,但前期报道中发病率与性别并无明显关系,这可能与本研究样本数较少有关。Kim等[12]曾报道胃扩张合并胰腺炎可危及生命,本组病例中也有1例合并胰腺炎患儿,经保守治疗恢复良好。
二、诊断急性胃扩张发病率较低,临床表现常为恶心、呕吐、腹痛、腹胀、脱水等,缺乏特异性表现,与肠梗阻、腹膜炎、胰腺炎等急腹症较为相似,误诊及漏诊并不罕见。早期轻症患儿经保守治疗可缓解。病程超过12 h,一般情况较差的患儿则极易出现胃壁坏死乃至穿孔、感染中毒性休克,甚至死亡等。早期诊断及治疗对于改善胃扩张患儿的预后有重要作用。
本组中6例有呕吐症状,4例伴有腹痛、腹胀症状。中毒脱水症状严重并出现休克2例。1例过度饱食后发病患儿首先表现为胰腺炎,淀粉酶明显升高,1例伴发左侧膈膨升,虽临床表现不尽相同,但临床医师借助患儿典型的影像学检查结果可以及时做出诊断,对后续的积极治疗提供了依据和帮助[12]。
辅助检查中X线片和腹部超声检查对明确诊断具有重要价值。本组患儿通过X线片检查发现6例患儿有扩大胃泡,下腹部无肠气或肠气明显减少;1例出现膈下游离气体,提示消化道穿孔。1例左第4前肋水平可见肠管影,左侧膈肌明显抬高,纵隔明显右移,考虑左侧膈膨升。超声检查结果示6例患儿提示胃内胀气,并有大量滞留液,1例伴发胰腺炎患儿超声可见肿大胰腺。1例消化道穿孔患儿可见胃内滞留液,腹腔可见大量积液。1例并发左侧膈膨升,超声检查示胃、结肠脾曲、脾脏、左侧肾脏位置明显抬高,进入胸腔。
三、保守治疗本组病例中,6例经保守治疗痊愈。其中1例10个月后因胰腺炎复发再次入院,经治疗后痊愈,随访无异常,其余5例随访至今无异常。除保守治疗的常规措施禁食水、胃肠减压外,洗胃、体位治疗和液体疗法也十分重要。
1.洗胃:本组6例保守治疗病例均给予洗胃。因胃极度扩张,胃壁血流减少,顺应性降低,且饱食后患儿胃内有大量食物和黏稠液体,很难用一般胃管吸出。若注入盐水导致胃内压力过高,可能导致穿孔。本组病例采用少量生理盐水反复洗胃的方法,直至吸出正常胃液,引流效果良好。密切注意洗胃时的压力及引流液体量,这对洗胃的安全具有重要意义。
2.体位治疗:由于胃内滞留物刺激消化液分泌、积聚,将小肠推向下方,拉紧肠系膜上动脉压迫十二指肠,形成梗阻,加重胃扩张。本组病例在保守治疗中配合胃肠减压的同时,采取5°~10°头低足高位,减轻小肠系膜的紧张程度,避免对十二指肠的压迫,利于胃管引流畅通。
3.液体疗法:胃内压力的急剧上升可致胃张力升高及胃顺应性下降、胃壁静脉回流受阻,血液和血浆的渗出使得患儿易出现水、电解质紊乱及休克,治疗中需注意纠正水电解质紊乱及酸碱失衡,特别是对于伴有血流动力学障碍的患儿,及时有效的液体复苏和支持治疗显得十分重要。
四、手术治疗对于保守治疗无效或伴有消化道穿孔、胃壁坏死等患儿,需控制休克等情况后尽快手术治疗。本组1例为消化道穿孔,给予控制休克后急诊手术探查,术中胃长轴上可见约8 cm×3 cm胃壁溃烂,中部约2 cm×1 cm破裂,腹腔大量胃内容物,证实为胃破裂,术中见胃壁血运尚可,充分清理胃内容物后行胃破裂修补术,并预置空肠置管便于术后配合肠内营养支持治疗,彻底冲洗腹腔。患儿术后恢复良好,术后17 d痊愈出院。1例为左侧膈膨升,胃镜检查示胃体上段至胃黏膜广泛糜烂,有大量坏死黏膜脱落。急性胃扩张后应激反应或迷走神经损伤造成膈神经受损、膈肌麻痹或胃扩张后受压膈肌薄弱,从而可引起膈膨升甚至膈肌破裂[13]。胃扩张伴膈膨升或膈疝均可压迫心肺产生呼吸困难,胸部闻及肠鸣音,X线检查时膈肌活动度丧失或减弱,纵隔向健侧移位等相似的症状与体征,诊断上易混淆。本例患儿因保守治疗无效后手术探查。术中见左侧膈肌薄弱,胃极度扩张,同时合并胃扭转。结肠脾曲、胰腺、脾脏、左侧肾脏位置明显抬高进入胸腔。充分减压胃内容物,将腹腔脏器复位后给予膈肌折叠加强缝合修补,预置空肠管便于术后肠内营养支持治疗。患儿术后恢复良好,术后12 d痊愈出院。术后2个月复查胃镜,可见胃黏膜糜烂、坏死黏膜脱落处已瘢痕愈合。
急性胃扩张病人胃壁血流急剧减少或缺损再灌注损伤,是穿孔的主要原因,严重的可伴随肾功能衰竭、多脏器功能障碍等[14, 15]。故手术过程需尽可能简单有效,减少对患儿的打击。一般着重于患儿胃内减压和腹腔冲洗,术后应继续予胃管减压。在准备手术的同时给予补液抗休克和术后给予积极营养支持治疗对于患儿的恢复有重要意义。
小儿急性胃扩张发病率较低,急性胃扩张并发胃壁坏死、穿孔仅见于个案报道,病情进展快,且病死率较高,需引起临床工作者的重视,早期确诊、针对性治疗对于挽救患儿的生命具有重要意义。
大部分患儿可以通过洗胃、体位治疗和液体治疗等保守治疗治愈。部分患儿经保守治疗无效时,须尽快行手术治疗。手术过程尽可能简单有效,减少对患儿的打击。合理的诊疗方式选择有助于改善患儿预后。
| 1 |
张喜春. 急性胃扩张1例治疗分析[J]. 中外医学研究, 2011, 9(2): 81. DOI:10.3969/j.issn.1674-6805.2011.02.060. Zhang XC. Treatment analysis of one case of acute gastrectasia[J]. Chinese & Foreign Medical Research, 2011, 9(2): 81. DOI:10.3969/j.issn.1674-6805.2011.02.060. |
| 2 |
秦士博, 刘站站, 杨腾飞. 急性胃扩张28例诊治分析[J]. 中国实用外科杂志, 2014, 34(1): 38-39. Qin SB, Liu ZZ, Yang TF. Diagnosis and treatment of acute gastrectasia:a report of 28 cases[J]. Chin J Appl Chin Pediatr, 2014, 34(1): 38-39. |
| 3 |
Badamutlang D, Chandra BS, Mohd S. Acute gastric dilatation with necrosis and perforation:case report of a 16 year old girl[J]. Indian J Surg, 2013, 75(Suppl 1): S180-S181. |
| 4 |
马艳波, 赵浩亮, 刘建生. 急性胃扩张9例诊治体会[J]. 中国药物与临床, 2008, 8(7): 566-567. DOI:10.3969/j.issn.1671-2560.2008.07.024. Ma YB, Zhao HL, Liu JS. Experiences of diagnosing and treating acute gastrectasia[J]. Chinese Remedies & Clinics, 2008, 8(7): 566-567. DOI:10.3969/j.issn.1671-2560.2008.07.024. |
| 5 |
张金哲, 潘少川, 黄澄如. 实用小儿外科学[M]. 杭州: 浙江科学技术出版社, 2003: 691. Zhang JZ, Pan SC, Huang CR. Practical Pediatric Surgery[M]. Hangzhou: Zhejiang Science & Technology Press, 2003: 691. |
| 6 |
Todd SR, Marshall GT, Tyroch AH. Acute gastric dilatation revisited[J]. American Surgeon, 2000, 66(8): 709-710. |
| 7 |
张金哲. 小儿外科学[M]. 北京: 人民卫生出版社, 2013: 1156. Zhang JZ. Pediatric Surgery[M]. Beijing: People's Medical Publishing House, 2013: 1156. |
| 8 |
屈双权, 张溪英. 与术前注射阿托品相关的急性胃肠扩张1例[J]. 临床小儿外科杂志, 2006, 5(2): 159. DOI:10.3969/j.issn.1671-6353.2006.02.030. Qu SQ, Zhang XY. One case of acute gastrectasia relative to application of atropine before operation[J]. J Clin Ped Sur, 2006, 5(2): 159. DOI:10.3969/j.issn.1671-6353.2006.02.030. |
| 9 |
Adson D, Mitchell JE, Trenkner SW. The superior mesenteric artery syndrome and acute gastric dilatation in eating disorders:A report of two cases and a review of the literature[J]. Int J Eat Disord, 1997, 21(2): 103-114. |
| 10 |
Stheneur C, Rey C, Pariente D, et al. Acute gastric dilatation with superior mesenteric-artery syndrome in a girl with anorexia-nervosa[J]. Arch Pediatr, 1995, 2(10): 973-976. DOI:10.1016/0929-693X(96)89893-9. |
| 11 |
Nam K, Shin HD, Shin JE. Acute gastric dilatation and ischemia associated with portal vein gas caused by binge eating[J]. Korean J Intern Med, 2019, 34(1): 231-232. DOI:10.3904/kjim.2017.050. |
| 12 |
Kim AY, Jung SY, Eun LY. Life-threatening acute gastric dilatation with aorta compression in a 3-year-old child[J]. Pediatrics International, 2015, 57(6): 1184-1186. DOI:10.1111/ped.12714. |
| 13 |
罗海军, 陈威时. 急性胃扩张并左侧膈肌破裂一例[J]. 广东医药, 2000, 21(10): 846. DOI:10.3969/j.issn.1001-9448.2000.10.067. Luo HJ, Chen WS. One case of acute gastrectasia with left diaphragmatic rupture[J]. Guangdong Medical Journal, 2000, 21(10): 46. DOI:10.3969/j.issn.1001-9448.2000.10.067. |
| 14 |
Sahoo MR, Kumar AT, Jaiswal S, Bhujabal SN. Acute dilatation, ischemia and necrosis of stomach without perforation[J]. Case Rep Surg, 2013, 2013: 984594. DOI:10.1155/2013/984594. |
| 15 |
Kocaoglu C, Akillioglu I, Gunduz M, et al. Unexpected death due to acute gastric dilatation and gastric necrosis in an 11-year-old boy[J]. Pediatr Emerg Care, 2017, 33(11): e131-e133. DOI:10.1097/PEC.0000000000000699. |
 2019, Vol. 18
2019, Vol. 18


