原发性膀胱输尿管反流(vesicoureteral reflux,VUR)是指因输尿管膀胱连接处异常导致膀胱尿液反流至上尿路的病理现象。VUR的临床表现和预后差异较大,部分患儿无临床症状,可自愈,无肾脏瘢痕形成;部分患儿表现为反复泌尿系统感染(urinary tract infection,UTI),导致肾脏瘢痕形成,甚至终末期肾病。因此,关于VUR的最佳治疗方法仍然存在争议[1]。以往手术治疗VUR的相关决策因素是不确定的,有时甚至是依赖于个人偏好[2]。但在目前VUR治疗方案趋于保守的情况下,如何根据患儿的个体化因素做出手术决策是至关重要的。本研究旨在通过分析中国医科大学附属盛京医院经排尿期膀胱尿道造影(voiding cystourethrography, VCUG)诊断的儿童VUR病例资料,总结其临床特点,探讨VUR需手术干预的相关因素。
材料与方法 一、临床资料回顾性分析2012年11月至2019年6月于中国医科大学附属盛京医院小儿外科经VCUG诊断的93例VUR患儿的临床资料,排除了重复肾、尿道瓣膜、神经源性膀胱、先天性肛门闭锁、尿道上裂、膀胱外翻、重复尿道等合并其他畸形的病例。全部患儿进行电话回访,排除外院手术治疗资料不全1例及电话失访8例,共84例VUR患儿纳入本研究。将截至2019年6月行输尿管膀胱再植手术的VUR的患儿作为手术组,未手术、保守治疗患儿作为对照组。对照组60例,其中男童30例,女童30例,年龄3~146个月;手术组24例,其中男童18例,女童6例,年龄5~94个月。VUR手术率为28.6%。手术指征包括:连续预防性使用抗生素治疗期间出现UTI、随访过程中肾核素检查发现肾功能下降或产生新生肾脏瘢痕以及VUR持续存在。
二、相关因素选择和定义(一)相关因素的选择
分类变量包括:性别、是否产前发现肾积水、是否双侧反流、是否为高级别反流、是否因发热性UTI发现患病,反流发生时期;连续变量包括:首次发病时年龄、身高、体重、输尿管末端直径、术前肾功能损伤重侧肾脏分肾功能。
(二)相关定义
反流等级的判定采用国际儿童反流协会(International Reflux Study in Children)的分级系统,双侧VUR患儿选取反流等级较高侧的度数。Ⅳ~Ⅴ度VUR定义为高级别反流,Ⅰ~Ⅲ度VUR定义为低级别反流[3]。输尿管末端直径为行VCUG检查时盆腔段最宽处输尿管的直径[4]。按照(年龄+1)×30 mL计算膀胱容量,VCUG检查时,未达到计算膀胱容量时发生的VUR为未充盈期反流,达到计算膀胱容量后发生的VUR为充盈期反流,排尿时发生的反流为排尿期反流。
三、统计学分析采用SPSS18.0统计软件进行数据分析和处理。对于计量资料首先进行正态分布检验,符合正态分布的数据采用独立样本t检验;不符合正态分布的数据采用Mann-Whitney U检验。对于计数资料采用卡方和Fisher精确概率法。比较两组间各相关因素是否存在统计学差异,进行单因素分析,并将以上因素中有意义的变量纳入到多因素Logistic回归分析(纳入标准α=0.05,排除标准β=0.10),以P<0.05为差异有统计学意义。
结 果 一、影响VUR手术干预的单因素分析手术组和对照组输尿管直径分别为(11.45±2.90)mm和(6.08±2.56)mm,差异有统计学意义(t=7.87,P=0.00);手术组和对照组术前肾功能损伤重侧肾脏分肾功能分别为(30.53±10.87)%和(37.69±9.17)%,差异具有统计学意义(t=-2.55,P=0.01)。手术组和对照组产前发现肾积水(χ2=12.70,P=0.00)、反流发生的时机(χ2=16.89,P=0.00)、是否高级别反流(χ2=39.25,P=0.00)的构成比具有统计学差异。
对于两组患儿的首次发病年龄、身高、体重、VUR是否为双侧、是否因泌尿系感染发现患病等资料的比较,差异无统计学意义(P>0.05),具体结果详见表 1A和表 1B。
|
|
表 1A 影响VUR手术干预的单因素分析(连续变量) Table 1A Univariate analysis for the relevant factors of surgical intervention(continuous variables) |
|
|
表 1B 影响VUR手术干预的单因素分析(分类变量) Table 1B Univariate analysis for the relevant factors of surgical intervention(categorical variables) |
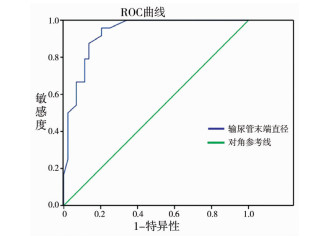
以单因素分析中有统计学意义的6个变量为自变量,以VUR患儿是否手术治疗为因变量,进行二元Logistic回归。具体赋值方法见表 2。多因素Logistic回归分析发现是否高级别反流和输尿直径是VUR患儿手术治疗的独立危险因素。高级别反流患儿是低级别反流患儿手术风险的35.70倍;输尿管直径每增加1 mm,VUR患儿手术的风险增加2.26倍,见表 3。利用输尿管末端直径这一指标预测VUR患儿是否需要手术,制作ROC曲线,曲线下最大面积0.93,最佳值为7.65 mm,灵敏度为95.8%,特异度为79.5%。见图 1。
|
|
表 2 VUR患儿需手术治疗相关因素分析研究的变量和赋值 Table 2 Value assignment of the relevant factors for surgical intervention |
|
|
表 3 VUR患儿手术治疗相关因素的Logistic回归分析 Table 3 Multivariate analyses of the relevant factors for surgical intervention |
|
Download:
|
| 图 1 输尿管远端直径预测VUR患儿行手术干预的ROC曲线 Fig. 1 ROC curve for distal ureteral diameter and surgical intervention | |
VUR的临床表现和预后差异较大,一些患儿无临床症状,可自愈,无肾脏瘢痕形成;而一些患儿表现为反复UTI,导致肾脏瘢痕形成,甚至终末期肾病,因此,VUR患儿的诊断和治疗一直存在争议[5, 6]。在过去数十年中,VUR的治疗已经从积极的外科手术干预转为更保守的治疗。是否手术治疗VUR是相当复杂的,有时甚至与外科医生及家长的偏好有关。因此我们设计了本研究,旨在探索预测VUR患儿行手术干预的危险因素。
曾有国外研究报道过VUR手术治疗的危险因素。Szymanski等[2]统计了1996~2005年3 378例VUR患儿的临床资料,其中1 364例患儿进行了手术治疗,手术率为36.4%,纳入指标包括性别、年龄、是否存在肾积水、是否为双侧VUR和反流级别,发现连续预防性使用抗生素治疗期间发生的UTI、VUR病程超过3年未缓解、肾功能下降是进行手术治疗的风险因素。以往研究认为,发热性UTI是手术干预VUR的风险因素[7, 8]。本研究中最初也设置了发热性UTI次数作为研究指标,但在电话随访时发现多数家长对患儿发热性UTI发作次数说明不清,可能与患儿长期反复泌尿系统感染有关,甚至部分患儿因为最初内科抗感染治疗并不规范,每次抗感染治疗不彻底,未告知家长患儿需连续预防性使用抗生素,导致UTI迁延不愈,甚至有些患儿1个月内发热性UTI>3次,每次抗生素治疗2周或以上,但停药不足1周再次发生UTI,因此,计算泌尿系统感染次数非常困难。故本研究只选取了是否因发热性UTI发现VUR这一变量,而没有统计发热性UTI的次数。
本研究单因素分析发现VUR患儿肾功能下降是手术干预的危险因素,这与之前的研究结果一致[2]。除了VUR影响胎儿期肾脏发育,导致肾功能下降之外,更有可能与反复发生发热性UTI,导致肾盂肾炎,肾脏瘢痕形成,从而影响肾脏功能和肾脏发育。这说明治疗VUR的现状存在不足。多数VUR的初次临床表现是UTI,由于基层医院治疗UTI不规范,并没有行连续预防性使用抗生素治疗的观念,也无患儿多次UTI需要进行VCUG和肾脏核素检查的观念,导致很多VUR患儿到大型医疗中心就诊时已发生多次发热性UTI,造成肾脏瘢痕形成,肾功能下降。若能早期进行连续预防性使用抗生素治疗,可减少发热性UTI的发作次数,从而避免肾功能下降。另外,一些患儿家长由于文化程度的差别,对连续预防性使用抗生素的重视程度不够,依从性差,从而导致VUR患儿发生反复发热性UTI。
既往研究发现女性是患儿需要手术干预的风险因素[9],Szymanski等[2]研究也发现对于连续预防性使用抗生素治疗期间发生UTI的患儿,性别是唯一预测手术风险的因素。单因素分析中,本研究发现性别是VUR患儿行手术干预的因素,这可能与男童存在生理性包茎,增加排尿阻力,且包皮可能增加尿道周围致病菌聚集,容易引起发热性UTI,从而导致手术风险增加。对于VUR患儿进行包皮环切可能会降低患儿UTI的风险[10]。但经多因素回归分析后发现性别不是VUR患儿行手术干预的危险因素,可能与本组病例数较少有关,需要继续跟踪随访VUR患儿,扩大样本量来进一步验证。
Szymanski等[2]还发现对于肾功能下降的患儿,产前存在肾积水是预测手术干预的危险因素。单因素分析中也发现:产前发现肾积水是VUR患儿需要手术干预的危险因素,与既往研究结果类似[11]。考虑与产前超声发现输尿管扩张和肾积水的患儿通常反流程度较重有关。对于这一类患儿在发生初次UTI时建议完善VCUG和肾脏核素检查,VCUG可以明确有无VUR,早期行连续预防性使用抗生素治疗和包皮环切术治疗以减少发热性UTI的可能,同时可以得到VUR患儿肾脏功能的基线资料,对是否产生了新生肾脏瘢痕或VUR造成肾功能下降能够做出更好的评估[5, 6]。
除以上临床资料相关的风险因素外,一些研究还选取了一些影像学资料指标进行分析。Pankaj等[12]总结了2005—2014年1 474例VUR患儿的临床资料,选取了573例Ⅲ度或Ⅲ度以上VUR患儿进行研究,又排除了104例存在其他先天畸形的患儿,共469例原发性VUR患儿纳入研究。除临床特征方面的风险因素外,该研究选取了反流在充盈期和排尿期的特点,以及便秘导致的排尿功能障碍等进行分析。Pankaj等[12, 13]研究认为充盈期反流较排尿期反流需要手术干预的风险更大。本研究中也分析了VCUG中反流的特点,单因素分析中发现若VUR发生在未充盈期是需要手术干预的危险因素,这与Pankaj等研究观点不完全相同。但在多因素分析后该指标变得无统计学差异,考虑需要扩大样本量才能得出准确的结果。另外,本研究是回顾性分析了VCUG的影像学结果,部分影像学报告没有准确描述反流发生的时机,造成回顾性偏倚,这一因素也会影响最终的结果。
Arlen等[14]研究发现输尿管直径可以预测VUR可否自发缓解。Pankaj等[12]研究也发现输尿管直径是VUR患儿需要手术干预的危险因素,同时绘制了ROC曲线,得到了最佳临界值是0.75 cm。这一结论与本研究结论类似,经单因素和多因素分析发现患儿输尿管盆腔段的直径是VUR手术干预的危险因素,也绘制了ROC曲线,本研究的临界值是7.65 mm,灵敏度为95.8%,特异度为79.5%,这说明盆腔段输尿管直径达到7.65 mm以上的VUR患儿中95.8%的需要手术干预,但盆腔段输尿管直径<7.65 mm的患儿79.5%的不需要手术干预。因此,这一结果只能提示临床医生:对于盆腔段输尿管直径>7.65 mm的VUR患儿应规律治疗、严密监测,以减少肾功能损伤。
以往的观点认为存在BBD的患儿VUR自发缓解可能性小,因此增加了其手术风险[5]。但Pankaj等[12]研究发现排尿功能障碍并不是VUR开放手术的危险因素。本研究最初也纳入了尿流动力学检查指标,发现很多VUR患儿存在膀胱逼尿肌括约肌不协调,但因为保守治疗患儿行尿流动力学检查的比例过低,所以在单因素分析中并没有得出有统计学意义的结果,最终将这一指标删除未进行统计。今后我们需要在诊断VUR的患儿中完善尿流动力学检查,以期更好地分析VUR患儿行手术干预的危险因素。
本研究存在较多局限性,首先本研究为回顾性研究,患儿存在长期反复泌尿系感染,患儿家长对患儿初次发病时年龄及感染次数回忆不清,存在回顾性偏倚。此外,还有一些拒绝提供患儿信息以及电话失访的病例未纳入研究;今后应完善VUR患儿的前瞻性队列研究,与小儿内科合作加强VUR相关数据采集和跟踪随访,以期得到更准确的结果。最后,本研究为单中心的术后随访研究,患儿数量有限,需联合国内多中心进行临床研究以进一步探讨VUR患儿手术的相关因素。
| 1 |
Nordenström J, Sjöström S, Sillén U, et al. The Swedish infant high-grade reflux trial:UTI and renal damage[J]. J Pediatr Urol, 2017, 13(2): 146-154. DOI:10.1016/j.jpurol.2016.12.023. |
| 2 |
Szymanski KM, Oliveira LM, Silva A, et al. Analysis of indicationfor ureteral reimplantation in 3738 children with vesicoureteral reflux:a single institutional cohort[J]. J Pediatr Urol, 2011, 7(6): 601-610. DOI:10.1016/j.jpurol.2011.06.002. |
| 3 |
Lebowitz RL, Olbing H, Parkkulainen KV, et al. International system of radiographic grading of vesicoureteric reflux.International Reflux Study in Children[J]. Pediatr Radiol, 1985, 15(2): 105-109. DOI:10.1007/bf02388714. |
| 4 |
Arlen AM, Leong T, Guidos PJ, et al. Distal Ureteral Diameter Ratio is Predictive of Breakthrough Febrile Urinary Tract Infection[J]. J Urol, 2017, 198(6): 1418-1423. DOI:10.1016/j.juro.2017.06.095. |
| 5 |
Peters CA, Skoog SJ, Arant BS Jr, et al. Summary of the AUA guideline on management of primary vesicoureteral reflux in children[J]. J Urol, 2010, 184(3): 1134-1144. DOI:10.1016/j.juro.2010.05.065. |
| 6 |
Stein R, Dogan HS, Hoebeke P, et al. Urinary tract infections in children:EAU/ESPU guidelines[J]. Eur Urol, 2015, 67(3): 546-558. DOI:10.1016/j.eururo.2014.11.007. |
| 7 |
Szlyk GR, Williams SB, Majd M, et al. Incidence of new renal parenchymal inflammatory changes following breakthrough urinary tractinfection in patients with vesicoureteral reflux treated with antibiotic prophylaxis:evaluation by 99M technetium dimercaptosuccinicacid renal scan[J]. J Urol, 2003, 170(4 Pt 2): 1566-1568. DOI:10.1097/01.ju.0000085962.68246.ce. |
| 8 |
Puri P, Kutasy B, Colhoun E, et al. Single center experience withendoscopic subureteraldextranomer/hyaluronic acid injection as firstline treatment in 1551 children with intermediate and high gradevesicoureteral reflux[J]. J Urol, 2012, 188(4 Suppl): 1485-1489. DOI:10.1016/j.juro.2012.02.023. |
| 9 |
Silva JM, Oliveira EA, Diniz JS, et al. Gender and vesico-ureteralreflux:a multivariable analysis[J]. Pediatr Nephrol, 2006, 21(4): 510-516. DOI:10.1007/s00467-006-0011-z. |
| 10 |
Singh-Grewal D, Macdessi J, Craig J. Circumcision for the prevention of urinary tract infection in boys:a systematic review of randomised trials and observational studies[J]. Arch Dis Child, 2005, 90(8): 853-858. DOI:10.1136/adc.2004.049353. |
| 11 |
Estrada CR Jr, Passerotti CC, Graham DA, et al. Nomograms for predicting annual resolution rate of primary vesicoureteral reflux:resultsfrom 2.462 children[J]. J Urol, 2009, 182(4): 1535-1541. DOI:10.1016/j.juro.2009.06.053. |
| 12 |
Dangle PP, Ayyash O, Bandari J, et al. Clinical and Radiological Risk Factors Predicting Open Surgical Repair in Pediatric Patients With Dilating Vesicoureteral Reflux[J]. Urology, 2017, 99: 203-209. DOI:10.1016/j.urology.2016.06.014. |
| 13 |
Arlen AM, Garcia-Roig M, Weiss AD, et al. Vesicoureteral refluxindex:2-institution analysis and validation[J]. J Urol, 2016, 195(4 Pt 2): 1294-1299. DOI:10.1016/j.juro.2015.03.094. |
| 14 |
Arlen AM, Kirsch AJ, Leong T, et al. Validation of the ureteral diameter ratio for predicting early spontaneous resolution of primary vesicoureteral reflux[J]. J Pediatr Urol, 2017, 13(4): 383.e1-383.e6. DOI:10.1016/j.jpurol.2017.01.012. |
 2019, Vol. 18
2019, Vol. 18


