2. 青岛市第九人民医院检验科(山东省青岛市, 266001)
2. Department of Clinical Laboratory, Qingdao Ninth People's Hospital, Qingdao 266001
小儿阑尾炎是儿外科较为常见的急腹症, 因小儿免疫功能不够健全且大网膜较薄弱, 因此病情通常发展较快, 发生弥漫性腹膜炎和阑尾坏疽穿孔的可能性较高, 必须及时予以手术治疗; 而腹腔镜阑尾切除术具有术后恢复快、并发症相对较少等优势, 传统开放式手术已经逐渐被取代, 如何在保证手术效果的同时以更小的创伤面积完成手术一直是临床研究的热点。随着腹壁穿刺缝合针的临床应用, 本研究改进了传统的三切孔腹腔镜阑尾切除术, 取得了良好效果。本研究旨在对比分析腹壁穿刺缝合针辅助腹腔镜阑尾切除术和传统的三切孔腹腔镜阑尾切除术治疗小儿阑尾炎的优缺点。
材料与方法 一、临床资料以2016年5月至2017年12月由山东大学齐鲁医院(青岛)小儿外科收治的55例阑尾炎患儿作为研究对象, 阑尾炎诊断标准[1]:右下腹麦氏点压痛阳性, B超可见阑尾, 血常规示白细胞或CRP水平升高。依据手术方法分为穿刺针组(n=34)和三切孔组(n=21), 两组患儿年龄、性别比例、术前发病时间、白细胞数量、C反应蛋白水平、病理类型等基线资料差异均无统计学意义(P>0.05), 具有可比性。详见表 1。
|
|
表 1 两组一般资料的比较 Table 1 Comparison of general profiles of two groups |
1.腹壁穿刺缝合针组:腹壁缝合穿刺针, 规格1.6 mm, 生产厂家:北京康荣华科贸有限公司。采用喉罩通气全身麻醉, 将体位调整为头低足高约15°, 向左倾斜15° ~30°。根据患儿个体情况不同, 本组所采用的腹壁穿刺缝合针方法可分为如下两种。
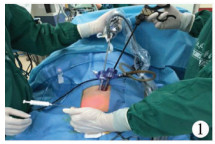
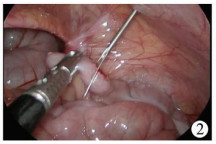
方法一:经脐单部位双孔法(图 1), 本方法适合于腹腔脓液较少、阑尾较容易发现、与大网膜粘连不严重的单纯性或轻度化脓性阑尾炎患儿。经脐窝左侧(A孔)入路, 沿脐环切开10 mm长弧形切口至腹直肌, 将腹直肌内缘推至外侧, 置入10 mm Trocar, 建立气腹, 压力8~10 mmHg, 置入5 mm 30°腹腔镜; 在腹腔镜监视下, 于脐窝右侧(B孔)置入一个5 mm Trocar, 然后从B孔探查腹腔, 经右下腹麦氏点(M点)置入腹壁穿刺针; 穿刺针辅助下分离钳或无创抓钳分离回盲部阑尾粘连(图 2), 穿刺针悬吊显露阑尾及系膜, 用电凝钩及弯钳于系膜根部戳孔, 用Hem-o-lock结扎系膜根部血管, 圈套器或Hem-o-lock结扎阑尾根部, 电凝钩切断阑尾, 将切除的阑尾放入取物袋或经10 mm Trocar取出, 腹腔及盆腔用生理盐水冲洗, 直至液体变清亮。
|
Download:
|
| 图 1 经脐单部位双通道 Fig. 1 Double Trocars through umbilicus | |
|
Download:
|
| 图 2 穿刺针从麦氏点刺入 Fig. 2 Puncturing suture needle through the McBurney point | |
方法二:双孔法(图 3), 本方法适用于阑尾化脓较重、阑尾位置隐蔽(盲肠后位、回肠后位等)、阑尾与大网膜及周围肠管粘连较严重(不容易游离提起)、肥胖、腹腔脓液较多、需要术后留置腹腔引流管的中重度阑尾炎患儿。如果从A孔置入腹腔镜后发现存在腹腔脓液较多, 阑尾位于结肠后位或不容易提取、阑尾与大网膜粘连较严重、患儿较肥胖、阑尾表面化脓、阑尾粪石较大、术后需放置引流管等不宜使用经脐单部位手术方式的情况, 可于左下反麦氏点(C孔)置入第二个5 mm Trocar, 置入操作器械, M点置入腹壁穿刺缝合针辅助悬吊阑尾, 阑尾切除步骤同方法一, 术后可于左下腹(C孔)经Trocar留置16号以下腹腔引流管。

|
Download:
|
| 图 3 经脐左侧通道+左下腹通道 Fig. 3 One Trocar through left umbilicus plus left lower abdominal Trocar | |
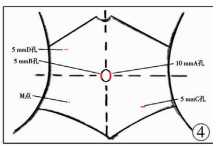
2.三切孔组:麻醉方式及体位与腹壁穿刺缝合针组相同, 手术切口分别为:经脐置入10 mm Trocar, 右上腹肋缘下锁骨中线处置入5 mm Trocar, 左下腹腹横纹处置入5 mm Trocar, 右上腹戳孔置入5 mm腹腔镜, 脐部及左下腹戳孔置入操作器械(图 4); 分离钳或无创抓钳分离回盲部阑尾粘连, 显露阑尾及系膜, 电凝钩及弯钳于系膜根部戳孔; 用Hem-o-lock结扎系膜根部血管, 圈套器或Hem-o-lock结扎阑尾根部, 用电凝钩切断阑尾; 将切除的阑尾放入取物袋或经10 mm Trocar取出, 腹腔及盆腔用生理盐水冲洗, 直至液体变清亮, 必要时留置引流管。
|
Download:
|
| 图 4 戳孔示意图 Fig. 4 Trocar sketch map | |
比较两组手术时间(自手术切皮时刻开始至手术结束皮肤缝合的时间)、术中出血量(包括手术过程中切口出血、渗血等估计得到的失血量)、肛门排气时间(自手术结束至术后能够正常排气的时间)、术后住院时间(自手术至患儿痊愈出院的时间)、术后切口感染率(手术后出现刀口乙级、丙级愈合的发生率)。
四、统计学处理采用SPSS 22.0软件进行统计学处理, 计量资料选用t检验, 计数资料采用χ2检验或Fisher确切概率法, 以P<0.05为差异有统计学意义。
结 果|
|
表 2 两组各项观察指标结果比较 Table 2 Comparison of observation parameters of two groups |
55例均治愈出院, 术后门诊随访6~12个月, 随访内容包括术后刀口愈合情况、饮食情况、大便是否正常等。穿刺针组、三切孔组的手术时间分别为(36.3±5.8)min和(55.1±6.3)min, 差异有统计学意义(t=3.853, P < 0.05);术中出血量分别为(4.9±1.9)mL和(8.3±3.8)mL, 差异无统计学意义(t=0.980, P=0.392);术后排气时间分别为(27.1±8.1)h和(26.3±8.9)h, 差异无统计学意义(t=2.785, P=0.006), 穿刺针组、三切孔组的术后住院时间分别为(6.0±1.6)d和(6.9±3.1)d, 差异无统计学意义(t=0.432, P=0.667);穿刺针组、三切孔组的切口感染率分别为2%和3%, 差异无统计学意义(χ2=0.10, P=0.556);术后肠梗阻发生率分别为0%和1%, 差异无统计学意义(χ2=0.030, P=0.862)。
讨 论由于采用传统开放手术切除阑尾后切口感染率和并发症(如肠梗阻、肠粘连等)发生率较高[2], 因此腹腔镜内镜单一部位入路手术(laparo-endoscopic single-site surgery, LESS)成为微创外科新的发展方向。LESS是一种于单一切口或于同一部位做多个小切口的腔镜手术[3], 李功俊、吴凯、潘伟等学者[4-6]认为开放式或腹腔镜经脐单部位阑尾切除术的优点是术后疤痕较小, 但由于失去了常规腹腔镜下由监视孔和两个操作孔形成的"黄金三角"操作术野, 使得该术式"筷子效应"显著, 术者操作体验往往不佳, 导致手术耗时较长; Ates、Akgur、Lee等[7-9]采用经脐单孔或单部位置入操作Trocar, 使用自制带线穿刺针或带针慕斯线经腹壁悬吊阑尾, 可减少"筷子效应"。
总结前辈临床经验, 本研究认为单孔或单部位腹腔镜阑尾切除术成功的关键是有一个能悬吊并固定阑尾的针样器械, 而腹壁穿刺缝合针的出现给我们带来了启发。腹壁穿刺针从结构上看, 包含直径1.6 mm的针筒和具有抓捏功能的钳状针芯, 其最初的用途是缝合腹壁深切口, 后来的临床实践中发现腹壁穿刺缝合针具有诸多优点(如可以在腹腔镜疝囊高位结扎术中用针芯捏住丝线同时游离腹膜下脂肪及输精管、精索血管后环绕疝囊结扎内环口)。腹壁穿刺缝合针在某种程度上具有了腹腔镜抓钳所具有的部分功能, 这些功能让我们联想到腹壁缝合穿刺针正是悬吊阑尾的最佳选择。
我们的经验是首先取脐环左侧约1 cm长切口(A孔), 切开脐环外腹直肌前鞘, 将腹直肌内缘推至外侧, 置入10 mm Trocar后进入腹腔镜观察阑尾炎严重程度, 轻中度化脓性阑尾炎建议使用方法一(图 1), 相对严重的阑尾炎建议选择方法二。从手术操作过程可以判断, 方法一中的第二个穿刺孔从B点移位至C点即得到方法二, 其目的是方便留置引流管, 16号引流管可刚好经5 mm Trocar置入腹腔, 这样利于中重度阑尾术后引流, 减少术后并发症。B孔或C孔置入弯钳游离大网膜、肠管, 显露阑尾后经麦氏点传入穿刺针夹住阑尾中段, 此时穿刺针如同一个微型钳子, 可从各个方向调节阑尾角度, 方便显露阑尾系膜。阑尾系膜建议使用Hem-o-lock夹闭后电凝切断, 既能缩短手术时间, 也可获得较为确切的阑尾系膜结扎效果, 对于系膜肥厚或系膜宽大者必要时可用多个Hem-o-lock。
手术切口的选择既是一门技术也是一门艺术, 术后更加美观是术者追求的目标, 但术后安全也是每个外科医生手术过程中必须考虑的因素。笔者曾遇到多例术前检查结果提示阑尾炎症严重程度较低, 术前计划行经脐单部位切除阑尾, 但通过腹腔镜探查后却发现阑尾粘连严重或阑尾周围脓肿较严重, 并不适合单部位术式, 遂转变手术方式(本研究中的腹壁穿刺缝合针组方法二或传统三切口法), 留置了引流管, 大大增加了术后的安全性。本研究认为, 对患儿最好的手术方式并非一定是经脐单部位法, 适合患儿病情可能更重要, 不应一味追求术后美观而忽略手术本身的难度及术后恢复效果。
| 1 |
金先庆, 李晓庆, 周德凯, 等. 小儿阑尾炎早期诊断的临床研究-30年10256例小儿阑尾炎经验总结[J]. 临床小儿外科杂志, 2013, 12(4): 259-262. DOI:10.3969/j.issn.1671-6353.2013.04.002. Jin XQ, Li XQ, Zhou DK, et al. Clinical study of early diagnosis of pediatric acute appendicitis:a 30-year experience[J]. J Clin Ped Sur, 2013, 12(4): 259-262. DOI:10.3969/j.issn.1671-6353.2013.04.002. |
| 2 |
朱振伟, 孙庆林, 顾志成, 等. 经脐单部位腹腔镜治疗小儿阑尾炎38例[J]. 临床小儿外科杂志, 2013, 12(6): 489-491. DOI:10.3969/j.issn.1671-6353.2013.06.018. Zhu ZW, Sun QL, Gu ZC, et al. Analysis of trans-umbilical single-site laparoscopic appendectomy for appendicitis in children:a report of 38 cases[J]. J Clin Ped Sur, 2013, 12(6): 489-491. DOI:10.3969/j.issn.1671-6353.2013.06.018. |
| 3 |
Box G, Averch T, Cadeddu J, et al. Nomenclature of natural orifice translumenal endoscopic surgery(NOTES)and laparoendoscopic single-site surgery(LESS)procedures in urology[J]. J Endourol, 2008, 22(11): 2575-2581. DOI:10.1089/end.2008.0471. |
| 4 |
李功俊, 董明武, 张晓军, 等. 脐部单孔法腹腔镜小儿阑尾切除术[J]. 中华小儿外科杂志, 2004, 25(4): 22-23. DOI:10.3760/cma.j.issn.0253-3006.2004.04.006. Li GJ, Dong MW, Zhang XJ, et al. Umbilical one-Trocar laparoscopic appendectomy for appendicitis in children[J]. Chin J Pediatr Surg, 2004, 25(4): 22-23. DOI:10.3760/cma.j.issn.0253-3006.2004.04.006. |
| 5 |
吴凯, 杨六成, 王健俊, 等. 小儿经脐单部位腹腔镜阑尾切除术26例[J]. 临床小儿外科杂志, 2015, 14(1): 72-74. DOI:10.3969/j.issn.1671-6353.2015.01.022. Wu K, Yang LC, Wang JJ, et al. Umbilical one-Trocar laparoscopic appendectomy in 26 children[J]. J Clin Ped Sur, 2015, 14(1): 72-74. DOI:10.3969/j.issn.1671-6353.2015.01.022. |
| 6 |
潘伟华, 吴晔明, 王俊, 等. 单孔腹腔镜与常规腹腔镜阑尾切除术在儿童急性阑尾炎中的应用[J]. 临床小儿外科杂志, 2016, 15(3): 258-260. DOI:10.3969/j.issn.1671-6353.2016.03.015. Pan WH, Wu YM, Wang J, et al. Efficacies of single-port versus conventional pediatric laparoscopic appendectomy in the treatment of acute appendicitis in children[J]. J Clin Ped Sur, 2016, 15(3): 258-260. DOI:10.3969/j.issn.1671-6353.2016.03.015. |
| 7 |
Ates O, Gulce H, Olguner M, et al. Single-port laparoscopic appendectomy conducted intracorporeally with the aid of a transabdominal sling suture[J]. J Pediatr Surg, 2007, 42(6): 1071-1074. DOI:10.1016/j.jpedsurg.2007.01.065. |
| 8 |
Akgur FM, Olguner M, Gulce H, et al. Appendectomy conducted with single port incisionless-intracorporeal conventional equipment-endoscopic surgery[J]. J Pediatr Surg, 2010, 45(5): 1061-1063. DOI:10.1016/j.jpedsurg.2010.05.025. |
| 9 |
Lee SY, Lee HM, Hsieh CS, et al. Transumbilical laparoscopic appendectomy for acute appendicitis:a reliable one-port procedure[J]. Surg Endosc, 2011, 25(4): 1115-1120. DOI:10.1007/s00464-010-1326-1. |
 2019, Vol. 18
2019, Vol. 18


