胆总管囊肿是儿童常见的胆道畸形,亦称胆管扩张症。1723年Vater首次描述了胆总管扩张的病变特征,1852年Douglas报告了第1例胆总管扩张患者。主要临床表现包括腹痛、腹部包块和黄疸。亚洲人群发病率明显高于其他人群,女性发病率总体高于男性(男女比例约为1:4)。由于囊肿壁反复受到胆管炎症的刺激,有发生癌变的风险,所以不论是开腹手术还是腹腔镜手术,胆总管囊肿切除、胆道重建手术都是本病治疗的标准方案[1-4]。
近年来,腹腔镜下胆总管囊肿切除、肝总管空肠Roux-y吻合手术得到广泛开展。尽管Todani把胆总管囊肿分为5型[5],但TodaniⅡ型和Ⅲ型在小儿中极为罕见,而Ⅴ型为Carolis病,其病理特征和治疗方法存在特殊性。因此Diao M等在大量病例分析观察的基础上将胆总管囊肿进行了简化分型,即分为胆总管远端狭窄型(囊肿型)和非狭窄型(梭型)两类[6],根据此分型可在手术中采取不同的切除策略,正确处理囊肿远近端组织对于预防并发症具有重要意义。此简化分型的胆总管囊肿病理形态与Todani分型中最常见的Ⅰ型基本一致,病变主要累及胆总管,多表现为单个囊肿,但可能伴近端胆管狭窄和继发近端胆管的扩张;Todani Ⅳ型可能表现为肝内或肝外胆管多处扩张,完全不同于Caroli's病,这种变异的囊肿类型也需要引起关注。本文总结了于哈尔滨医科大学附属第二医院小儿外科接受腹腔镜辅助治疗的先天性胆总管囊肿患儿126例,其中Todani Ⅳ B型5例,另有1例单纯肝总管扩张患儿,现报告如下。
材料与方法总结2005年1月至2017年12月间在哈尔滨医科大学附属第二医院小儿外科接受腹腔镜胆总管囊肿手术治疗的先天性胆总管囊肿患儿临床资料,对术前、术中、术后的各环节资料进行对比(重点关注胆总管囊肿的影像资料和手术中所见),总结各手术方式及其对应的并发症,探讨围手术期注意事项,以期获得最优治疗效果。
结 果126例中,男28例,女98例;年龄6日龄至16岁,中位年龄3岁。其中2例一期行囊肿T管外引流术、二期行腹腔镜囊肿根治术;2例因囊肿穿孔先行腹腔镜腹腔引流、二期行腹腔镜囊肿根治术;其余122例行择期腹腔镜胆总管囊肿切除及肝总管空肠Roux-y吻合术,手术原则同开腹手术;腹腔镜手术均采用3孔或4孔法,方法和步骤与文献描述基本相同[7]。无中转开腹手术病例,手术时间180~400 min,出血量15~100 mL,无一例出现术中副损伤。
患儿临床表现各不相同,主要包括腹痛、发热、腹部肿块、恶心呕吐等,进一步通过术前超声、CT或MRI检查证实诊断,手术前保肝、消炎、改善凝血和营养状态。通过术前胆道MRCP、术中胆道造影并结合术中所见对患儿进行个体化处理,本组胆总管囊肿的类型包括:Todani Ⅰ型118例(按简化分型包括囊性扩张96例、梭形扩张22例);单纯肝总管扩张1例(图 1);Caroli's病2例;Todani Ⅳ B型5例(其中胆总管梭形扩张伴肝总管囊性扩张1例,胆总管葫芦形扩张伴近端胆管狭窄2例,胆总管囊性扩张伴左右肝管扩张1例,胆总管囊性扩张伴右肝管扩张1例)。见图 2至图 4。
|
Download:
|
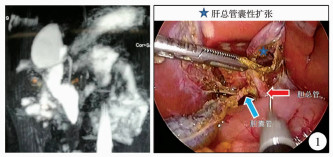
| 图 1 单纯肝总管囊性扩张MRCP和手术中所见(右侧为囊肿,已经切开前壁;红色箭头指示处为胆总管,蓝色箭头为胆囊管) Fig. 1 Simple hepatic cystic dilatation MRCP and intraoperative findings | |

|
Download:
|
| 图 2 胆总管梭形扩张、肝总管囊性扩张 Fig. 2 Common bile duct fusiform expansion, cystic dilatation of common hepatic duct | |
|
Download:
|
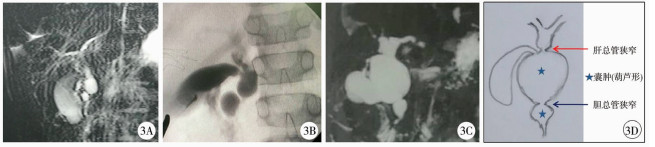
| 图 3 胆总管葫芦型扩张典型表现 A.病例1MRI结果; B.术中胆道造影; C.病例2MRI结果; D.病变解剖示意图 Fig. 3 Typical manifestations of choledochal dilatation | |
|
Download:
|
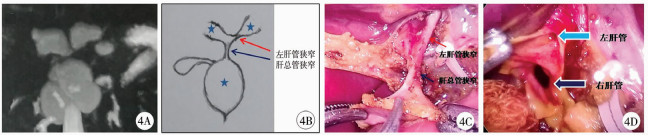
| 图 4 胆总管和左右胆管均呈囊性扩张 A.MRI结果;B.病变解剖示意图,标记处为囊性扩张的部位;C、D均为术中所见,其中图D为剪开肝总管和左肝管狭窄后图片 Fig. 4 Both common bile duct and bilateral bile ducts had cystic dilatations | |
术后并发症包括:胆汁漏5例(均为早期病例,经保守治疗痊愈),乳糜漏1例(经保守治疗痊愈),粘连性肠梗阻2例(1例通过腹腔镜下粘连松解术治愈、1例经保守治疗痊愈),胆肠吻合口狭窄3例(均接受腹腔镜再次手术,2例于腹腔镜下狭窄处切开再吻合,1例中转开腹胆肠吻合),胰腺内小囊肿1例(目前仍在观察中)。随访6个月至6年,均预后良好。
讨 论尽管腹腔镜手术治疗胆总管囊肿在技术上已经相对成熟,但术后仍有较高概率发生并发症[8],其中术中副损伤是导致并发症的重要原因之一。不论开腹胆总管囊肿手术还是腹腔镜手术,手术本身遵循的原则并没有改变(即需要完全切除囊肿以防止囊肿癌变)[4]。熟悉胆总管囊肿的各种形态对于精准手术切除囊肿病变以及避免因解剖结构认识不足而带来的副损伤具有重要意义。临床上比较常用的是Todani分型[5],即将胆总管囊肿分为5型:Ⅰ型为胆总管扩张(包括囊肿型扩张和梭形扩张);Ⅱ型为胆总管憩室形向外凸出;Ⅲ型为胆总管向十二指肠脱出囊状扩张;Ⅳ型为肝内和(或)肝外胆总管同时扩张型;Ⅴ型为肝内胆管多发囊性扩张,又称Caroli's病。但是,该分型方法并不能涵盖所有的病变类型,越来越多关于单纯胆囊管扩张的报道称此种类型为Ⅵ型[9, 10]。
在小儿患者中,胆管扩张以Ⅰ型最为常见(即胆总管囊性或梭形扩张)。2011年刁美等[6]在总结大量病例资料的基础上,将胆总管囊肿分为胆总管远端狭窄型(囊性扩张)和非狭窄型(梭型扩张)两类。远端狭窄型患儿的胆总管以囊肿型扩张为主,发病较早,肝功能损害重,易合并肝内胆管狭窄、肝内胆管结石;而非狭窄型以梭形扩张为主,发病较晚,胰腺炎、共同管和胰管扩张及其内蛋白栓的发生率较高[11, 12]。此分型方法虽然不能涵盖各种囊肿的病理类型,但是对于囊肿远近端的处理具有重要的指导建议,可有效预防近端胆管狭窄和结石、远端胆管末端胰瘘等并发症的遗漏。
医生对于常见类型胆总管的处理一般都有比较丰富的临床经验,发生术后并发症的机率也较低。但是仍然需要注意胆总管囊肿的罕见和特殊类型。本组有1例为单纯肝总管扩张合并迷走胆管(图 1),手术前MRCP和超声检查结果均提示胆总管囊肿,手术中通过胆道造影发现胆囊管和胆总管均正常,术中仔细分离证实单纯肝总管囊肿伴迷走胆管汇入,此种类型勉强可以归入Todani Ⅰ型,但是仍然非常罕见。此种位于肝总管的囊肿手术应提前切开囊肿前壁,从囊内观察各左右肝管和迷走胆管的开口,可以避免囊肿外分离过度造成近端胆管和迷走胆管的损伤。本组有5例Todani Ⅳ B型胆总管囊肿,此种类型为肝外胆管多发囊性扩张,比较罕见;由于并非单个囊肿,如果不能了解此种类型囊肿的病变部位和范围,可能造成囊肿切除不完全,残留的囊肿壁以后可能发生癌变[13]。这5例病理形态也不尽相同,其中胆总管梭形扩张伴肝总管囊性扩张1例(图 2),胆总管远端不狭窄并且有蛋白栓,符合简化分型中非狭窄性的病理改变,同时肝总管发生囊性扩张,两处扩张之间并无明显狭窄;胆总管葫芦形扩张伴近端胆管狭窄的2例中,1例术前通过MRCP检查已发现此病理变化,术中证实胆囊管汇入上方的囊肿,其上部囊肿的近端还伴有狭窄,下方囊肿较小,部分深入到胰腺中;另1例术前MRCP检查的过程中忽略了下方的囊肿,于术中胆道造影后才发现,术中证实胆囊管汇入下方的囊肿,葫芦形扩张之间都有狭窄。胆总管囊性扩张伴左右肝管扩张和胆总管囊性扩张伴右肝管扩张患儿各有1例,这两例囊肿远端病理改变都符合简化分形远端狭窄型改变的特征,前者肝总管和左肝管狭窄(图 4),后者右肝管下游狭窄。但是不同于一般狭窄后的均匀性扩张,其左右肝管的扩张性质均为局限性囊性扩张;手术除了完全切除扩张的胆总管病变部位外,还需要充分切开扩张的肝管,行大口径胆肠吻合,以防胆汁郁积和结石形成。由于涉及到肝门区手术,位置较深,需要仔细显露,因此应注意避免损伤肝右动脉及门静脉分支。
随着病例数的增加,临床上可能会遇到各种胆总管囊肿的变异形态。我们的经验是手术前仔细阅读各种影像检查结果,并结合术中胆道造影来发现囊肿变异,但是不能忽视手术中的仔细分离和辨认;此外还应充分利用腹腔镜的放大作用,重点关注胆囊管和左右肝管汇合的区域,必要时切开囊肿前壁,从囊肿内部辨认胆管的开口,以免在囊肿外游离过度造成副损伤。
| 1 |
陶文芳, 冯家钧, 田乃滨, 等. 囊肿切除、胆道重建治疗先天性胆总管囊肿(附31例临床分析)[J]. 中华小儿外科杂志, 1982, 3(4): 210-212. DOI:10.3760/cma.j.issn.0253-3006.1982.04.007. Tao WF, Feng JJ, Tian NB, et al. Cyst resection and biliary duct reconstruction for congenital choledochal cysts:a clinical analysis of 31 cases[J]. Chinese Journal of Pediatric Surgery, 1982, 3(4): 210-212. DOI:10.3760/cma.j.issn.0253-3006.1982.04.007. |
| 2 |
李索林, 时保军, 温哲, 等. 腹腔镜下胆总管囊肿切除、胆道重建术[J]. 中华小儿外科杂志, 2004, 25(4): 298-301. DOI:10.3760/cma.j.issn.0253-3006.2004.04.002. Li SL, Shi BJ, Wen Z, et al. Laparoscopic choledochal cyst resection and biliary duct reconstruction[J]. Chinese Journal of Pediatric Surgery, 2004, 25(4): 298-301. DOI:10.3760/cma.j.issn.0253-3006.2004.04.002. |
| 3 |
Qiao G, Li L, Li S, et al. Laparoscopic cyst excision and Roux-Y hepaticojejunostomy for children with choledochal cysts in China:a multicenter study[J]. Surgical Endoscopy, 2015, 29(1): 1-5. DOI:10.1007/s00464-014-3667-7. |
| 4 |
李昭铸, 陶文芳, 韩福友, 等. 囊肿切除、胆道重建治疗先天性胆总管囊肿[J]. 中华小儿外科杂志, 2001, 22(3): 168-171. DOI:10.3760/cma.j.issn.0253-3006.2001.03.014. Li ZZ, Tao WF, Han WF, et al. Cyst resection and biliary duct reconstruction for congenital choledochal cysts[J]. Chinese Journal of Pediatric Surgery, 2001, 22(3): 168-171. DOI:10.3760/cma.j.issn.0253-3006.2001.03.014. |
| 5 |
Todani T, Watanabe Y, Narusue M, et al. Congenital bile duct cyst:classification, operative procedure, and review of 37 cases including cancer arising from choledochal cyst[J]. Am J Surg, 1997, 34(2): 263-269. DOI:10.1016/0002-9610(77)90359-2. |
| 6 |
Diao M, Li L, Cheng W. Congenital biliary dilatation may consist of 2 disease entities[J]. J Pediatr Surg, 2011, 46(8): 1503-1509. DOI:10.1016/j.jpedsurg.2010.12.022. |
| 7 |
中华医学会小儿外科分会腔镜外科学组. 腹腔镜胆总管囊肿手术操作指南(2017版)[J]. 中华小儿外科杂志, 2017, 38(7): 485-494. DOI:10.3760/cma.j.issn.0253-3006.2017.07.002. Endoscopic Surgery Group, Branch of Pediatric Surgery, Chinese Medical Association. Guidelines of Laparoscopic Procedures for Choledochal Cysts (2017 Edition)[J]. Chinese Journal of Pediatric Surgery, 2017, 38(7): 485-494. DOI:10.3760/cma.j.issn.0253-3006.2017.07.002. |
| 8 |
高志刚, 章跃滨, 蔡多特, 等. 腹腔镜胆总管囊肿根治术205例并发症分析及经验总结[J]. 临床小儿外科杂志, 2017, 16(1): 65-69. DOI:10.3969/j.issn.1671-6353.2017.01.015. Gao ZG, Zhang YB, Cai DT, et al. Complication analysis and experience summarizing of radical laparoscopy for choledochal cysts:a report of 205 cases[J]. Journal of Clinical Pediatric Surgery, 2017, 16(1): 65-69. DOI:10.3969/j.issn.1671-6353.2017.01.015. |
| 9 |
De U, Das S, Sarkar S. Type Ⅵ choledochal cyst revisited[J]. Singapore Med J, 2011, 52: 91-93. DOI:10.1016/j.revmed.2010.08.023. |
| 10 |
Goya C, Arslan MS, Yavuz A, et al. A rare anomaly of biliary system:MRCP evidence of a cystic duct cyst[J]. Case Rep Radiol, 2014, 2014: 291071. DOI:10.1155/2014/291071. |
| 11 |
李龙, 陈震. 胆总管囊肿精准治疗的理念及思考[J]. 临床小儿外科杂志, 2017, 16(4): 332-334. DOI:10.3969/j.issn.1671-6353.2017.04.006. Li L, Chen Z. Concepts and thoughts of precision treatment for choledochal cysts[J]. Journal of Clinical Pediatric Surgery, 2017, 16(4): 332-334. DOI:10.3969/j.issn.1671-6353.2017.04.006. |
| 12 |
李爱武, 宋亚宁, 席栋, 等. 胆总管囊肿伴肝总管狭窄患儿的腹腔镜手术治疗[J]. 中华腔镜外科杂志电子版, 2010, 03(3): 25-27. DOI:10.3969/cma.j.issn.1674-6899.2010.03.009. Li AW, Song YN, Xi D, et al. Laparoscopic treatment of children with choledochal cysts and stenosis[J]. Chinese Journal of Laparoscopic Surgery (Electronic Edition), 2010, 03(3): 25-27. DOI:10.3969/cma.j.issn.1674-6899.2010.03.009. |
| 13 |
Ten Hove A, de Meijer VE, Hulscher JBF, et al. Meta-analysis of risk of developing malignancy in congenital choledochal malformation[J]. Br J Surg, 2018, 105(5): 482-490. DOI:10.1002/bjs.10798. |
 2019, Vol. 18
2019, Vol. 18


