半椎体畸形是导致先天性脊柱畸形(congenital vertebral malformations, CVM)最常见的原因,其发病率约为0.05%[1]。1928年Royal[2]报告了第一例半椎体切除术,该切除术可直接去除致畸因素,但当时内固定器械和外科技术的落后限制了该技术的进一步发展。2002年,Ruf及Harms[3]首次报道了采用单纯后路半椎体切除技术治疗先天性脊柱畸形患儿的成功案例。随着椎弓根螺钉技术的问世及发展,后路半椎体切除术因具有矫形效果好、创伤小、并发症少等优势而逐渐发展,并成为主流术式之一[4]。1998年Hidaka首次将超声骨刀(ultrasonic bone curette, UBC)应用于脊柱外科手术,与高速磨钻(high-speed drill,HSD)相比,它能有效减少颈椎双开门椎管扩大成形术中硬膜和神经损伤的发生率[5]。目前,UBC正在逐步替代传统骨科切骨工具,在骨科手术中(特别是脊柱外科手术中)得到了较为广泛的应用。首都医科大学附属北京儿童医院自2014年10月引进UBC手术系统后,逐渐在儿童脊柱手术中应用UBC进行截骨操作。本文将初步探讨应用超声骨刀截骨技术辅助截骨矫形治疗儿童半椎体畸形的疗效。
材料与方法 一、临床资料回顾性分析2015年3月至2017年10月在首都医科大学附属北京儿童医院接受手术治疗的单发半椎体畸形患儿临床及影像学资料。术前拍摄站立位全脊柱正侧位X线片、MRI平扫、CT三维重建以明确脊柱畸形情况及可能伴发的脊髓异常,并完善术前化验检查项目。选择由同一术者完成手术的病例,记录患儿体重(kg)、手术时间(min)、手术前后侧凸Cobb角(°)、术前红细胞计数(1012/L)、术后1 d红细胞计数(1012/L)、术前血红蛋白(g/L)、术后1 d血红蛋白(g/L)。并计算下列指标:①术后红细胞计数下降率:(术前红细胞计数—术后1 d红细胞计数)/术前红细胞计数; ②术后血红蛋白下降率:(术前血红蛋白含量—术后1 d血红蛋白含量)/术前血红蛋白含量; ③脊柱侧凸矫正率:(术前侧凸Cobb角—术后侧凸Cobb角)/术前侧凸Cobb角。
纳入标准:①先天性半椎体畸形(包括完全分节及部分分节半椎体)者;②单纯经后路半椎体切除矫形固定术者。
排除标准:①多发半椎体畸形者;②术中应用椎间融合器者;③固定椎体超过2个者;④术中未使用血液回收机者;⑤术中输异体血者;⑥年龄≥6岁者。
符合标准的46例患儿中,男27例,女19例;年龄22~68个月,平均(38.0±8.9)个月;根据术中是否应用UBC进行半椎体切除分为UBC组和非UBC组;其中UBC组24例,完全分节半椎体16例,部分分节半椎体8例;非UBC组22例,完全分节半椎体17例,部分分节半椎体5例。UBC组男14例,女10例,年龄23~67个月,平均(36.0±7.7)个月;非UBC组男13例,女9例,年龄22~68个月,平均(40.2±8.2)个月。
为保证组间资料的可比性,UBC组与非UBC组患儿的年龄、体重、性别分布情况均无统计学差异(P>0.05)。见表 1。
|
|
表 1 非UBC组与UBC组患儿一般资料对比 Table 1 Comparing general profiles of UBC group versus non-UBC group |
半椎体切除的指征:①造成脊柱冠状面失平衡(>2 cm)的半椎体; ②以完全分节半椎体为顶椎, 局部Cobb角大于30°的半椎体;③矢状面出现局部后凸角大于正常生理曲度20°的半椎体。
UBC组手术过程:UBC产自江苏水木天蓬科技有限公司(型号:XD860A)。患儿全身麻醉后取俯卧位,脊髓诱发电位监测脊髓功能,通过C臂X光机定位半椎体位置。预固定节段逐层切开皮肤、皮下组织、深筋膜,纵向劈开棘突软骨,骨膜下剥离显露半椎体及预固定节段的棘突和椎板,通过C臂X光机确认后于半椎体上下各一个椎体的凸侧和凹侧各安置一枚椎弓根钉(共4枚)。用UBC切除半椎体椎板、关节突、横突及椎弓根大部分(胸椎需切除对应肋骨头和部分肋骨)。沿椎弓根基底剥离,注意保护血管及神经根,向外前方剥离, 尽量显露半椎体外侧,向内侧剥离注意保护脊髓;在此剥离出的区域内用UBC尽可能完整切除半椎体(不完全分节型半椎体采用“V”形部分截骨),刮除残留的半椎体骨质,切除半椎体上下椎间盘和软骨终板,松解凹侧椎间隙,用UBC适当切除上、下椎体的部分椎板;截取合适长度棒,预弯生理性弯曲,置棒入椎弓根钉,采用凸侧加压(至椎板间隙基本闭合)、凹侧撑开交替的步骤进行矫形,C臂X光机下确认椎弓根及螺钉位置满意,半椎体切除完整,矫形效果满意,锁紧所有内固定装置,植骨融合,逐层缝合切口,术毕。(图 1)
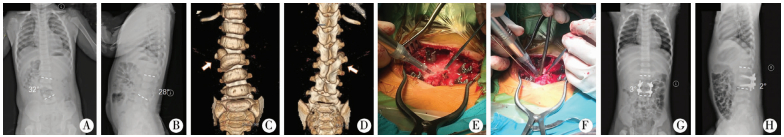
|
Download:
|
| 图 1 A.站立正位X线片:L3右侧完全分节半椎体畸形,局部Cobb角32°,脊柱冠状面失平衡(23.5 mm);B.站立侧位X线片:矢状面局部后凸Cobb角28°;C.三维重建CT前面观:L3右侧半椎体畸形(箭头所示);D.三维重建CT后面观:L3半椎体椎板与L4椎板融合(箭头所示);E.半椎体上下各一个椎体椎弓根螺钉置入后,超声骨刀切除半椎体的椎板;F.超声骨刀进一步切除半椎体;G.术后正位X线片:半椎体切除完整,L2、4后方融合固定(4.5 mm脊柱后路内固定系统),侧弯矫正率90.63%;H.术后侧位X线片:椎弓根钉位置、矢状面后凸矫形满意,后凸矫正率92.86%。 Fig. 1 A.Anterior-posterior standing radiography:L3 right completely segmented hemivertebral deformity, local Cobb's angle was 32 degrees, spinal coronal imbalance (23.5mm); B.Lateral standing radiography:local kyphosis Cobb's angle was 28 degrees; C.3D reconstruction of CT front view:L3 right hemivertebral deformity (arrowhead); D.3D reconstruction of CT posterior view:fusion of L3 hemivertebral lamina with lumbar 4 laminae (arrowhead); E.After placing pedicle screw on upper and lower parts of vertebral body, vertebral lamina of hemivertebral body was excised by UBC; F.Further excision of hemivertebrae by UBC; G.Postoperative anterior-posterior radiography:complete hemivertebral resection and L2 & L4 posterior fusion fixation with a correction rate of scoliosis at 90.63%; H.Postoperative lateral radiograph:the position of pedicle screw and the correction of kyphosis were satisfactory with a correction rate of kyphosis at 92.86%. | |
非UBC组手术过程:手术步骤同UBC组,在切除半椎体时应用Kerrison咬骨钳、骨刀、刮匙、椎板咬骨钳等传统工具,切除范围同UBC组(包括半椎体、半椎板、关节突、横突、上下椎间盘和终板)。
三、观察指标性别、半椎体分类、胸膜损伤、体重(kg)、手术时间(min)、手术前后侧凸Cobb角(°),术前红细胞计数(1012/L)、术后红细胞计数(1012/L)、术前血红蛋白(g/L)、术后血红蛋白(g/L)。采用术后红细胞计数下降率和术后血红蛋白下降率评价两组术中出血量的差异。利用脊柱侧凸矫正率评价矫形效果。
四、统计学处理采用SPSS22.0进行统计学分析,UBC组及非UBC组的性别、半椎体分类、胸膜损伤等计数资料对比采用卡方检验;体重(kg)、手术时间(min)、手术前后侧凸Cobb角(°),术前红细胞计数(1012/L)、术后红细胞计数(1012/L)、术前血红蛋白(g/L)、术后血红蛋白(g/L)、术后红细胞计数下降率和术后血红蛋白下降率、脊柱侧凸矫正率等计量资料采用两独立样本t检验,以P < 0.05为差异有统计学意义。
结 果表 2结果显示,UBC组与非UBC组手术时间、脊柱侧凸矫正率无统计学差异(P>0.05), UBC组术后红细胞及血红蛋白下降率显著低于非UBC组(P<0.05)。两组胸膜损伤率差异无统计学意义(P>0.05),经胸腔闭式引流3~5 d后复查胸片提示肺复张良好,拔除引流管。两组均未出现神经根、脊髓及硬膜损伤的情况,术后双侧下肢感觉、活动良好。
|
|
表 2 非UBC组与UBC组患儿手术相关指标对比 Table 2 Comparing operative parameters of UBC group versus non-UBC group |
UBC手术系统是指应用压电超声频率微振荡刀进行截骨术与骨整形术的一种新型骨外科手术设备系统,具有软硬组织识别功能;同时该设备采用冷切割模式,可有效提高手术过程中的安全性和精确性。压电效应的原理为:如果对压电材料施加机械压力将产生电位差(称之为正压电效应),施加电压则产生机械应力(称为逆压电效应)。当高频电信号加在压电材料上时,则产生高频声信号(机械震动),超声骨刀利用换能器将高频电信号转换成高频声信号(机械震动)。
由于组织密度及弹性的不同,UBC产生的能量绝大部分被坚硬的骨组织或钙化组织吸收,通过空化效应及机械碎裂效应发挥切骨作用[6]。而在此范围的频率及振幅下,脊髓、神经、血管等软组织由于与超声刀头发生弹性接触出现轻微振动及位移,并借助振动分散能量,能量在UBC刀头与软组织接触的部位即被完全吸收,因此UBC对神经、脊髓、血管等软组织无切割作用[7-9]。此外,UBC在工作时,利用其空化效应(即超声波以每秒2万次以上的压缩力和减压力交互性的高频变换方式向液体进行透射。减压力作用时,液体中产生真空核群泡现象;压缩力作用时,真空核群泡受压力压碎时产生强大的冲击力,同时会在局部产生局部高温、高压现象)发挥止血作用[10]。
本研究中两组样本脊柱侧凸矫正率无统计学差异。两组中各有1例出现胸膜损伤,经分析发现是胸段半椎体切除肋骨头时损伤所致,行胸腔闭式引流3~5 d拔出引流管心肺功能恢复良好。两组患儿均未出现神经根、脊髓及硬膜损伤。本研究通过术后红细胞计数及血红蛋白下降率评价UBC在术中对出血量的影响,结果显示UBC的应用显著减少了术中出血量。
二、超声骨刀在手术中对手术时间的影响有报道指出,应用UBC进行椎板切除所需的手术时间较传统器械明显缩短[11]。Nakase等[12]认为虽然UBC的应用能够降低术中医源性损害的发生率,并具有操作简便等特点,然而在对较大的骨块或骨化病变进行截骨操作时,UBC的截骨效率则不如传统的截骨工具高。Nakase等[12]建议可在术中联合应用HSD和UBC,以兼顾安全性和高效性。然而,随着科学技术的发展,UBC也在不断改进、改良。Onen MR[13]、周冲等[14]研究发现UBC较传统工具组所需的手术时间短,差异有统计学意义。Parker等[15]研究的40例患者中,每切除1节椎板平均耗时1~2 min,切除3节椎板平均耗时约3.6 min。然而,同样是处理3节椎板,采用HSD和Kerrison咬骨钳的切骨方法则需要10~15 min。在Al-Mahfoudh等[7]的研究中,74%应用UBC的病例手术时间不超过2 h,虽然未进行具体量化,但术者在术中明显感觉到应用UBC可以显著缩短手术的时间。研究显示,UBC的功率及刀头成分能够显著影响切骨时间和切骨质量[8, 10, 16-21]。这些研究还认为UBC具有切割精准、易于控制、操作效率高的特点,产生的手部疲劳和精神压力都相对较小,因此更能胜任那些具有挑战性的减压和截骨操作。本研究结果显示UBC组与非UBC组手术时间无统计学差异,可能与UBC需要慢慢切割局部骨质有关,也可能和术者需要逐渐学习、熟练超声骨刀的操作过程有关。
三、超声骨刀在手术中对出血量的影响UBC组和非UBC组术中都应用了血液回收机,遵循回收机说明按比例估算出血量,术中出血量约为回收自体出血量的2倍。由于术中记录的出血量影响因素较多(如血液回收机回收比例是否恒定、纱布清洗是否彻底、被破坏的红细胞数量等),所以我们采用术后红细胞计数下降率和术后血红蛋白下降率间接评价两组术中出血量的差异。
Hu等[16]认为,UBC较传统手术器械的重要优势之一是能够减少术中出血量,有助于保持清晰术野,利于手术操作,提高手术效率。虽然UBC的这种优势难以采取客观的方式进行量化评估,但是Hu等[16]在手术中发现运用UBC进行切骨,切骨断端的出血量明显减少。Al-Mahfoudh等[7]学者的研究也得出了相同的结论。Sanbom等[11]发现应用UBC切骨过程中骨质出血量较传统切骨器械明显减少,并认为这种优势归因于UBC的热效应及空化效应产生的局部止血作用。而本研究结果显示非UBC组术后红细胞计数及血红蛋白下降率较UBC组更明显,可能与UBC利用其空化效应发挥止血作用和UBC切割时具有组织选择性有关。
四、超声骨刀在手术中的安全性分析由于组织密度及弹力属性的不同,UBC在工作时仅能切割骨组织,而对邻近软组织无切割作用[7, 8, 22],这使切骨操作的过程中将神经及硬膜的损伤风险降至最低[11]。尤其在进行脊柱截骨操作的过程中,UBC可以在邻近根动脉的区域进行切骨操作,避免血管和神经根损伤,提高手术效率。0nen MR等[13]和Bydon M等[23]研究显示硬脊膜破裂及血管损伤的发生率低于传统工具,因为UBC不会卷刮周围软组织,与高速磨钻相比,明显降低了机械损伤的风险[7, 9, 22]。同时,在应用UBC进行切骨时,可用棉片保护切骨周围的重要组织结构不被刀头损伤或发生热效应灼伤,同时也不必担心棉片被刀头卷刮而失去保护作用[9, 22]。
五、超声骨刀在儿童脊柱手术中应用的注意事项综合既往文献报道,我们认为UBC在儿童脊柱手术应用中的注意事项可概括为如下几条:①操作过程中对UBC和传统切骨工具的握持力是不同的。使用HSD时,为加速骨组织的切割,可以增加钻头压力。然而,在UBC应用时,对刀头施加过高的压力不仅不会提高截骨效率,反而会影响刀头的正常振动,因为儿童骨质硬度较成人低,所以只需适当的压力即可达到很好的截骨效果。②术者在使用UBC时(尤其进行长节段、深部位的截骨操作时)需保持刀头持续移动,避免因局部组织过热引起血管、神经及硬膜损伤[16, 24]。③在行脊柱翻修手术时,硬膜可能与周围骨组织粘连过重或已经发生骨化,术中尤其要注意对硬膜、神经的分离和保护,避免术中发生神经脊髓及硬膜损伤[16]。当怀疑存在硬膜骨化时,应避免将UBC直接接触骨化的硬膜组织,以免因局部硬膜损伤造成邻近部位的脊髓、神经发生损伤[9]。④术中注意应用棉片保护硬膜,进一步确保硬膜的完整以及神经脊髓的安全[25]。⑤行切骨操作时保证刀头有足够的水流喷灌,可有效冷却因摩擦效应导致的局部温度升高[16]。⑥对于初学者,如条件允许,在应用UBC进行正式手术之前,最好在模型或尸体上进行一段时间的实践培训[8]。
| 1 |
Giampietro PF, Dunwoodie SL, Kusumi K, et al. Progress in the understanding of the genetic etiology of vertebral segmentation disorders in humans[J]. Ann NY Acad Sci, 2009(1151): 38-67. DOI:10.1111/j.1749-6632.2008.03452.x. |
| 2 |
Royle ND. The operative removal of an accessory vertebra abstract[J]. Med J Aust, 1928(1): 467-468. |
| 3 |
Ruf M, Harms J. Hemivertebra resection by a posterior approach:innovative operative technique and first results[J]. Spine (Phila Pa 1976), 2002, 27(10): 1116-1123. DOI:10.1097/00007632-200205150-00020. |
| 4 |
郭建伟, 仉建国, 王升儒, 等. 后路半椎体切除术治疗不同年龄先天性脊柱侧凸疗效比较[J]. 临床小儿外科杂志, 2015, 14(3): 168-172. DOI:10.3969/j.issn.1671-6353.2015.03.003. Guo JW, Zhang JG, Wang SR, et al. Comparing the efficacy of posterior hemivertebral resection in children of different age groups[J]. J Clin Ped Sur, 2015, 14(3): 168-172. DOI:10.3969/j.issn.1671-6353.2015.03.003. |
| 5 |
Hidaka K, Chiba Y, Takeda H. Clinical application of ultrasonic osteotome for the spinous process-splitting laminoplasty[J]. Spinal Surgery, 1998, 12(1): 19-24. DOI:10.2531/spinalsurg.12.19. |
| 6 |
Ying C, Zhaoying Z, Ganghua Z. Effects of different tissue loads on high power ultrasonic surgery scalpel[J]. Ultrasound Med Biol, 2006, 32(3): 415-420. DOI:10.1016/j.ultrasmedbio. |
| 7 |
Al-Mahfoudh R, Qattan E, Ellenbogen JR, et al. Applications of the ultrasonic bone cutter in spinal surgery-our preliminary experience[J]. Br J Neurosurg, 2014, 28(1): 56-60. DOI:10.3109/02688697. |
| 8 |
Parker SL, Kretzer RM, Recinos PF, et al. Ultrasonic bone scalpel for osteoplastic laminoplasty in the resection ofintradural spinal pathology:case series and technical note[J]. Neurosurgery, 2013, 73(1 Suppl Operativ): 61-66. DOI:10.1227/NEU.0b013e318283c98b. |
| 9 |
Ito K, Ishizaka S, Sasaki T, et al. Safe and minimally invasivelaminoplastic laminotomy using an ultrasonic bone curette forspinal surgery:technical note[J]. Surg Neurol, 2009, 72(5): 470-475. DOI:10.1016/j.surneu.2009.01.012. |
| 10 |
Hollstein S, Hoffmann E, Vogel J, et al. Micro morphometrical analyses of five different ultrasonic osteotomy devices at the rabbit skull[J]. Clin Oral Implants Res, 2012, 23(6): 713-718. DOI:10.1111/j.1600-0501.2011.02185.x. |
| 11 |
Sanborn MR, Balzer J, Gerszten PC, et al. Safety and efficacy of a novel ultrasonic osteotome device in an ovine model[J]. J ClinNeurosci, 2011, 18(11): 1528-1533. DOI:10.1016/j.jocn.2011.04.016. |
| 12 |
Nakase H, Matsuda R, Shin Y, et al. The use of ultrasonic bone curettes in spinal surgery[J]. Acta Neurochir (wien), 2006, 148(2): 207-213. DOI:10.1007/s00701-005-0655-7. |
| 13 |
Onen MR, Yuvruk E, Akay S, et al. The reliability of theultrasonic bone scalpel in cervical spondylotic myelopathy:acomparative study of 46 patients[J]. World Neurosurg, 2015, 84(6): 1962-1967. DOI:10.1016/j.wneu.2015.08.043. |
| 14 |
周冲, 杨福兵, 王斌, 等. 超声骨刀在椎管内肿瘤切除术中的应用[J]. 第三军医大学学报, 2016, 38(2): 200-203. DOI:10.16016/j.1000-5404.201506012. Zhou C, Yang FB, Wang B, et al. Piezoelectric resection of intraspinal tumor[J]. Acta Academiae Medicinae Militaris Tertiae, 2016, 38(2): 200-203. DOI:10.16016/j.1000-5404.201506012. |
| 15 |
Parker SL, McGirt MJ, Farber SH, et al. Accuracy of free-handpedicle screws in the thoracic and lumbar spine:analysis of 6816consecutive screws[J]. Neuresurgery, 2011, 68(1): 170-178. DOI:10.1227/NEU.0b013e3181fdfaf4. |
| 16 |
Hu X, Ohnmeiss DD, Lieberman IH. Use of an ultrasonicosteotome device in spine surgery:experience from the first 128 patients[J]. Eur Spine J, 2013, 22(12): 2845-2849. DOI:10.1007/s00586-013-2780-y. |
| 17 |
Nickele C, Hanna A, Baskaya M. Osteotomy for laminoplasty without soft tissue penetration, performed using a harmonic bone scalpel:instrumentation and technique[J]. J Neurol Surg A Cent Eur Neumsurg, 2013, 74(3): 183-186. DOI:10.1055/s-0032-1328958. |
| 18 |
Hazer DB, Yasar B, Rosberg HE, et al. Technical aspects on the use of ultrasonic bone Shaver in spine surgery:experience in 307 patients[J]. Biomed Res Int, 2016, 2016(1): 1-8. DOI:10.1155/2016/8428530. |
| 19 |
Almahfoudh R, Qattan E, Ellenbogen JR, et al. Applications of the ultrasonic bone cutter in spinal surgery:our preliminary experience[J]. Br J Neurosurg, 2014, 28(1): 56-60. DOI:10.3109/02688697.2013.812182. |
| 20 |
王岩, 陈仲强, 孙垂国. 超声骨刀在胸椎管狭窄症手术中应用的有效性与安全性[J]. 中国脊柱脊髓杂志, 2015, 25(6): 518-523. DOI:10.3969/j.issn.1004-406X.2015.06.07. Wang Y, Chen ZQ, Sun CG. Safety and reliability of ultrasonic bone curette during spinal decompression in patients with thoracic spinal stenosis[J]. Chinese Journal of Spine and Spinal Cord, 2015, 25(6): 518-523. DOI:10.3969/j.issn.1004-406X.2015.06.07. |
| 21 |
郑家春.超声骨刀技术在颈椎胸椎手术中的应用[D].山东大学, 2014. Zheng JC.Application of ultrasonic bone curette technique during operations of cervical vertebra[D].Jinan: Medical School of Shandong University, 2014. |
| 22 |
Kim K, Isu T, Morimoto D, et al. Anterior vertebral artery decompression with an ultrasonic bone curette to treat bow hunter's syndrome[J]. Acta Neurochir (Wien), 2008, 150(3): 301-303. DOI:10.1007/s00701-008-1491-8. |
| 23 |
Bydon M, Macki M, Xu R, et al. Spinal decompression in Achondro plastic patients using high-speed drill versus ultrasonic bone curette[J]. J Pediatr Orthop, 2014, 34(8): 780-786. DOI:10.1097/BPO.0000000000000211. |
| 24 |
Heinemann F, Hasan I, Kunert-Keil C, et al. Experimental and histological investigations of the bone using two different oscillatingosteotomy techniques compared with conventional rotary osteotomy[J]. Ann Anat, 2012, 194(2): 165-170. DOI:10.1016/j.aanat.2011.10.005. |
| 25 |
Morimoto D, Isu T, Kim K, et al. Microsurgical medial fenestration with an ultrasonic bone curette for lumbar foraminal stenosis[J]. J Nippon Med Sch, 2012, 79(5): 327-334. DOI:10.1272/jnms.79.327. |
 2019, Vol. 18
2019, Vol. 18


