新生儿坏死性小肠结肠炎(neonatal necrotizing enterocolitis,NEC)好发于早产低体重儿,主要表现为腹胀、便血、呕吐等症,可进展为脏器功能的衰竭,甚至危及生命。研究显示,活产儿中坏死性小肠结肠炎的发病率为1‰ ~3‰,部分NEC患儿早期症状不典型,但进展至晚期可能延误手术时机;急性期手术或保守治疗好转的患儿可能并发肠粘连、肠狭窄,通常需要接受手术[1-4]。由于新生儿消化道疾病术后并发NEC在临床上相对罕见,有关新生儿消化道疾病术后并发坏死性小肠结肠炎的报道也相对较少,且术后出现NEC的发病机制尚不明确,因此本研究旨在探讨肠道手术后并发坏死性小肠结肠炎的早期诊断及治疗经验。
材料与方法 一、一般资料回顾性分析南京医科大学附属儿童医院新生儿外科2011年9月至2016年11月收治的6例肠道手术后并发坏死性小肠结肠炎患儿的临床资料。6例全部为男性,接受第一次手术时日龄1~28 d,平均(9±11.20)d,体重(2.97±0.60)kg,早产儿2例。原发疾病:4例为肠闭锁(1例合并胎粪性腹膜炎),1例为新生儿坏死性小肠结肠炎,1例为肠扭转肠坏死。
二、临床表现腹胀5例,便血5例,腹泻2例,发热、呕血、纳差各1例,3例合并休克(表 1)。Bell分期Ⅱ期2例,Ⅲ期4例。
|
|
表 1 6例患儿的基本资料及并发NEC临床表现 Table 1 Basic profiles and clinical manifestations of 6 children with NEC complications |
血常规:白细胞轻度增高1例,余5例均在正常范围。5例出现C-反应蛋白(C-reactive protein,CRP)不同程度增高,余1例正常。
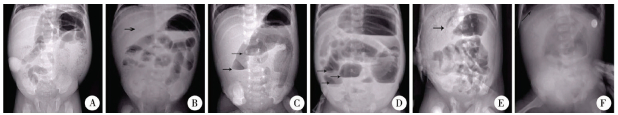
四、辅助检查发病时腹部立位片表现:肠壁积气2例,肠梗阻(液气平面)4例,疑似肠穿孔1例;肝区气体影5例。详见图 1。
|
Download:
|
| 图 1 6例患儿腹部位X线片表现 注 A.上腹部肠曲扩张,中下腹可见大量囊样积气,肝影内可见数个条状积气; B.肝内可见树枝状低密度影,肠淤胀,有多个小液平。(箭头:门静脉积气); C.肠管分布紊乱,有液平,有肝区透亮影(箭头:多发液平); D.肠曲明显扩张伴液平,肠壁见线样透亮影,盆腔内肠气少。(箭头:多发液平); E.肠曲扩张伴液平,肝区见多条透亮管腔影。(箭头:门静脉积气); F.门静脉积气,可疑气腹。(箭头:可疑气腹) Fig. 1 6 cases of children with abdominal position X-ray film performance | |
出现NEC后均给予禁食、美罗培南抗感染、补液、营养支持、改善微循环治疗,其中4例保守治疗成功,1~3周后恢复饮食,2~6周后治愈。1例经保守治疗一周后腹胀便血好转,但出现肠梗阻表现,考虑粘连性肠梗阻,接受肠粘连松解术后治愈。1例急性期经保守治疗后好转,3个月后因出现升结肠狭窄接受手术治疗。
讨 论NEC是一种常见的炎症反应,可导致肠缺血、积气、坏死,严重者最终可发生肠穿孔[5, 6]。研究认为,NEC可能与遗传因素、肠道免疫功能、微血管张力、微生物异位定植及高免疫反应性肠黏膜有关[7, 8],其中肠道感染及菌群失调是导致NEC的主要原因之一。由于新生儿在接受肠道手术后肠蠕动变慢,因此肠内容物易滞留;且新生儿肠壁薄,分泌型IgA不足,细菌易在肠道内繁殖,并易侵入肠壁导致一系列炎症反应,最终导致NEC的发生[9-11]。术后抗生素治疗可防止早期细菌定植,但同时抗生素早期运用可减少益生菌的定植,造成抗生素耐药,因此某种程度上加重了肠道感染[12-13]。本组病人均存在术后肠蠕动慢,肠内容物易滞留等风险因素,并伴有不同程度肠道感染。故我们推测术后肠蠕动慢、肠梗阻、肠内容物易滞留、局部细菌大量繁殖、肠道感染及菌群失调是导致新生儿肠道手术后NEC发生的主要原因。
在新生儿出生后最初几日,产房的复苏与治疗过程可能会对NEC发病风险的降低起到一定的作用[14]。最新的病例对照研究已经证实:产后即刻复苏,生后第一日就开始接受机械通气,患者胎盘早剥、脐带绕颈或宫胎盘供血不足是导致NEC发病的重要危险因素[15, 16]。此外,新生儿接受肠道手术后患儿血流调节能力弱,容易发生缺血再灌注,产生的氧自由基可能引发肠道损伤,故认为肠道黏膜缺氧、缺血可能是导致NEC发病的重要因素之一。由于本组病人均接受手术治疗,因此术前缺氧、麻醉及麻醉复苏的过程也可能会对NEC的发生起到一定的作用。本组患儿出生时Apgar评分均在8~10分之间,2例(病例3、6)术前处于休克早期,纠正休克后接受手术治疗,其余病例术前均未见休克,2例术前缺血缺氧。Gregory的单中心研究发现,需要机械通气者在新生儿期发展为NEC的风险比未使用者高13倍左右[17]。本组麻醉手术过程中,患儿麻醉过程均较为顺利,5例术后顺利拔除气管插管,1例于术后3d拔管,术后给予电暖箱保暖加氧帐吸氧,均未出现缺血、缺氧。虽然本组病人中有4例在围手术期并未见明显的缺血缺氧情况,但由于进行了气管插管,术前术后短暂缺氧的可能性依然存在,这可能会导致新生儿肠道手术后发生NEC。
既往研究表明,不合理的喂养也会增加NEC发生的风险,但本组接受肠道手术的患儿均在医师指导下喂养,除2例采用母乳喂养外,余4例均为低渗透压的深度水解配方奶喂养,不存在不合理的喂养情况。另外,输血同样是导致NEC发生的危险因素,且输血后48h内发生NEC的危险性更高。病例1在NEC发病前24 h内输血,输血后可能导致免疫功能紊乱、肠道微循环灌注不足,继而诱发肠道感染,故尽量减少输血、严格把控输血指征可有效降低NEC发生率。6例中仅1例白细胞增高,5例CRP均有不同程度的增高,可能与CRP是急相反应蛋白,能更早反映出机体的炎症状态有关。
| 1 |
Goudoever HV, 陈超, 张蓉. 新生儿坏死性小肠结肠炎的热点问题[J]. 中国循证儿科杂志, 2011, 6(5): 321-323. DOI:10.3969/j.issn.1673-5501.2011.05.001. Goudoever HV, Chen Chao, Zhang Rong. Hot issues of neonatal necrotizing enterocolitis[J]. Chinese Journal of Evidence-Based Pediatrics, 2011, 6(5): 321-323. DOI:10.3969/j.issn.1673-5501.2011.05.001. |
| 2 |
冯杰雄. 美国新生儿坏死性小肠结肠炎研究现状[J]. 中华小儿外科杂志, 2006, 27(7): 386-387. DOI:10.3760/cma.j.issn.0253-3006.2006.07.015. Feng JX. Research status of neonatal necrotizing enterocolitis in the United States[J]. Chinese Journal of Pediatric Surgery, 2006, 27(7): 386-387. DOI:10.3760/cma.j.issn.0253-3006.2006.07.015. |
| 3 |
陈超. 新生儿坏死性小肠结肠炎的临床问题及防治策略[J]. 中华儿科杂志, 2013, 51(5): 321-325. DOI:10.3760/cma.j.issn.0578-1310.2013.05.001. Chen C. Clinical problems and prevention strategies of neonatal necrotizing enterocolitis[J]. Chinese Journal of Pediatrics, 2013, 51(5): 321-325. DOI:10.3760/cma.j.issn.0578-1310.2013.05.001. |
| 4 |
唐维兵, 刘翔, 耿其明, 等. 新生儿坏死性小肠结肠炎的手术指征探讨[J]. 中华小儿外科杂志, 2015, 36(2): 100-104. DOI:10.3760/cma.j.issn.0253-3006.2015.02.006. Tang WB, Liu X, Geng QM, et al. Indications of surgical treatment for necrotizing enterocolitis[J]. Chinese Journal of Pediatric Surgery, 2015, 36(2): 100-104. DOI:10.3760/cma.j.issn.0253-3006.2015.02.006. |
| 5 |
Markel TA, Crisostomo PR, Wairiuko GM, et al. Cytokines in necrotizing enterocolitis[J]. Shock, 2006, 25(4): 329-337. DOI:10.1097/01.shk.0000192126.33823.87. |
| 6 |
侯龙龙, 李仲荣, 黄璜, 等. 新生儿坏死性小肠结肠炎预后相关因素分析[J]. 临床小儿外科杂志, 2014, 13(5): 396-400. DOI:10.3969/j.issn.1671-6353.2014.05.008. Hou LL, Li ZR, Huang H, et al. Prognostic factors of neonatal necrotizing enterocolitis[J]. J Clin Ped Sur, 2014, 13(5): 396-400. DOI:10.3969/j.issn.1671-6353.2014.05.008. |
| 7 |
Neu J, Walker WA. Necrotizing enterocolitis[J]. N Engl J Med, 2011, 364(3): 255-264. DOI:10.1056/NEJMra1005408. |
| 8 |
Moons KG, Royston P, Vergouwe Y, et al. Prognosis and prognostic research:what, why, and how?[J]. BMJ, 2009, 338(7706): 1317-1320. DOI:10.1136/bmj.b375. |
| 9 |
Borthakur A, Bhattacharyya S, Alrefai WA, et al. Platelet-activating factor-induced NF-kappa B activation and IL-8 production in intestinal epithelial cells are Bcl10-dependent[J]. Inflamm Bowel Dis, 2010, 16(4): 593-603. DOI:10.1002/ibd.21092. |
| 10 |
Maynard AA, Dvorak K, Khallova L, et al. Epidermal growth factor reduces autophagy in intestinal epithelium and in the rat model of necrotizing enterocolitis[J]. Am J Physiol Gastrointest Liver Physiol, 2010, 299(3): 614-622. DOI:10.1152/ajpgi.00076.2010. |
| 11 |
晏俪鸶, 余加林. 新生儿坏死性小肠结肠炎发病原因及预后研究进展[J]. 国际儿科学杂志, 2016, 43(6): 470-473. DOI:10.3760/cma.j.issn.1673-4408.2016.06.012. L S, Yu JL. Research advances in the pathogenesis and prognosis of neonatal necrotizing enterocolitis[J]. International Journal of Pediatrics, 2016, 43(6): 470-473. DOI:10.3760/cma.j.issn.1673-4408.2016.06.012. |
| 12 |
Kliegman RM, Hack M, Jones P, et al. Epidemiologic study of necrotizing enterocolitis among low-birth-weight infants.Absence of identifiable risk factors[J]. Journal of Pediatrics, 1982, 100(3): 440-444. DOI:10.1016/S0022-3476(82)80456-3. |
| 13 |
刘淼清, 王永飚, 李仲荣, 等. 45例新生儿坏死性小肠结肠炎的诊疗体会[J]. 临床小儿外科杂志, 2010, 9(1): 76-77. DOI:10.3969/j.issn.1671-6353.2010.01.034. M Q, Wang YB, Li ZR, et al. Diagnosis and treatment of neonatal necrotizing enterocolitis:a report of 45 cases[J]. J Clin Ped Sur, 2010, 9(1): 76-77. DOI:10.3969/j.issn.1671-6353.2010.01.034. |
| 14 |
Gephart SM, McGrath JM, Effken JA, et al. Necrotizing enterocolitis risk:state of the science[J]. Adv Neonatal Care, 2012, 12(2): 77-87. DOI:10.1097/ANC.0b013e31824cee94. |
| 15 |
Gagliardi L, Bellu R, Cardilli V, et al. Necrotising enterocolitis in very low birth weight infants in Italy:incidence and non-nutritional risk factors[J]. J Pediatr Gastroenterol Nutr, 2008, 47(2): 206-210. DOI:10.1097/MPG.0b013e318174e855. |
| 16 |
Kamoji VM, Dorling JS, Manktelow B, et al. Antenatal umbilical Doppler abnormalities:an independent risk factor for early onset neonatal necrotizing enterocolitis in premature infants[J]. Acta Paediatr, 2008, 97(3): 327-331. DOI:10.1111/j.1651-2227.2008.00671.x. |
| 17 |
Gregory KE. Clinical predictors of necrotizing enterocolitis in premature infants[J]. Nurs Res, 2008, 57(4): 260-270. DOI:10.1097/01.NNR.0000313488.72035.a9. |
 2019, Vol. 18
2019, Vol. 18


