2. 广东省妇幼保健院/广东省儿童医院(广东省广州市,511400),新生儿科;
3. 广东省妇幼保健院/广东省儿童医院(广东省广州市,511400),超声诊断科
2. Department of Neonatology, Guangdong Women & Children Hospital/Guangdong Children's Hospital, Guangzhou 511400, China;
3. Department of Ultrasonic Diagnosis, Guangdong Women & Children Hospital/Guangdong Children's Hospital, Guangzhou 511400, China
先天性十二指肠梗阻是常见的新生儿消化道梗阻,是由于胚胎发育异常导致的, 表现为高位肠梗阻的一组临床症候群,其临床表现类似,但病理类型多样。新生儿十二指肠梗阻常见的病因和病理类型有先天性肠旋转不良、十二指肠闭锁或狭窄、环状胰腺等,部分病例为多处多病因梗阻。传统的治疗方法是开腹手术,由于创伤打击大,对腹腔干扰多,具有恢复慢、伤口裂开、肠粘连梗阻、瘢痕明显等缺点。近年来,随着小儿腹腔镜技术的快速发展和普及,腹腔镜逐步应用于新生儿尤其是低体重早产儿先天性十二指肠梗阻的诊治。本文总结采用腹腔镜手术治疗的54例新生儿先天性十二指肠梗阻患儿临床疗效,报告如下。
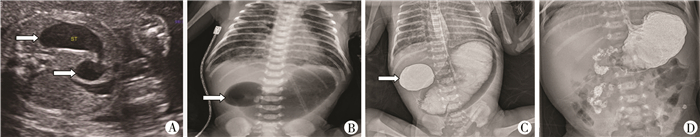
材料与方法 一、临床资料回顾性分析2017年1月至2018年3月由广东省妇幼保健院新生儿外科收治的54例新生儿先天性十二指肠梗阻病例资料。其中男童36例,女童18例;胎龄32+1~41+6周,平均(38.1±2.0)周,早产儿15例,足月儿39例;剖腹产23例,顺产31例;出生体重1.36~3.80 kg,平均(2.6±0.6)kg。29例产前诊断为十二指肠梗阻。所有病例有呕吐,其中32例为胆汁性呕吐,22例为非胆汁性呕吐。手术日龄1~54 d,平均(7.6±8.2)d。相关产前、生后影像学资料见图 1。
|
Download:
|
| 图 1 先天性十二指肠梗阻患儿产前、生后影像学资料 A:产前超声提示胎儿“双泡征”,箭头所示分别为胃泡和十二指肠梗阻端;B:生后腹平片提示“双泡征”;C:上消化道造影提示十二指肠球部梗阻;D:上消化道造影提示十二指肠及空肠于脊柱右侧呈螺旋状下降 Fig. 1 Antenatal and postnatal imaging studies of infants with congenital duodenal obstruction | |
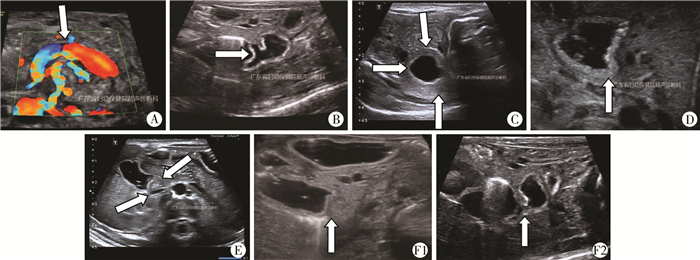
术前病因诊断:所有患儿经腹平片及上消化道碘水造影,确诊为十二指肠梗阻。经胃十二指肠超声明确具体病因(图 2)。
|
Download:
|
| 图 2 不同先天性十二指肠梗阻病因的超声图像 A:肠旋转不良超声图,可见漩涡征;B:十二指肠隔膜超声图,箭头所示为隔膜;C:环状胰腺超声图,箭头所示为环绕降段的胰腺组织;D:十二指肠闭锁超声图,箭头所示为闭锁,水无法通过;E:十二指肠狭窄超声图,箭头所指为狭窄处,远端可通过少量水;F:十二指肠狭窄合并十二指肠隔膜超声图,F1为降段狭窄,F2为水平段隔膜 Fig. 2 Ultrasound pictures of different etiological factors of infants with congenital duodenal obstruction | |
采用三孔法,于脐缘左下方作5 mm切口,置入5 mm套管作为目镜通道。于左上腹、右中腹各取3 mm切口,置入3 mm套管作为操作通道。根据术中探查决定具体的手术方式。手术步骤与文献报道大致相同[1, 2]。
1.腹腔镜下Ladd's术-先天性肠旋转不良:用2把抓钳交替提着肠系膜从左侧向右侧逆时针复位,直至系膜展平无扭转,并显露出回盲部与升结肠旁的侧腹膜,表明复位成功。自十二指肠球部开始逐步向下游离3个韧带:横跨在回盲部与右侧后腹膜之间压迫十二指肠的Ladd's韧带、束缚十二指肠与近端空肠表面的腹膜索带和导致肠系膜根部缩窄的异常粘连索带,拉直十二指肠及近端空肠,展平系膜根部。将十二指肠及空肠顺序置于脊柱右侧,结肠置于左侧腹。腔镜下切除阑尾。采取以下方法排除十二指肠隔膜等并发畸形:经胃管注入美兰,观察十二指肠和空肠是否通畅;腔镜直视和操作钳辅助下经鼻置入胃肠营养管至空肠。
2.腹腔镜下十二指肠菱形吻合术-十二指肠闭锁或狭窄、环状胰腺:采用经腹壁十二指肠近端悬吊牵引法,将缝针分别从左右腋前线肋缘下穿刺入腹,缝于梗阻点近端扩张肠管前壁两侧,再从腹壁穿出,从腹壁外悬吊十二指肠梗阻近端,使之固定并置于正前方,利于操作。用剪刀横形剪开近端,纵形剪开远端,电凝钩止血,经套管置入吸痰管至远端,探查有无多处梗阻。用5-0可吸收缝线分别连续交锁全层内翻缝合后壁、连续交锁全层外翻缝合前壁,呈菱形吻合。
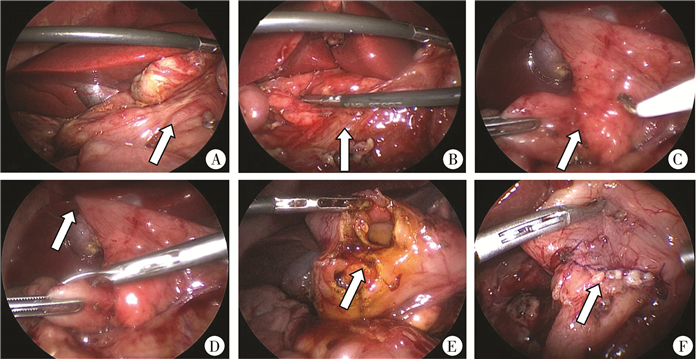
3.腹腔镜下十二指肠隔膜切除,纵切横缝术-十二指肠隔膜:同法悬吊十二指肠梗阻近端。纵形剪开梗阻点近远端,挤压胆囊,观察胆汁流出位置即为十二指肠乳头,避开乳头,予大部分切除隔膜。用5-0可吸收缝线连续交锁外翻缝合全层肠壁。先天性十二指肠梗阻腹腔镜下手术图片见图 3。
|
Download:
|
| 图 3 先天性十二指肠梗阻腹腔镜手术图片 A:肠旋转不良,箭头所示为压迫十二指肠的Ladd's韧带;B:腹腔镜Ladd's术,箭头所示为充分展平的肠系膜根部,十二指肠降段与回盲部之间的肠系膜根部需>5cm;C:环状胰腺,箭头所示为胰腺呈环状包绕十二指肠降段;D:经腹壁悬吊梗阻近端方法,远端肠管纵形剪开;E:十二指肠隔膜,箭头所示为十二指肠隔膜;F:连续交锁缝合方法,箭头所示为连续交锁缝合后(菱形吻合)的吻合口 Fig. 3 Laparoscopic procedures for congenital duodenal obstruction | |
常规予以预防感染、静脉营养支持治疗。23例先天性肠旋转不良患儿术后持续胃肠减压,待胃管引流液减少后(即术后6~9 d),开始进食,缓慢加量。21例十二指肠吻合术后的喂养均经置入空肠的胃肠营养管进行,术后第1天开始5 mL/3 h恒速缓慢泵入,此后每天增加5 mL/3 h,直至术后第6天拔除胃肠营养管开始经口喂养。
结 果术前通过胃十二指肠超声检查诊断出先天性肠旋转不良23例,十二指肠隔膜6例,十二指肠闭锁或狭窄10例,环状胰腺13例,十二指肠闭锁或狭窄合并十二指肠隔膜2例。腹腔镜探查确定上述病因,除2例十二指肠闭锁或狭窄还发现合并十二指肠隔膜外,其他均与术前诊断一致,术前病因诊断符合率达96.3%。所有患儿在腹腔镜下完成手术,无中转开腹,无术中并发症。手术时间50~280 min,平均为(123.8±53.9)min。初次经口进食时间5~23 d, 平均为(8.9±3.4),术后足量进食时间7~26 d, 平均为(12.1±4.5)d,平均住院时间为(16.7±7.4)d。除了3例先天性肠旋转不良术后出现肠扭转和肠粘连而再次手术外,无吻合口瘘、吻合口梗阻等术后并发症发生,无静脉营养相关并发症发生。术后随访,上消化道造影检查十二指肠无梗阻,喂养良好,无呕吐,伤口美观。
讨 论新生儿先天性十二指肠梗阻是一组先天性消化道畸形所致的高位肠梗阻,发病率约1/2 500,是常见的新生儿肠梗阻的原因之一,几乎占所有新生儿肠梗阻病例的50%[3, 4]。尽管随着外科技术和新生儿围手术期管理水平的提高,先天性十二指肠梗阻术后存活率明显提高[5]。但先天性十二指肠梗阻的总体预后仍未令人满意,其早期病死率达5%,远期病死率达6%,部分需二次手术[6]。现通过文献复习总结分析新生儿十二指肠梗阻的病因诊断和腹腔镜微创治疗的效果。
一、新生儿先天性十二指肠梗阻的病因诊断先天性十二指肠梗阻可由多种原因引起,均表现为新生儿期频繁呕吐,临床表现类似,术前不易确定梗阻的原因,因此常被作为一组疾病进行讨论[7]。既往十二指肠梗阻常见原因按发生机制分为先天性肠旋转不良、环状胰腺和十二指肠闭锁或狭窄。这种分类方法未结合临床实际情况,造成其不能很好地基于病因选择手术方法,容易引起混乱。国内有学者将先天性十二指肠隔膜症列为第四型先天性十二指肠梗阻[8]。笔者在临床工作中体会到,由于十二指肠隔膜容易在术前、术中遗漏,其手术方式也与其他十二指肠闭锁或狭窄不同,因此我们应该重点关注十二指肠隔膜引起的梗阻。产前超声发现“双泡征”,同时伴有羊水过多,即可作出胎儿先天性十二指肠梗阻的初步诊断。出生后腹平片与上消化道造影可作出新生儿先天性十二指肠梗阻的定性诊断,而病因诊断却不易作出。近年来,术前通过超声明确十二指肠梗阻的病因和部位,对手术有一定的指向和提示作用。曲妮娜等[9]研究发现超声检查对新生儿先天性十二指肠梗阻病因诊断的准确率为93.81%,对梗阻部位诊断的准确率为81.42%,因此该研究认为超声检查在新生儿十二指肠梗阻病因诊断及梗阻部位判断中有重要价值,可作为该疾病的首选检查方法,但在判断梗阻部位尤其是多发梗阻部位尚存在一定的局限性。本组病例中,术前超声病因诊断符合率达96.3%(52/54),其中,术前超声还发现了2例存在多处多病因梗阻,与术中诊断一致。因此,如考虑先天性十二指肠梗阻,除了上消化道造影检查以外,超声检查应作为常规检查。超声检查不仅可以明确先天性十二指肠梗阻的病因,同时还能发现多部位多病因的十二指肠梗阻。
但是,超声检查仍存在一定的误诊率和漏诊率,术中采取一些措施排除多部位多病因的梗阻显得尤为重要。我们根据实际情况在术中采取以下几种方法来减少超声检查导致的误诊和漏诊:①切开远端肠管前壁后,经Trocar置入材质稍硬的吸痰管经该肠管切口通向空肠,如无阻碍,证明通畅;②吻合好十二指肠后壁后,经鼻置入空肠营养管,腔镜下操作钳辅助通过幽门、吻合口直至空肠,如插入顺利,证明通畅;③吻合后经胃管注入空气或美兰,仔细观察吻合口远端是否有明显膨大,并观察空肠是否充气或染蓝。本研究在术中通过以上措施发现了超声未发现的2例多病因多部位梗阻,避免了漏诊和再次手术。
二、新生儿先天性十二指肠梗阻的腹腔镜微创治疗经过20年的发展,新生儿先天性十二指肠梗阻的腹腔镜微创治疗已成熟并普及[10, 11]。本组腹腔镜手术均采用三孔法,对于需要行十二指肠吻合术者,经腹壁缝线悬吊梗阻近端两侧,使之相对固定并置于腔镜的正前方,可起到有效暴露术野和牵引的目的。特别是对于早产儿或肝脏大的新生儿,往往因空间小而需对肝脏进行提拉,采用这种方法可避免提吊肝脏,简单易行,操作方便,可减少套管的放置数目和辅助器械的插入,更能体现微创效果。十二指肠隔膜一般采用隔膜切除、纵切横缝术,为避免损伤十二指肠乳头和后壁,一般仅需作隔膜部分切除,且需挤压胆囊观察胆汁排出部位,避开十二指肠乳头部位剪除隔膜。十二指肠闭锁或狭窄、环状胰腺一般采用十二指肠菱形吻合术,近端横切口与远端纵切口需足够大,避免术后狭窄。本研究采用连续交锁缝合方法,保持适合的针距和边距,每缝合一针都要拉紧缝线,以免松脱造成瘘。为方便操作,用5-0可吸收线连续内翻缝合后壁,再用另一根线连续外翻缝合前壁,这样可以大大节省时间。本组病例一般仅需约90 min即可完成手术,且无一例出现吻合口瘘、吻合口狭窄。这说明连续交锁缝合方法,既省时、操作简单,又不增加手术并发症,是一种安全的十二指肠吻合方法。
腹腔镜下Ladd's手术与传统Ladd's手术步骤大致相同,包括肠扭转复位、松解3个索带、展平肠系膜根部、切除阑尾等。关于如何复位肠扭转,有文献报道从回盲部开始依次牵拉小肠直至空肠近端,使扭转肠管复位;也有报道从空肠起始段开始依次牵拉小肠直至回盲部,使扭转肠管复位。不管前者还是后者,均存在如扭转圈数多则有较大难度复位且用时较长等缺点。本研究的经验是,直接用两把抓钳交替提着肠系膜从左侧向右侧逆时针复位即可,复位成功的标志是系膜展平无扭转,并显露出回盲部与升结肠旁的侧腹膜。这种复位肠扭转的方法用时较短,操作简单,对肠管干扰小。国内研究发现腔镜下治疗先天性肠旋转不良的复发率为18.2%(2/11),该研究认为腹腔镜下手术不能很好地拓宽肠系膜根部,术后发生肠扭转机会较大,腹腔镜下Ladd's术具有一定的局限性[12]。Hagendoorn等[13]报告腹腔镜矫正肠旋转不良后复发率高达19%,建议慎重选择。本研究中有3例肠旋转不良术后出现肠扭转复发,占13.0%(3/23),究其原因可能有客观和主观两方面因素。客观因素为腔镜手术肠粘连较轻,不易使肠管粘连固定而较易发生扭转。主观因素为初期未注意充分松解肠系膜根部的粘连索带,未充分展平系膜根部,因此术后因系膜根部稍窄而再次出现肠扭转的概率更高。充分松解展平肠系膜根部的标志是十二指肠降段与回盲部之间的肠系膜根部至少5 cm以上。本研究中后期13例注意到了这个问题之后就未再出现肠扭转复发。因此,笔者认为,腹腔镜有气腹形成的足够空间和视野,可全面观察肠系膜根部及附近的十二指肠、回盲部及升结肠,只要注意到充分松解展平肠系膜根部至5 cm以上,就可尽可能避免术后肠扭转复发。
先天性十二指肠梗阻大部分为单处单病因所致,少数同时存在多处多病因。有研究分析10年287例新生儿先天性十二指肠梗阻病例的临床资料,发现同时存在2种或2种以上病因的发生率为6.97%[4]。同样,Zhang等[14]回顾性分析30年共298例先天性十二指肠梗阻患儿的病例资料,发现合并2种以上病因的有20例(6.7%),需要再次手术的有12例(4%),其中7例是由于初次手术遗漏了合并的梗阻。文献报道先天性十二指肠梗阻再次手术率为4% ~14%,主要原因为初次手术遗漏了合并的梗阻,占21.4%[4, 14]。本研究中54例先天性十二指肠梗阻患儿,通过术前超声明确并经术中证实有2处梗阻的2例,术中通过采取综合性措施发现另2例存在2处梗阻,均同时予以处理,避免了再次手术。
文献报道新生儿先天性十二指肠梗阻有45%的病例为早产儿[5]。Kumar等[15]认为早产儿对十二指肠梗阻的预后有明显影响。由于早产儿脏器发育不完善,对麻醉、气腹耐受能力差,术后恢复较慢,容易发生肺炎、新生儿坏死性小肠结肠炎、败血症等感染性疾病,使住院时间延长,影响手术疗效及总体预后。而在本研究中有15例(27.8%)早产儿,均未出现肺炎、新生儿坏死性小肠结肠炎、败血症等感染性疾病,恢复较快,手术效果及总体预后均较好,这可能与腔镜手术创伤小、手术时间不长,对早产儿、低体重儿的手术打击小有关。在腔镜手术时,由于早产儿、低体重儿腹腔空间小,需要与足月儿相当的气腹压力才有足够的空间进行缝合操作,但气腹压力过高可能影响麻醉过程中的心肺功能稳定;且早产儿腹膜CO2通透性高,长时间气腹易造成高碳酸血症,可能导致早产儿脑出血[16]。因此,手术医生操作的熟练度、精细度及与麻醉师的良好配合是早产儿、低体重儿腔镜手术成功的关键。
总之,新生儿先天性十二指肠梗阻可通过术前超声获得病因诊断,腹腔镜下手术治疗可同时探查和处理多个梗阻,且具有安全、创伤小、进食早、恢复快、美容效果好、疗效满意等优点。腹腔镜下手术可作为治疗新生儿先天性十二指肠梗阻的首选术式,对于低体重早产儿也是安全的。
| 1 |
周崇高, 李碧香, 王海阳, 等. 新生儿肠旋转不良并中肠扭转的微创手术治疗[J]. 临床小儿外科杂志, 2016, 15(2): 167-169. DOI:10.3969/j.issn.1671-6353.2016.02.018. Zhou CG, Li BX, Wang HY, et al. Minimally invasive surgery of congenitalintestinal malrotation associated with midgut volvulus in neonates[J]. J Clin Ped Sur, 2016, 15(2): 167-169. DOI:10.3969/j.issn.1671-6353.2016.02.018. |
| 2 |
李索林, 王志超, 李英超, 等. 腹腔镜下十二指肠吻合术治疗新生儿十二指肠梗阻[J]. 中华小儿外科杂志, 2009, 30(6): 357-360. DOI:10.3760/cma.j.issn.0253-3006.2009.06.005. Li SL, Wang ZC, Li YC, et al. Laparoscopic duodenoduodenostomy for duodenal obstruction in newborns[J]. Chin J Pediatr Surg, 2009, 30(6): 357-360. DOI:10.3760/cma.j.issn.0253-3006.2009.06.005. |
| 3 |
Bales C, Liacouras CA.Intestinal atresia, stenosis, and malrotation.In Kliegman RM, Stanton BF, St Geme JW, Schor NF.Nelsons Textbook of Pediatrics[M]. 20th Edition.WB Saunders: Philadelphia, 2016: 1800-1801.http://199.195.150.103/Elements/Helen/Ped-Neuro/Nelson%20Textbook%20of%20Pediatrics,%2019th/CHAPTER%20322-5.pdf.
|
| 4 |
Chen QJ, Gao ZG, Tou JF, et al. Congenital duodenal obstruction in neonates:a decade's experience from one center[J]. World Journal of Pediatrics, 2014, 10(3): 238. DOI:10.1007/s12519-014-0499-4. |
| 5 |
Escobar MA, Ladd AP, Grosfeld JL, et al. Duodenal atresia and stenosis:long-term follow-up over 30 years[J]. J Pediatr Surg, 2004, 39(6): 867-871. DOI:10.1016/j.jpedsurg.2004.02.025. |
| 6 |
Nain RK, Jasbir S, Poonam D. Neonatal duodenal obstruction:a 15-year experience[J]. J Neonatal Surg, 2016, 5(2): 13. |
| 7 |
Ruangtrakool R, Mungnirandr A, Laohapensang M, et al. Surgical treatment for congenital duodenal obstruction[J]. J Med Assoc Thai, 2001, 84(6): 842-849. |
| 8 |
郑珊, 郑继翠. 新生儿十二指肠梗阻的诊断与治疗[J]. 中华胃肠外科杂志, 2011, 14(10): 749-750. DOI:10.3760/cma.j.issn.1671-0274.2011.10.004. Zheng S, Zheng JC. Diagnosis and treatment of neonatal duodenal obstruction[J]. Chin J Gastrointest Surg, 2011, 14(10): 749-750. DOI:10.3760/cma.j.issn.1671-0274.2011.10.004. |
| 9 |
曲妮娜, 李杰, 时丹丹, 等. 高频超声诊断新生儿十二指肠梗阻性疾病的价值[J]. 中华超声影像学杂志, 2011, 20(6): 502-504. DOI:10.3760/cma.j.issn.1004-4477.2011.06.013. Qu NN, Li J, Shi DD, et al. Value of high-frequency ultrasound in the diagnosis of duodenaI obstruction in neonates[J]. Chin J Ultrasonogr, 2011, 20(6): 502-504. DOI:10.3760/cma.j.issn.1004-4477.2011.06.013. |
| 10 |
van der Zee DC, Bax NM. Laparoscopic repair of acute volvulus in a neonate with malrotation[J]. Surg Endosc, 1995, 9(10): 1123-1124. DOI:10.1007/BF00189001. |
| 11 |
Bax NM, Ure BM, van der Zee DC, et al. Laparoscopic duodenoduodenostomy for duodenal atresia[J]. Surg Endosc, 2001, 15(2): 217. DOI:10.1007/BF03036283. |
| 12 |
陈青江, 楼毅, 高志刚, 等. 新生儿先天性十二指肠梗阻[J]. 中华小儿外科杂志, 2013, 34(10): 746-749. DOI:10.3760/cma.j.issn.0253-3006.2013.10.007. Chen QJ, Lou Y, Gao ZG, et al. Clinical analysis of congenital duodenal obstruction in neonates[J]. Chin J Pediatr Surg, 2013, 34(10): 746-749. DOI:10.3760/cma.j.issn.0253-3006.2013.10.007. |
| 13 |
Hagendoorn J, Vieira-Travassos D, van der Zee D. Laparoscopic treatment of intestinal malrotation in neonates and infants:retrospective study[J]. Surg Endosc, 2011, 25(1): 217-220. DOI:10.1007/s00464-010-1162-3. |
| 14 |
Zhang Q, Chen Y, Hou D, et al. Analysis of postoperative reoperation for congenital duodenal obstruction[J]. Asian J Surg, 2005, 28(1): 38-40. DOI:10.1016/S1015-9584(09)60256-6. |
| 15 |
Kumar P, Kumar C, Pandey PR, et al. Congenital duodenal obstruction in neonates:over 13 years'experience from a single centre[J]. J Neonatal Surg, 2016, 5(4): 50. DOI:10.21699/jns.v5i4.461. |
| 16 |
吕成杰, 钭金法, 黄寿奖, 等. 新生儿十二指肠梗阻腹腔镜手术围术期并发症探讨[J]. 临床小儿外科杂志, 2016, 15(5): 460-463. DOI:10.3969/j.issn.1671-6353.2016.05.014. Lv CJ, Tou JF, Huang SJ, et al. Perioperative complications of laparoscopy for neonatal duodenal obstruction[J]. J Clin Ped Sur, 2016, 15(5): 460-463. DOI:10.3969/j.issn.1671-6353.2016.05.014. |
 2019, Vol. 18
2019, Vol. 18


