孟氏骨折是指尺骨中上1/3骨折伴桡骨头脱位,多见于儿童及青少年[1]。此骨折属于一种联合损伤,多由于直接暴力作用所致。当外力致桡骨小头严重移位时,可造成桡神经损伤[2]。当出现急性孟氏骨折时,由于各地医疗水平不一及重视程度不同,极易导致临床上对此骨折出现误诊和漏诊,发展成陈旧性孟氏骨折,给治疗带来了极大困难[3-5]。2010年1月至2017年1月笔者共收治儿童急性孟氏骨折伴桡神经损伤的患儿41例,其中29例经手法复位石膏固定治疗,其余12例行骨折复位并桡神经松解术,现将手术治疗的效果报道如下。
材料与方法 一、临床资料2010年1月至2017年1月上海交通大学附属儿童医院共收治儿童急性孟氏骨折伴桡神经损伤患儿41例,其中29例经手法复位石膏固定保守治疗,其余12例经手术治疗,其基本情况见表 1。
|
|
表 1 手术治疗的儿童急性孟氏骨折伴桡神经损伤患儿基本情况 Table 1 Basic profiles of 12 surgical children with acute Monteggia fracture with radial nerve injury |
复位在基础麻醉下进行,经过闭合手法复位成功并稳定的患儿给予石膏固定治疗。经过闭合手法复位无法复位或复位后不稳定,以及需要过度屈曲位石膏固定方能获得桡骨头复位者,立即应用超声检查,超声检查采用Sonosite索诺声超声仪(型号P07576)。超声检查后明确桡神经推移嵌顿卡压征象后,行急诊手术治疗,行孟氏骨折复位加桡神经松解术。手术在全麻下进行,同时加用臂丛神经阻滞麻醉。用铅衣覆盖保护患儿全身及术者。按常规手术消毒铺巾,采用Boyd切口,逐层切开,显露桡神经及环状韧带,解除桡神经嵌压后,复位桡骨头并修复环状韧带,尺骨骨折视其稳定程度不予固定或给予克氏针固定。术后长臂石膏固定4周,4周后放射线检查明确骨折愈合情况。一般4~6周即达到骨折愈合,拆除石膏后行肘关节功能锻炼。
三、Broberg-Morrey的评分标准根据Broberg-Morrey的评分标准定期评估肘关节活动及桡神经损伤恢复情况[6]。
结 果12例手术患儿术中均发现桡神经嵌顿卡压损伤,但无神经断裂病例。经手术治疗后,所有孟氏骨折均获得稳定复位,骨折愈合良好,愈合时间4~6周,平均4.4周。2例克氏针固定术后骨折完全愈合后拔除。本组病例均未出现骨折不愈合及延迟愈合,无缺血性肌挛缩、骨化性肌炎的发生,未出现肘内翻畸形,无肘关节屈伸及旋转功能丢失。图 1和图 2显示2例儿童急性孟氏骨折伴桡神经损伤经手术治疗获得了良好的效果。
|
Download:
|
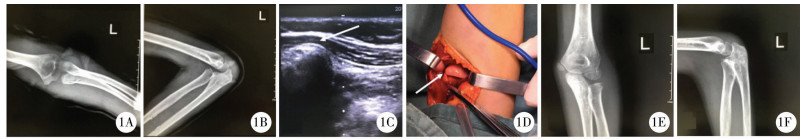
| 图 1 儿童急性孟氏骨折伴桡神经损伤手术治疗前后效果对比 注 10岁女童,左侧Bado Ⅰ型孟氏骨折伴桡神经损伤。A:伤后左肘正位X线片;B:伤后左肘关节侧位X线片;C:超声检查提示桡神经损伤,箭头示挤压损伤桡神经;D:术中见桡神经卡压现象,予以松解。箭头示挤压损伤桡神经;E:术后2个月左肘关节正位X线片;F:术后2个月左肘关节侧位X线片 Fig. 1 Pre-and post-operative comparison of efficacy in children with acute Monteggia fracture with radial nerve injury | |
|
Download:
|
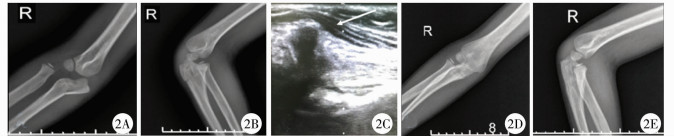
| 图 2 儿童急性孟氏骨折伴桡神经损伤手术治疗前后效果对比 注 8岁男童,右侧Bado Ⅲ型孟氏骨折伴桡神经损伤。A:伤后右肘正位X线片;B:伤后右肘关节侧位X线片;C:超声检查提示桡神经损伤,箭头示挤压损伤桡神经;D:术后2个月右肘关节正位X线片;E:术后2个月右肘关节侧位X线片 Fig. 2 Comparison of effects in children with acute Monteggia fracture with radial nerve injury preoperation and postoperation | |
手术病例均获得随访,随访1~6年,平均2.4年,均未发生再脱位。桡神经损伤症状消失,桡神经功能恢复时间70~90 d,平均75 d,肌力均获得完全恢复,肘关节活动恢复正常,肘关节活动与对侧相比无明显丢失,伸腕与伸拇功能恢复正常,与对侧相比无明显丢失,感觉功能恢复正常。根据Broberg-Morrey的评分标准进行评定:11例优,1例良,优良率为100%。
讨 论 一、儿童孟氏骨折早在放射线检查应用之前,意大利外科医生Giovanni Monteggia在1841年就描述了尺骨近端骨折伴桡骨头脱位的病例。1909年,法国医生Perrin将这种骨折命名为孟氏骨折(Monteggia fracture)。随后,Bado医生根据桡骨头脱位的方向,将孟氏骨折分为4种类型[7]。孟氏骨折在成人较少见,但在儿童和青少年中属于常见骨折,约占儿童肘部骨折的2%,好发年龄为4~10岁[8, 9]。由于孟氏骨折属于复合损伤,常常因为过度关注尺骨骨折的处理而忽略了桡骨头脱位的治疗,造成此类骨折极易漏诊和误诊,形成陈旧性孟氏骨折。而陈旧性孟氏骨折通常肘部畸形逐渐进展,肘关节功能尤其是旋前和旋后功能逐渐丧失,导致后期治疗更加困难[10]。陈旧性孟氏骨折是儿童骨科治疗的难点之一。因此,预防陈旧性孟氏骨折的发生即成为儿童骨科医师的重要任务之一,其中最重要的是对急性孟氏骨折的诊断和处理。
二、儿童孟氏骨折易造成神经损伤急性孟氏骨折伴桡神经损伤为急性孟氏骨折的并发症之一[11]。孟氏骨折常伴桡神经损伤与其局部解剖特点密切相关。解剖学研究表明,桡神经的深支、浅支的分叉处有82%在肱骨外上髁上下1 cm范围内[12]。桡神经走形与桡骨头、桡骨颈、环状韧带及肱桡关节前方关节囊紧密相贴。上述结构的损伤容易造成桡神经的损伤。孟氏骨折由于外力作用较大,桡骨头脱位后容易造成桡神经的损伤,尤其是骨间背侧神经的损伤。据文献报道孟氏骨折伴桡神经损伤的发生率为20% ~63.6%[13]。
儿童桡神经损伤的主要表现为伸腕、伸拇、伸指、前臂旋后障碍及手背桡侧和桡侧3个半手指背面皮肤麻木,主要是手背虎口处皮肤麻木,典型的表现是垂腕畸形[14]。本研究发现桡神经损伤为闭合性神经卡压损伤,故主要表现为伸拇和伸指功能障碍,无垂腕畸形。如为骨间背侧神经损伤,则桡侧腕长伸肌功能完好,伸腕功能基本正常,而仅有伸拇、伸指和手部感觉障碍。诊断孟氏骨折伴桡神经损伤病例,除了临床体格检查以外,还可以应用超声检查和肌电图检查等手段[15]。肌电图检查一般不适用于本文报道的急性孟氏骨折,而且神经的轻度水肿一般不影响神经传导的速度,因此肌电图不能检测此种神经异常的变化。另外,肌电图检查对神经损伤的定位诊断有一定的困难。因此,我们选择应用急诊超声检查的方法来诊断孟氏骨折伴桡神经损伤。损伤的桡神经在超声检查中可见神经增粗,内部回声减低,神经内平行线状结构消失,且被动抬高至上肢浅表部,其下方可见脱位之桡骨头结构,周围软组织可见明显肿胀征象。同时行健侧正常桡神经超声检查作为对照,健康的桡神经声像图呈束条状,边界整齐,内为多条平行排列的带状高回声,横断面呈椭圆形高回声,内部分布细点状低回声的筛网状结构,周围组织无肿胀。本组孟氏骨折伴桡神经损伤患儿超声检查结果与蒋珺等报道一致[16]。
三、儿童急性孟氏骨折伴神经损伤的诊断及治疗超声检查神经损伤具有独特的优点,属于无创伤,无辐射的检查,可在术前、术中及术后反复操作检查,对患儿不产生伤害。而且超声检查还具有简便易操作的优点,可直观、清晰显示桡神经损伤后肿胀和移位情况[17]。
对儿童急性孟氏骨折伴桡神经损伤,因属于闭合性神经损伤,首选的治疗方法是麻醉下行手法闭合复位,再给予石膏外固定治疗。导致手法闭合复位不成功的因素有很多,比如复位的手法和技术,尺骨骨折的类型及稳定程度,环状韧带的撕裂后嵌顿,神经的嵌顿以及其他软组织的嵌顿,或者治疗者的经验和技术等。本组41例患儿中有29例采用了手法闭合复位石膏固定治疗取得了成功。对于手法复位成功并维持稳定复位的患儿,我们在随访过程中并未行超声检查来明确神经损伤是否得到恢复。我们认为手法复位成功且复位稳定患儿的神经损伤属于牵拉伤等轻微的损伤,可以在骨折愈合过程中及随后的观察中自行恢复。对手法闭合复位不能达到桡骨头复位,或者复位后不稳定,需要采用过度屈曲位石膏固定方能得到桡骨头复位的患儿,需及时行切开复位治疗。传统的急诊手术侧重点在于骨折的复位及桡骨头的稳定,本研究的侧重点在于在对骨折切开复位治疗的同时,在超声检查的指导下行桡神经松解术。本研究随访发现,所有患儿未出现神经损伤后遗症,术后神经损伤均得到完全恢复,可以判断后期不会再次出现迟发性损伤,治疗效果满意。
对于儿童孟氏骨折伴桡神经损伤,神经的损伤类型多属于神经挫伤,少见神经断裂伤。传统方法为保守治疗,保守治疗3个月无效再行手术治疗。一般不进行一期手术探查,但需要针对每个病例具体情况采取个体化的治疗方案。Ruchelsman等[18]报道1例8岁儿童的Bado Ⅰ型孟氏骨折伴有桡神经损伤,伤后9个月后手术行神经探查松解治疗,见神经存在卡压性改变,未见神经断裂,经手术治疗后神经功能恢复,肘关节功能恢复。Lidder[19]等报道1例6岁儿童Bado Ⅰ型孟氏骨折伴有正中神经损伤,伤后10 d手术行神经探查松解治疗,术中见神经被骨折端顶压损伤,未见神经断裂,术后神经功能恢复良好,肘关节功能恢复良好。Wang[20]等报道1例6岁儿童Bado Ⅲ型孟氏骨折伴有桡神经损伤,1个月后行手术治疗,神经周围瘢痕切除松解,术后恢复良好。本组12例手术患儿在术中主要见到的是神经嵌顿卡压损伤及神经挫伤,未见更加严重的神经撕裂及神经断裂损伤,这说明闭合性骨折神经损伤类型相对较轻。结合文献复习和我们的经验,儿童急性孟氏骨折伴桡神经损伤患儿需行手术神经探查的指征如下:①神经持续受压, 且有体征支持;②神经损伤经观察12周功能无恢复者;③神经损伤的症状体征持续加重者。除此以外,超声检查提示存在明显神经受压的情况,也建议一期手术探查。本研究表明,儿童急性孟氏骨折伴桡神经损伤,在急诊超声检查的指导下手术治疗者,经2年以上随访,治疗效果良好,神经功能及关节功能恢复正常,是一种可选择的治疗方案,可以避免不必要的保守观察和等待,缩短病程。
| 1 |
Rehim SA, Maynard MA, Sebastin SJ, et al. Monteggia fracture dislocations:a historical review[J]. J Hand Surg Am, 2014, 39(7): 1384-1394. DOI:10.1016/j.jhsa.2014.02.024. |
| 2 |
Li H, Cai QX, Shen PQ, et al. Posterior interosseous nerve entrapment after Monteggia fracture-dislocation in children[J]. Chin J Traumatol, 2013, 16(3): 131-135. |
| 3 |
Di Gennaro GL, Martinelli A, Bettuzzi C, et al. Outcomes after surgical treatment of missed Monteggia fractures in children[J]. Musculoskelet Surg, 2015, 99(Suppl 1): S75-S82. DOI:10.1007/s12306-015-0362-3. |
| 4 |
刘云, 谢金瑞, 李社才. 儿童陈旧性孟氏骨折的手术治疗[J]. 临床小儿外科杂志, 2002, 1(1): 63-64. DOI:10.3969/j.issn.1671-6353.2002.01.027. Liu Y, Xie JR, Li SC. Surgical treatment of old Monteggia fracture in children[J]. J Clin Ped Sur, 2002, 1(1): 63-64. DOI:10.3969/j.issn.1671-6353.2002.01.027. |
| 5 |
冯阳, 黄常红, 林清坚, 等. 尺骨截骨矫形术治疗儿童陈旧性孟氏骨折35例[J]. 临床小儿外科杂志, 2006, 5(5): 343-345. DOI:10.3969/j.issn.1671-6353.2006.05.008. Feng Y, Huang CH, Lin QJ, et al. Using orthopedic osteotomy of ulna for old Monteggia fractures in children[J]. J Clin Ped Sur, 2006, 5(5): 343-345. DOI:10.3969/j.issn.1671-6353.2006.05.008. |
| 6 |
Broberg MA, Morrey BF. Results of treatment of fracture-dislocations of the elbow[J]. Clin Orthop Relat Res, 1987(216): 109-119. DOI:10.1097/00003086-198703000-00017. |
| 7 |
Foran I, Upasani VV, Wallace CD, et al. Acute pediatric Monteggia fractures:a conservative approach to stabilization[J]. J Pediatr Orthop, 2017, 37(6): e335-e341. DOI:10.1097/BPO.0000000000001001. |
| 8 |
Bae DS. Successful strategies for managing Monteggia injuries[J]. J Pediatr Orthop, 2016, 36(Suppl 1): S67-S70. DOI:10.1097/BPO.0000000000000765. |
| 9 |
何学艺, 顾本兴, 朱明喜, 等. 儿童孟氏骨折的治疗[J]. 中华实用儿科临床杂志, 2006, 21(5): 315-315. DOI:10.3969/j.issn.1003-515X.2006.05.027. He XY, Gu BX, Zhu MX, et al. Treatment of pediatric Monteggia fracture[J]. Chin J Appl Clin Pediatr, 2006, 21(5): 315-315. DOI:10.3969/j.issn.1003-515X.2006.05.027. |
| 10 |
Goyal T, Arora SS, Banerjee S, et al. Neglected Monteggia fracture dislocations in children:a systematic review[J]. J Pediatr Orthop B, 2015, 24(3): 191-199. DOI:10.1097/BPB.0000000000000147. |
| 11 |
Kozin SH, Abzug JM, Safier S, et al. Complications of pediatric elbow dislocations and Monteggia fracture-dislocations[J]. Instr Course Lect, 2015, 64: 493-498. |
| 12 |
黄耀添, 殷琦, 雷伟. 儿童孟氏骨折合并骨间背侧神经损伤(附13例报告)[J]. 中华小儿外科杂志, 1996, 17(3): 169-171. DOI:10.3760/cma.j.issn.0253-3006.1996.03.015. Huang YT, Yin Q, Lei W. Children Monteggia fracture combined with dorsal nerve injury:a report of 13 cases[J]. Chin J Pediatr Surg, 1996, 17(3): 169-171. DOI:10.3760/cma.j.issn.0253-3006.1996.03.015. |
| 13 |
宋舸, 陈丹, 马晓春, 等. 儿童陈旧性孟氏骨折合并桡神经深支损伤手术疗效分析[J]. 中华小儿外科杂志, 2002, 23(4): 334-336. DOI:10.3760/cma.j.issn.0253-3006.2002.04.015. Song K, Chen D, Ma XC, et al. Analysis of children's old Monteggia fracture combined with deep radial nerve injury injury surgery[J]. Chin J Pediatr Surg, 2002, 23(4): 334-336. DOI:10.3760/cma.j.issn.0253-3006.2002.04.015. |
| 14 |
黄耀添, 冯志军. 儿童桡神经损伤78例分析[J]. 中华手外科杂志, 1998, 14(2): 101-102. DOI:10.3760/cma.j.issn.1005-054X.1998.02.019. Huang YT, Feng ZJ. Analysis of 78 cases of radial nerve injury in children[J]. Chin J Hand Surg, 1998, 14(2): 101-102. DOI:10.3760/cma.j.issn.1005-054X.1998.02.019. |
| 15 |
Reichert P, Wnukiewicz W, Witkowski J, et al. Causes of secondary radial nerve palsy and results of treatment[J]. Med Sci Monit, 2016, 22: 554-562. DOI:10.12659/MSM.897170. |
| 16 |
蒋珺, 陈亚青, 刘卫勇, 等. 小儿孟氏骨折桡神经损伤的超声诊断价值[J]. 中华医学超声杂志:电子版, 2011, 8(11): 2372-2380. DOI:10.3877/cma.j.issn.1672-6448.2011.11.016. Jiang J, Chen YQ, Liu WY, et al. Ultrasonographic features of radial nerve injury resulting from pediatric Monteggia fracture[J]. Chin J Med Ultrasound (Electronic Edition), 2011, 8(11): 2372-2380. DOI:10.3877/cma.j.issn.1672-6448.2011.11.016. |
| 17 |
Choi SY, Park JW, Kim DH. Ultrasonographic and surgical findings of acute radial neuropathy following blunt trauma[J]. Am J Phys Med Rehabil, 2016, 95(11): e177-e182. DOI:10.1097/PHM.0000000000000506. |
| 18 |
Ruchelsman DE, Pasqualetto M, Price AE, et al. Persistent posterior interosseous nerve palsy associated with a chronic type Ⅰ Monteggia fracture-dislocation in a child:a case report and review of the literature[J]. Hand (NY), 2009, 4(2): 167-172. DOI:10.1007/s11552-008-9152-9. |
| 19 |
Cho CH, Lee KJ, Min BW. Tardy posterior interosseous nerve palsyresulting from residual dislocation of the radial head in a Monteggia fracture:a case report[J]. J Med Case Rep, 2009, 3: 9300. DOI:10.1186/1752-1947-3-9300. |
| 20 |
Wang J, Chen M, Du J. Type Ⅲ Monteggia fracture with posterior interosseous nerve injury in a child:a case report[J]. Medicine (Baltimore), 2017, 96(11): e6377. DOI:10.1097/MD.0000000000006377. |
 2019, Vol. 18
2019, Vol. 18


