肘内翻是儿童肱骨髁上骨折最常见的晚期并发症[1, 2]。若不及时治疗可随着患儿年龄增长引起肘关节疼痛、尺神经麻痹、外侧旋转不稳定,更为严重者会增加外髁和其他部位二次骨折的风险[3-8]。即使没有功能障碍,家长往往因不满意患儿肘部外观而要求进行矫形手术。Siris等[9]于1939年首次提出外侧闭合楔形截骨治疗肘内翻;1959年French提出一种改良方法,即保留内侧皮质和骨膜形成的铰链,用两个平行螺钉固定截骨两端,并用张力带固定两个钉的尾端,但这种方法常因内侧皮质和骨膜铰链的不稳定而失败;此外还有杵臼形截骨(Dome截骨)行钢板内固定及外固定架固定等方法治疗时内翻[10, 11]。
截骨后克氏针固定不牢靠,容易出现截骨角度丢失矫形失败,而外侧楔形截骨联合锁定钢板内固定的方式治疗儿童肘内翻则具有固定牢靠,截骨效果好等优点。本研究旨在探究肱骨髁上行外侧楔形截骨联合锁定钢板固定治疗儿童肘内翻畸形的有效性,并评估术后肘关节功能的恢复情况。
材料与方法 一、临床资料回顾性分析上海交通大学医学院附属新华医院2012年1月至2014年12月行肱骨外侧楔形截骨并行锁定钢板固定治疗肘内翻患儿的临床资料。纳入标准:①治疗方式为肱骨髁外侧楔形截骨联合锁定钢板内固定;②病史资料齐全。排除标准:①非本科室诊治的肘内翻患儿;②治疗方法为其他手术方式者;③失访者。至2016年7月最后一次随访,最终共28例肘内翻患儿纳入本次研究。其中男童23名,女童5名;左侧骨折19例,右侧骨折9例;接受手术时平均年龄为7.5岁(2~12岁);从受伤后至手术的平均时间为2.6年(1~7年)。26例为肱骨髁上骨折行闭合复位石膏固定治疗,2例行肱骨髁上骨折切开复位克氏针内固定治疗。
二、手术方法纳入研究的病例均由固定的医生进行手术。麻醉成功后, 患儿取仰卧位, 术区消毒铺巾,上无菌气囊止血带,采取肘关节外侧纵切口,切开皮肤、皮下组织,暴露肱骨下端;于肱骨外侧行楔形截骨,具体截骨角度根据病人术前影像资料进行判定(图 1);纠正肘内翻畸形,锁定钢板固定于肱骨前方,C臂机透视下见截骨对位良好, 内固定良好,查肘伸屈活动0° ~140°,冲洗伤口,止血纱布止血,关闭切口;伤口加压包扎, 石膏固定。
|
Download:
|
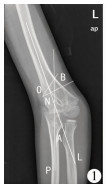
| 图 1 肘内翻患儿术前肘关节X线片 注 L为肱骨中轴线,P为尺骨中轴线,∠A为L与P的夹角;截骨角度∠B为O与N的夹角,∠B=∠A+10° Fig. 1 Preoperative radiography of elbow joint in a child with cubitus varus Line L was the longitudinal midhumeral axis of humerus and line P the longitudinal midulnar axis of ulnar, ∠A angle between lines L and P, ∠B osteotomy angle and ∠B=∠A+10° | |
术后采用长臂管型石膏固定于肘关节伸直位,术后3周拆除石膏,进行伤口清创,更换普通石膏。术后6周复查见截骨愈合良好,可拆除石膏,逐渐进行肘关节屈伸功能锻炼。
四、影像学测量及疗效评价分别采集术前及最后一次随访时患儿肘关节的X线片,由两名小儿骨科医生测量提携角、Baumann角和外侧髁突出指数(LCPI)(图 2)。通过肘关节屈伸度数评价患儿的肘关节活动功能。
|
Download:
|
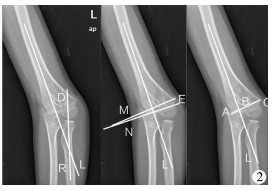
| 图 2 肘内翻患儿术肘关节X线片 注 11岁男孩,L为肱骨中轴线,M为肱骨中轴线的垂线,N为肱骨小头骨骺线,∠D为提携角,∠E为Baumann角,AC为肱骨内外髁连线,B为肱骨中轴线与肱骨内外髁连线的交点,肱骨外髁突出指数(LCPI)=(BC-AB)/AC*100% Fig. 2 Intraoperative radiography of elbow joint in a child with cubitus varus For this 11-year-old boy, line L was the longitudinal midhumeral axis of humerus, line M vertical of longitudinal midhumeral axis of humerus, line N humeral epiphysis line, ∠D carrying angle and ∠E Baumann angle.The lateral condylar prominence index was calculated by the following formula:LCPI=(BC-AB)/AC *100%, where B was a cross-link between a line connecting lateral prominence AC; A, medial prominence; C, and longitudinal midhumeral axis L | |
应用SPSS 20.0统计软件对数据进行统计分析。对术前及随访时记录的提携角、Baumann角、肘关节的屈曲角度等计量资料采用(x ±s)表示,手术前后的比较采用配对t检验。以α=0.05为检验水准,P < 0.05为差异具有统计学意义。
结 果本研究共获得28例患儿的随访资料,平均随访时间30个月(24~48个月)。术前提携角平均为(-16.81±12.44)°,术后提携角平均为(9.2± 3.58)°,平均改变26°,差异有统计学意义(t =-9.96,P < 0.001);术前Baumann角平均为(9.0±5.44)°,术后Baumann角平均为(20±4.65)°,平均改变11°,差异有统计学意义(t =-9.73,P < 0.001);LCPI由术前23.7%下降到最后一次随访时的15.23%,差异有统计学意义(t =2.85,P =0.008)。术前肘关节伸直和屈曲活动平均分别为(-0.25±3.09)°(-10° ~5°)和(102.14±15.49)°(80° ~130°),术后平均肘关节伸直和屈曲分为(0.07±1.12)°(-3° ~5°)和(131.61±7.58)°(110° ~140°),具体见表 1。内固定平均取出时间为8.32个月(5~14个月)。1例出现肘关节过伸约5°。无骨化性肌炎、血管损伤、神经损伤及感染、再骨折等并发症发生,典型病例X线检查照片见图 3、图 4。
|
Download:
|
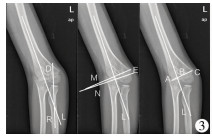
| 图 3 肘外翻患儿行肱骨髁上外侧楔形截骨锁定钢板内固定术后肘关节X线片 注 11岁男童行肱骨髁上外侧楔形截骨锁定钢板内固定术后第1天。 Fig. 3 Postoperative radiography of elbow joint after supracondylar lateral closing wedge osteotomy with angular plate locking for cubitus varus | |
|
Download:
|
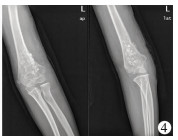
| 图 4 肘外翻患儿内固定取出后肘关节X线片 Fig. 4 Radiographic change after removing plate | |
|
|
表 1 肱骨髁上外侧楔形截骨治疗结果评价 Table 1 Outcomes of supracondylar wedge osteotomy of humerus |
肘内翻是儿童肱骨髁上骨折最常见的远期并发症。研究显示,严重的肘内翻通常会有不可接受的畸形,且不能自我重塑,而手术是纠正肘内翻最有效的治疗方法[12, 13]。治疗肘内翻有许多种不同的截骨方式,不同的截骨方式需配合不同的内固定方法,较为常见内固定方法包括克氏针、外固定架和钢板螺钉等[10, 11, 14-20]。肘内翻截骨矫正评价指标主要包括提携角、Baumann角及LCPI。Solfelt等[21]研究比较了外侧楔形截骨、杵臼形截骨(Dome截骨)、多平面截骨和外固定架分离成骨的疗效,发现不同方法的疗效无统计学差异,但多平面截骨的优良率更高(91.8%),外侧楔形截骨和杵臼形截骨(Dome截骨)的优良率分别为83.5%和90.4%。Seo [22]等研究发现行矫形截骨术肘内翻患儿中有22.7%的患儿发生后外侧旋转不稳定的并发症。
本研究使用的截骨方式为外侧楔形截骨加锁定钢板内固定,该方式是目前应用最广的手术方式。外侧楔形截骨具有充分纠正提携角、截骨方便,便于操作、并发症少等优点。本研究发现28例患儿提携角和Baumann角较术前平均改变26°和11°; LCPI由术前23.7%下降至最后一次随访时的15.23%,这表明外侧楔形截骨联合锁定钢板内固定的治疗效果总体优于其他截骨方式。Kumar[23]等研究发现外侧楔形截骨纠正肘内翻的并发症发生率低于杵臼形截骨。North等[14]对90例肘内翻患儿应用改良的楔形截骨(French截骨)治疗,通过长达27年的随访研究发现,93.3%的患儿取得了好或非常好的疗效,只有6.7%的患儿预后较差。Ali等[10]报道了应用杵臼形截骨术(Dome截骨)治疗20例平均年龄为8.5岁的肘内翻患儿,平均提携角由术前-16°矫正为术后10°,肘内翻矫正26°。同样,Akhtar等[24]应用杵臼形截骨术治疗35例肘内翻,提携角平均矫正12.97°,91%的患儿最终随访功能和影像学结果等级判定为好。Cho等[25]报道了应用外侧闭合楔形截骨治疗肘内翻10年的长期随访结果发现,LCPI从术前的-1.2%转变为术后36%,在最后随访时,LCPI为11.1%;青春期前组LCPI由术后的41.2%降至最后一次随访的5.2%,而在青春期后组由26.8%降至21.3%,因此该研究认为外侧闭合楔形截骨术对青春期前的肘内翻具有较好的矫形效果。综上所述,本研究认为在肘内翻的治疗中提携角的纠正是非常重要的。外侧楔形截骨治疗在截骨的设计和实施方面均易于操作。提携角纠正平均可达26°,对于严重的肘内翻畸形也有较好的效果。
外侧楔形截骨只能纠正冠状面的畸形,对于是否需要进行三平面截骨仍有争论。Takeyasu等[26]报道了应用术前计算机模仿的三平面截骨矫正30例肘内翻,行克氏针固定后,肱-肘-腕角从术前18.2°降至术后5.8°,但其中1例出现复发,治疗优良率为90.0%(27/30)。对于肘内翻的髁上截骨,内旋畸形和过伸畸形是否需要矫正,Takagi等[27]通过对比86例分组行三维截骨和单纯的冠状面截骨的研究发现,肘内翻的畸形矫正不需要进行内旋的矫正,且三维截骨术因为接触面积减少而很难维持截骨面的稳定,这对以后的恢复并无益处。由于肱骨远端特殊的解剖结构,使得三平面截骨的稳定性难以得到保证,单纯的外侧楔形截骨在纠正提携角和Baumann角的同时,可以获得足够的接触面积,提高了截骨的稳定性,有助于术后截骨端的愈合,避免再骨折的发生。
外侧楔形截骨后内固定选择至今尚无统一的结论。目前,应用较为广泛的是克氏针内固定,具有置入简单、容易去除、固定相对牢靠、创伤小等优点,但克氏针相比于锁定钢板,更容易发生固定丢失。Raney等[28]对比了不同手术方法治疗肘内翻的并发症发现经后侧入路和三头肌分离入路均有神经麻痹出现,而外侧入路无一例神经麻痹,且使用钢板螺钉组中6例(6/29)发生并发症,而在克氏针固定组中7例(7/30)并发症,差异无统计学意义,但钢板螺钉组比克氏针组有更高的矫正率,克氏针则有更高的再手术率。
诸多研究显示锁定钢板可以获得更稳固的稳定性、矫正率及更好的疗效[12, 18]。本研究发现肱骨髁上行外侧楔形截骨应用锁定钢板内固定可以取得较好的稳定性和较低的并发症发生率。外侧楔形截骨联合锁定钢板内固定治疗肘内翻与其他手术方式相比,手术并发症少,矫形效果好,无复发病例。但锁定钢板内固定存在需要再次入院手术取出的缺点。
本研究也存在一定的局限性。首先,纳入的病例数较少,存在选择偏倚导致研究结论普适性不强。其次,本研究的随访时间平均为30个月,研究结束时还未到患儿骨骼发育成熟的阶段,因此条件允许情况下可进行更长期的随访。最后,本研究仅仅对锁定钢板进行了评价,以后的研究中可考虑增加与克氏针固定的对比,进一步突出肱骨外侧行楔形截骨联合锁定钢板内固定的治疗优势。
综上所述,肱骨外侧行楔形截骨联合锁定钢板内固定是一种可靠、有效、安全的肘内翻治疗方法,锁定钢板可以提供稳固的固定效果,降低固定丢失的风险,且并发症的发生率相对较低,截骨矫形效果较为满意。
| 1 |
Hoyer A. Treatment of supracondylar fracture of the humerus by skeletal traction in an abduction splint[J]. J Bone Joint Surg Am, 1952, 24 a(3): 623-637. |
| 2 |
Piggot J, Graham HK, Mccoy GF. Supracondylar fractures of the humerus in children treatment by straight lateral traction[J]. J Bone Joint Surg Br, 1986, 68(4): 577-583. |
| 3 |
Mitsunari A, Muneshige H, Ikuta Y, et al. Internal rotation deformity and tardy ulnar nerve palsy after supracondylar humera fracture[J]. J Shoulder Elbow Surg, 1995, 4(1 Pt 1): 23-29. |
| 4 |
Jeon IH, Oh CW, Kyung HS, et al. Tardy ulnar nerve palsy in cubitus varus deformity associated with ulnar nerve dislocation in adults[J]. J Shoulder Elbow Surg, 2006, 15(4): 474-478. DOI:10.1016/j.jse.2005.10.009. |
| 5 |
Abe M, Ishizu T, Morikawa J. Posterolateral rotatory instability of the elbow after posttraumatic cubitus varus[J]. J Shoulder Elbow Surg, 1997, 6(4): 405-409. DOI:10.1016/S1058-2746(97)90011-2. |
| 6 |
Davids JR, Maguire MF, Mubarak SJ, et al. Lateral condylar fracture of the humerus following posttraumatic cubitus varus[J]. J Pediatr Orthop, 1994, 14(4): 466-470. DOI:10.1097/01241398-199407000-00009. |
| 7 |
Park HW, Yang IH, Joo SY, et al. Refractures of the upper extremity in children[J]. Yonsei Med J, 2007, 48(2): 255-260. DOI:10.3349/ymj.2007.48.2.255. |
| 8 |
Takahara M, Sasaki I, Kimura T, et al. Second fracture of the distal humerus after varus malunion of a supracondylar fracture in children[J]. J Bone Joint Surg Br, 1998, 80(5): 791-797. DOI:10.1302/0301-620X.80B5.8831. |
| 9 |
French PR. Varus deformity of the elbow following supracondylar fractures of the humerus in children[J]. Lancet (London, England), 1959, 2(7100): 439-441. |
| 10 |
Ali AM, Abouelnas BA, Elgohary HS. Dome osteotomy using the paratricipital (triceps-sparing) approach for cubitus varus deformity in children:a surgical technique to avoid lateral condylar prominence[J]. J Pediatr Orthop B, 2016, 25(1): 62-68. DOI:10.1097/BPB.0000000000000205. |
| 11 |
Bari MM, Munshi MH, Rahman MW, et al. The management of cubitus varus using Ilizarov method[J]. Mymensingh Med J, 2013, 22(3): 504-507. |
| 12 |
Devnani AS. Lateral closing wedge supracondylar osteotomy of humerus for post-traumatic cubitus varus in children[J]. Injury, 1997, 28(9- 10): 643-647. |
| 13 |
Barrett IR, Bellemore MC, Kwon YM. Cosmetic results of supracondylar osteotomy for correction of cubitus varus[J]. J Pediatr Orthop, 1998, 18(4): 445-447. |
| 14 |
North D, Held M, Dix-Peek S, et al. French osteotomy for cubitus varus in children:a long-term study over 27 years[J]. J Pediatr Orthop, 2016, 36(1): 19-24. DOI:10.1097/BPO.0000000000000405. |
| 15 |
Persiani P, Noia G, De Cristo C, et al. Lateral wedge osteotomy for pediatric post-traumatic cubitus varus:Kirschner-wires or locking angular plate?[J]. J Pediatr Orthop B, 2017, 26(5): 405-411. DOI:10.1097/BPB.0000000000000300. |
| 16 |
唐进, 梅海波, 刘昆, 等. 肱骨远端倒"V"形截骨治疗儿童肘内翻的疗效评价[J]. 临床小儿外科杂志, 2011, 10(6): 424-426. DOI:10.3969/j.issn.1671-6353.2011.06.008. Tang J, Mei HB, Liu K, et al. Distal humerus inverted "V"-shaped osteotomy for pediatric cubitus varus deformity[J]. J Clin Ped Sur, 2011, 10(6): 424-426. DOI:10.3969/j.issn.1671-6353.2011.06.008. |
| 17 |
Voss FR, Kasser JR, Trepman E, et al. Uniplanar supracondylar humeral osteotomy with preset Kirschner wires for posttraumatic cubitus varus[J]. J Pediatr Orthop, 1994, 14(4): 471-478. DOI:10.1097/01241398-199407000-00010. |
| 18 |
BuβFR, Schulz AP, Lill H, et al. Supracondylar osteotomies of posttraumatic distal humeral deformities in young adults-technique and results[J]. Open Orthop J, 2011, 5(s1- 3): 389-394. DOI:10.2174/1874325001105010389. |
| 19 |
Moon MS, Kim SS, Kim ST, et al. Lateral closing wedge osteotomy with or without medialisation of the distal fragment for cubitus varus[J]. J Orthop Surg (Hong Kong), 2010, 18(2): 220-223. DOI:10.1177/230949901001800217. |
| 20 |
Belthur MV, Iobst CA, Bor N, et al. Correction of cubitus varus after pediatric supracondylar elbow fracture:alternative method using the Taylor spatial frame[J]. J Pediatr Orthop, 2016, 36(6): 608-617. DOI:10.1097/BPO.0000000000000500. |
| 21 |
Solfelt DA, Hill BW, Anderson CP, et al. Supracondylar osteotomy for the treatment of cubitus varus in children:a systematic review[J]. Bone Joint J, 2014, , 96- B(5): 691-700. DOI:10.1302/0301-620X.96B5.32296. |
| 22 |
Seo SG, Gong HS, Lee YH, et al. Posterolateral rotatory instability of the elbow after corrective osteotomy for previously asymptomatic cubitus varus deformity[J]. Hand Surg, 2014, 19(2): 163-169. DOI:10.1142/S0218810414500154. |
| 23 |
Kumar K, Sharma VK, Sharma R, et al. Correction of cubitus varus by French or dome osteotomy:a comparative study[J]. J Trauma, 2000, 49(4): 717-721. DOI:10.1097/00005373-200010000-00021. |
| 24 |
Akhtar M, Nadeem RD, Khalid MU, et al. Focal dome osteotomy for correction of varus deformity at elbow in children[J]. J Pak Med Assoc, 2015, 65(11 Suppl 3): S115-S118. |
| 25 |
Cho CH, Song KS, Min BW, et al. Long-term results of remodeling of lateral condylar prominence after lateral closed-wedge osteotomy for cubitus varus[J]. J Shoulder Elbow Surg, 2009, 18(3): 478-483. DOI:10.1016/j.jse.2009.02.007. |
| 26 |
Takeyasu Y, Oka K, Miyake J, et al. Preoperative, computer simulation-based, three-dimensional corrective osteotomy for cubitus varus deformity with use of a custom-designed surgical device[J]. J Bone Joint Surg Am, 2013, 95(22): 1731-1739. DOI:10.2106/JBJS.L.01622. |
| 27 |
Takagi T, Takayama S, Nakamura T, et al. Supracondylar osteotomy of the humerus to correct cubitus varus:do both internal rotation and extension deformities need to be corrected?[J]. J Bone Joint Surg Am, 2010, 92(7): 1619-1626. DOI:10.2106/JBJS.I.00796. |
| 28 |
Raney EM, Thielen Z, Gregory S, et al. Complications of supracondylar osteotomies for cubitus varus[J]. J Pediatr Orthop, 2012, 32(3): 232-340. DOI:10.1097/BPO.0b013e3182471d3f. |
 2018, Vol. 17
2018, Vol. 17


