脊髓拴系综合征(tethered cord syndrome, TCS) 是指脊髓因受牵拉导致缺血、缺氧等病理改变,从而出现大小便功能障碍、下肢感觉运动异常或畸形的综合征[1]。Yamada在1981年首次将此类疾病命名为脊髓拴系综合征(tethered cord syndrome, TCS)[2-3]。终丝型脊髓拴系综合征是指因胚胎期远端脊髓退化不全、发生终丝纤维化或脂肪化,导致脊髓受纵向牵拉,继而出现缺血、缺氧损伤,表现为腰部或下肢疼痛、大小便功能障碍等神经功能障碍的综合征[4]。在终丝型脊髓拴系综合征患儿中,骶尾部皮肤病变、大小便功能及术后恢复情况是否与圆锥位置相关鲜有研究。本研究旨在初步探讨终丝型脊髓拴系综合征患儿的临床特征、影像学特点及治疗效果,并对比经小切口单侧椎间隙入路手术治疗圆锥位置正常与圆锥低位终丝型脊髓拴系综合征的疗效。
材料与方法 一、临床资料回顾性分析自2017年4月至2020年10月在湖南省儿童医院行手术治疗的56例终丝型脊髓拴系患儿的临床资料。纳入标准:符合终丝型脊髓拴系诊断标准,且满足以下5个条件:①患儿术前、术后均行仰卧位和俯卧位骶尾部MRI检查;②骶尾部MRI上可观察到终丝增粗(腰骶部椎管MRI中终丝直径>2 mm)和(或)终丝脂肪样变,和(或)终丝张力增高(终丝增粗判定标准为腰骶部椎管MRI中终丝直径大于2 mm,终丝张力增高判断标准为俯卧位腰骶部终丝向背侧移位,且超过椎管中点1/2);③患儿术前、术后均完成体格检查、肛门直肠测压、膀胱残余尿量及尿动力检查、双下肢体感诱发电位、双下肢肌电图检查;④由本院同一组麻醉和手术医师完成单纯终丝离断术;⑤随访6个月以上。排除标准:①并发其他脊神经管畸形;②并发椎管内肿瘤;③并发肛门直肠疾病或泌尿系疾病;④并发脊柱侧弯或骨性畸形或下肢畸形;⑤有外伤史;⑥脑瘫或发育落后;⑦周围神经系统疾病。本研究通过湖南省儿童医院医学伦理委员会审查(审批号:HCHLL-2017-32),并获得家属知情同意。
二、研究方法通过比较两组患儿影像学资料、临床症状、术后改善情况,分析圆锥位置与患儿临床表现、术后临床症状改善情况的相关性。小便功能障碍指存在尿失禁、尿频、遗尿等临床症状;大便功能障碍指存在便秘、粪污等临床症状。根据患儿仰卧位骶尾部MRI矢状位上的圆锥末端位置进行分组,圆锥位置高于L2椎体下缘者纳入圆锥位置正常组(40例),圆锥位置低于L2椎体下缘者纳入圆锥低位组(16例)。两组一般资料及临床症状见表 1。
| 表 1 圆锥位置正常组与圆锥低位组终丝型脊髓拴系综合征患儿一般资料及临床表现 Table 1 Clinical features of two groups of children |
|
|
圆锥位置正常组中,骶尾部MRI上终丝有脂肪样变且终丝张力增高38例(图 1A、图 1B),膀胱残余尿量增多25例,肛门直肠抑制反射异常23例,双下肢体感诱发电位异常5例。圆锥低位组中,俯卧位MRI上终丝张力增高(图 1C、图 1D)、膀胱残余尿量增多9例,肛门直肠抑制反射异常8例,双下肢体感诱发电位异常2例。
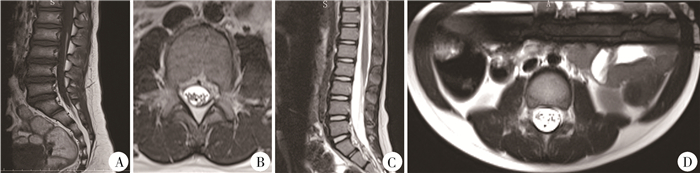
|
图 1 圆锥位置正常组终丝型脊髓拴系综合征患儿MRI图片 A: 腰椎MRI矢状位L2-L3水平可见终丝脂肪样变; B:腰椎MRI轴位L2-L3水平终丝明显增粗; C: 腰椎MRI矢状位L3水平可见圆锥位置明显下移; D: 俯卧位腰椎MRI轴位L3水平可见圆锥明显受牵拉,向背侧移位,超过椎管中点1/2 Fig.1 MRI images of children with tethered cord syndrome with normal conus position |
由本院同一组医师在神经电生理监测下完成所有患儿的终丝离断术。患儿均取俯卧位,根据MRI上圆锥末端位置选择手术切口,通过后正中入路逐层切开皮肤、皮下组织,沿棘突骨缘分离筋膜及肌肉组织,打开椎板,将硬脊膜打开并向两侧悬吊,用神经拉钩将终丝钩出硬脊膜,神经电生理刺激终丝确定无反应后,切除长约1 mm终丝后将其余终丝放回蛛网膜下腔,逐层缝合蛛网膜、硬脊膜、肌肉、皮下组织及皮肤,手术过程中可见终丝脂肪样变或纤维样病变(图 2A、图 2B)。
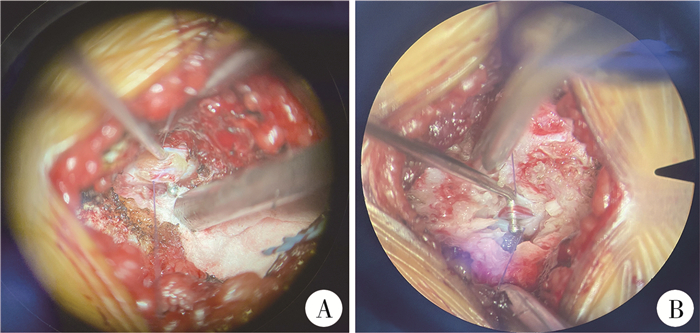
|
图 2 终丝型脊髓拴系综合征患儿终丝离断术中照片 A: 术中见终丝脂肪样变; B: 术中见终丝纤维病变 Fig.2 Intraoperative pictures of filum terminalis dissection in children with tethered cord syndrome |
56例均顺利完成手术,患儿均有终丝变性或张力增高。圆锥位置正常组中,终丝脂肪样变20例,脂肪样变合并纤维增生病变15例,纤维增生病变5例。圆锥低位组中,终丝脂肪样变8例(图 3),脂肪样变合并纤维增生病变5例,纤维增生病变3例(图 4)。
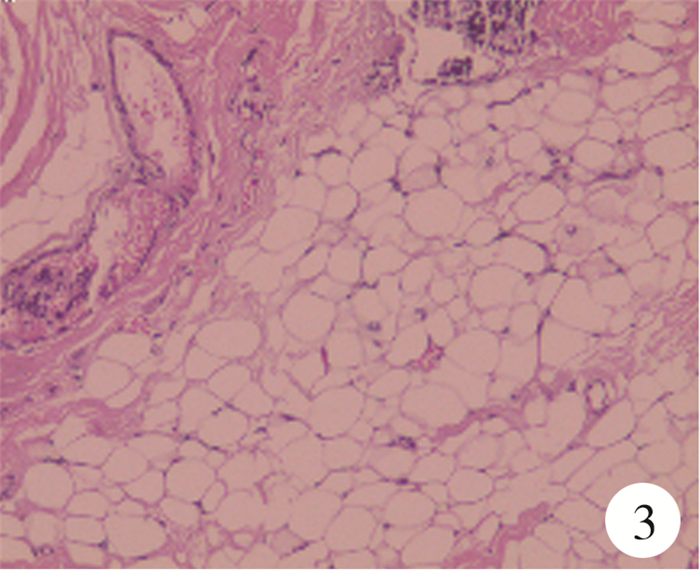
|
图 3 终丝型脊髓拴系综合征患儿病理结果提示终丝脂肪样变(HE染色,×40) Fig.3 Pathological findings suggested fatty changes in filaments |

|
图 4 终丝型脊髓拴系综合征患儿病理结果示终丝纤维样病变(HE染色,×40) Fig.4 Pathological findings showed fibroid terminal lesion |
56例均顺利出院,平均住院时间8 d,术后均未出现脑脊液漏、伤口感染等并发症。随访时间0.5~4年,平均2.6年。尿频改善指出院后3个月及以上白天排尿次数少于6次;遗尿改善指出院后3个月及以上无遗尿;便秘改善指出院后3个月及以上大便1周排3次或以上,不费力,质软;粪污改善指患儿出院后3个月及以上大便均有意识排出;膀胱残余尿量改善指出院3个月后复查膀胱残余尿量少于5 mL;术后双下肢体感诱发电位改善指术后双下肢体感诱发电位(胫后神经)P40的波幅较术前高1/3,潜伏期较术前早出现5 ms; 肛门直肠测压结果改善指术前直肠最大静息压低于正常值(1.8 mmHg),术后提升5 mmHg以上[5-6]。
两组小便功能功能障碍、大便功能障碍、腰痛或下肢麻木改善率差异无统计学意义(P>0.05)。详见表 2。
| 表 2 圆锥位置正常组与圆锥低位组终丝型脊髓拴系综合征患儿疗效对比(例) Table 2 Comparison of postoperative curative effect between two groups of children(n) |
|
|
两组患儿在膀胱残余尿量、肛门直肠测压及双下肢体感诱发电位改善方面比较,差异无统计学意义(P>0.05)。详见表 3。
| 表 3 圆锥位置正常组与圆锥低位组终丝型脊髓拴系综合征患儿术后辅助检查结果对比(例) Table 3 Comparison of postoperative auxiliary examination results of two groups of children(n) |
|
|
正常的终丝是由神经管远端与脊索远端融合而成的尾部细胞团分化发育而来,由胶质细胞及室管膜细胞构成[7]。当尾部细胞团分化时,如周围生化信号发生异常改变,可导致终丝发生脂肪样变或纤维增生改变,降低终丝的弹性及伸展性,脊髓上的微小血管受终丝牵拉后会导致脊髓细胞供血、供氧不足,长此以往可导致膀胱、直肠肛门、腰部、双下肢感觉功能障碍[8]。鲍南等[3]将终丝变异导致的终丝牵拉征归类于先天性脊柱裂的隐性脊柱裂,修波等[4]将终丝型脊髓拴系归类于闭合性脊柱裂。国外有文献报道终丝型脊髓拴系综合征的发病率为0.87% ~3.2%, 但国内暂无终丝型脊髓拴系综合征发病率的流行病学报道[9]。Lee等[7]研究发现,脊髓发生缺血、缺氧改变后,脊髓圆锥区域神经元、线粒体数量减少,三磷酸腺苷浓度下降,神经代谢损伤最先出现在神经元间的轴突连接处等需氧量大的部位,随后才发展到对缺氧不太敏感的支配肌肉运动的神经长束。
本研究手术入路均为经小切口单侧椎间隙入路术,术前需仔细阅片并根据圆锥最低位置决定从第几椎间隙进入椎管。本研究均取第3腰椎至第1骶椎椎间隙进入椎管。切皮后常规分离暴露硬脊膜,显微镜下悬吊硬脊膜于两侧后仔细寻找终丝,多数患儿可在椎管正中处用神经拉钩辨认出终丝将其牵拉出硬脊膜外;少数患儿因终丝张力过高紧贴于硬脊膜背侧难以发现,遇此情况切忌盲目扩大范围、延长切口,需用神经拉钩沿牵拉的硬脊膜两侧仔细寻找辨认,此方法可提高找到终丝的概率。将终丝牵拉出硬脊膜后需使用神经电生理刺激终丝、确定无反应后方可切断,如神经电生理刺激有反应,需警惕终丝腹侧下可能与神经根粘连,切勿操之过急,需耐心仔细分离终丝,再次使用神经电生理刺激终丝、确定无反应后方可切断,此方法可避免神经损伤。
二、终丝型脊髓拴系圆锥位置与临床特点及预后的关系目前对于脊髓末端圆锥的正常位置仍有争议。Barson等[8]通过解剖发现,圆锥末端位置会随着年龄的增长而上升。Vettive等[9]发现无神经系统疾病的新生儿圆锥位置在L1-L3之间,平均在L2椎体高度下1/3水平。张万盛等[10]发现足月新生儿圆锥位置和成人无明显差异,基本在L1-L2之间。王瑞等[11]发现足月新生儿圆锥位于L2-L3,此后圆锥位置每1个月上移约半个椎体,2个月后基本固定在L1-L2。Naidichz等[12]对先天性脊髓拴系患儿进行研究发现,圆锥位置低于L1-L2可归为圆锥低位,Mottet等[13]指出圆锥低于L2下缘才能归为圆锥低位。根据目前的研究结论,我们把MRI检查结果中圆锥位置低于L2下缘的患儿划分到圆锥低位组。本研究中两组患儿大小便功能障碍、腰部或下肢功能障碍、终丝张力及术后恢复情况并无明显差异,但骶尾部皮肤凹陷的发生率有明显差异。Schneider等[14]发现当脊髓圆锥受到纵向牵拉时,通过圆锥的血液流速会减慢,拴系松解术前圆锥血液流速为12.6 mL/min,拴系松解术后血液流速为29.4 mL/min,且对于神经功能改善的患儿圆锥处血流速度较术前明显增高。Komagata等[15]也证实松解脊髓拴系后,患儿圆锥内的氧化还原反应明显增强,且年龄越小的患儿神经功能恢复越好。
三、终丝型脊髓拴系的诊断对于有骶尾部皮肤改变、大小便功能障碍、腰部或下肢功能障碍的患儿,如腰椎MRI检查结果显示终丝有明显脂肪样变或圆锥位置有下移,诊断终丝型脊髓拴系并不困难。但对于有功能障碍,终丝无明显脂肪样改变或仅有纤维样病变,而圆锥位置无下降的患儿则难以明确诊断。Khoury等[16]认为此类患儿如有尿失禁可通过膀胱残余尿量、尿流动力学等泌尿系检查协助诊断,如有大便失禁可结合肛门直肠测压协助诊断。此类患儿还可以完善俯卧位腰椎MRI检查,以协助明确终丝是否受牵拉,终丝型脊髓拴系患儿俯卧位MRI可见相对沉向腹侧的神经根。本研究中,术前俯卧位MRI检查发现有54例存在终丝张力升高,且术后病理结果也证实终丝有脂肪样或纤维样病理改变。
综上所述,当患儿出现骶尾部皮肤改变,并伴有大小便功能障碍或腰部、下肢功能障碍时,需尽早完善仰卧位和俯卧位骶尾部MRI、膀胱残余尿量、尿流动力学、肛门直肠测压、双下肢体感诱发电位和肌电图检查。如果考虑终丝型脊髓栓系,则无论圆锥位置是否有下移,均建议尽早手术探查。但本研究纳入的病例数较少,需收集更多病例进一步验证。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 文献检索,论文调查设计,数据收集与分析,论文结果撰写为文海韬,论文讨论分析为文海韬、伍添、陈朝晖、张津维、吴水华
| [1] |
Yamada S, Iacono RP, Andrade T, et al. Pathophysiology of tethered cord syndrome[J]. Neurosurg Clin N Am, 1995, 6(2): 311-323. |
| [2] |
Yamada S, Won DJ. What is the true tethered cord syndrome?[J]. Childs Nerv Syst, 2007, 23(4): 371-375. DOI:10.1007/s00381-006-0276-3 |
| [3] |
修波. 脊髓纵裂诊治中的常见问题及对策[J]. 临床小儿外科杂志, 2019, 18(2): 84-87. Xiu B. Common problems and countermeasures in the diagnoses and treatment of split cord malformations[J]. J Clin Ped Sur, 2019, 18(2): 84-87. DOI:10.3969/j.issn.1671-6353.2019.02.002 |
| [4] |
鲍南. 先天性脊柱裂近期分类及手术治疗现状[J]. 中华小儿外科杂志, 1999, 20(4): 57-59. Bao N. Recent classifications and surgical treatments of congenital spina bifida[J]. Chin J Pediatr Surg, 1999, 20(4): 57-59. |
| [5] |
Park JH, Hyun SJ. Intraoperative neurophysiological monitoring in spinal surgery[J]. World J Clin Cases, 2015, 3(9): 765-773. DOI:10.12998/wjcc.v3.i9.765 |
| [6] |
Scott SM, Carrington EV. The London classification: improving characterization and classification of anorectal function with anorectal manometry[J]. Curr Gastroenterol Rep, 2020, 22(11): 55. DOI:10.1007/s11894-020-00793-z |
| [7] |
Lee TT, Arias JM, Andrus HL, et al. Progressive posttraumatic myelomalacic myelopathy: treatment with untethering and expansive duraplasty[J]. J Neurosurg, 1997, 86(4): 624-628. DOI:10.3171/jns.1997.86.4.0624 |
| [8] |
Finn MA, Walker ML. Spinal lipomas: clinical spectrum, embryology, and treatment[J]. Neurosurg Focus, 2007, 23(2): E10. DOI:10.3171/FOC-07/08/E10 |
| [9] |
Al-Omari MH, Eloqayli HM, Qudseih HM, et al. Isolated lipoma of filum terminale in adults: MRI findings and clinical correlation[J]. J Med Imaging Radiat Oncol, 2011, 55(3): 286-290. DOI:10.1111/j.1754-9485.2011.02266.x |
| [10] |
张万盛, 王振维. 脊柱与脊髓相关发育研究[J]. 大连医学院学报, 1983, 5(1): 1-4, 11. Zhang WS, Wang ZW. Correlated development studies of spine and cord[J]. Journal of Dalian Medical College, 1983, 5(1): 1-4, 11. |
| [11] |
王瑞, 张秀兰, 张魁亨, 等. 胎儿脊椎脊髓发育观察[J]. 解剖学杂志, 1998, 21(3): 229-232. Wang R, Zhang XL, Zhang KT, et al. Development observations of fetal spine and cord[J]. Chinese Journal of Anatomy, 1998, 21(3): 229-232. |
| [12] |
Saker E, Henry BM, Tomaszewski KA, et al. The filum terminale internum and externum: A comprehensive review[J]. Journal of Clinical Neuroscience, 2017, 40: 6-13. DOI:10.1016/j.jocn.2016.12.020 |
| [13] |
Mottet N, Martinovic J, Baeza C, et al. Think of the conus medullaris at the time of diagnosis of fetal sacral agenesis[J]. Fetal Diagn Ther, 2017, 42(2): 137-143. DOI:10.1159/000451080 |
| [14] |
Schneider SJ, Rosenthal AD, Greenberg BM, et al. A preliminary report on the use of laser-Doppler flowmetry during tethered spinal cord release[J]. Neurosurgery, 1993, 32(2): 214-218. DOI:10.1227/00006123-199302000-00010 |
| [15] |
Komagata M, Endo K, Nishiyama M, et al. Management of tight filum terminale[J]. Minim Invasive Neurosurg, 2004, 47(1): 49-53. DOI:10.1055/s-2003-812463 |
| [16] |
Khoury AE, Hendrick EB, McLorie GA, et al. Occult spinal dysraphism: clinical and urodynamic outcome after division of the filum terminale[J]. J Urol, 1990, 144(2 Pt 2): 426-429. DOI:10.1016/s0022-5347(17)39481-8 |
 2022, Vol. 21
2022, Vol. 21


