梅克尔憩室、肠重复畸形是小儿外科常见消化道畸形,常以消化道出血、肠梗阻、腹腔感染起病。虽然肠道多发憩室、憩室合并肠重复畸形的发生率不高,但容易漏诊。本文通过回顾性分析湖南省儿童医院收治的6例肠道多发憩室、憩室合并肠重复畸形患者的临床资料,旨在探讨其临床特点、诊断及治疗方法。
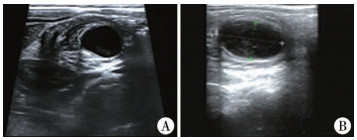
材料与方法 一、临床资料2010年1月1日至2018年12月30日湖南省儿童医院共收治梅克尔憩室、肠重复畸形患者546例,其中6例(1.1%)为肠道多发憩室或憩室合并肠重复畸形,男5例,女1例,年龄1~5岁。临床表现主要为便血、肠梗阻、腹腔感染,其中反复发作肠套叠1例、机械性肠梗阻2例、反复便血2例、腹膜炎1例。4例为回肠多发憩室,2例为小肠憩室合并肠重复畸形。1例继发性肠套叠患者行2次手术治疗,第一次手术前B超提示继发性肠套叠,套入肠管内囊性包块大小约26 mm×21 mm×18 mm;第二次手术前B超提示继发性肠套叠,套入肠壁可见一大小约23 mm×16 mm囊性暗区(图 1),腹部CT提示右中下腹囊性包块。2例机械性肠梗阻患者表现为腹胀、呕吐、肛门停止排便,腹部立位X线片可见阶梯状气液平面。2例反复便血患者腹部超声无异常,99Tc阳性。1例腹膜炎表现为腹痛、发热,腹部体查有腹肌紧张、压痛、反跳痛体征,腹部B超提示腹腔透声差,腹腔积液。6例患者的临床资料见表 1。
|
图 1 肠道多发憩室、肠重复畸形患者术前B超图 注 A: 病例1第一次术前B超,套入肠管内探及囊性包块,大小约26 mm×21 mm×18 mm; B: 病例1第二次术前B超,套入肠壁可见一大小约23 mm×16 mm囊性暗区 Fig.1 Preoperative ultrasound of an initial operation. A: a cystic mass was explored in bowel with intussusceptions.The size was around 26 mm×21 mm×18 mm; B: preoperative ultrasound of a second operation, a cystic area was explored in bowel with intussusceptions.The size was around 23 mm×16 mm |
| 表 1 6例小儿肠道多发憩室、肠重复畸形患者临床资料 Table 1 Clinical data of 6 cases of multiple intestinal diverticulum and intestinal duplication |
|
|
对于无肠梗阻和腹膜炎患者手术方法采用腹腔镜探查、肠道病变切除、肠吻合术。腹腔镜探查采用双孔法,Trocar切口为5 mm,分别位于脐部和左下腹腹直肌外缘(必要时可于脐部与耻骨联合连线中点附近置入第3个Trocar),探查腹腔,依次探查回盲部、末端100 cm回肠,注意探查肠系膜的两侧及肠管直径异常增粗处,发现病变后扩大脐部切口,将病变肠管提出腹腔,行病变肠管切除、端端吻合术。对并发肠梗阻、腹膜炎、腹胀明显的患者采用剖腹探查、肠道病变切除、肠吻合术,剖腹探查采用上腹部横切口,入腹后探查腹腔,根据探查情况行病变肠管切除、端端吻合术。如两处病变距离较近(< 30 cm),整体切除病变肠段及中间肠管,行单处肠吻合,如两处病变距离超过30 cm,则分段切除病变肠管,保留病变中间正常肠管,行两处肠吻合术。
结果行二次手术1例,该患者继发性肠套叠行首次腹腔镜探查、梅克尔憩室切除、肠吻合术,术后6个月,肠套叠再次复发,复查B超、CT提示腹腔囊性肿块、继发性肠套叠,再次行腹腔镜探查及回盲部肠源性囊肿切除、肠吻合术。2例消化道出血患者行腹腔镜探查、腹腔镜辅助下肠道多发憩室切除、肠吻合术。2例肠梗阻和1例腹膜炎患者行剖腹探查、肠道多发憩室、囊肿切除肠吻合术。6例患者中行两处肠吻合术4例,一处肠吻合术2例。所有患者术后恢复良好,未出现吻合口瘘等并发症。
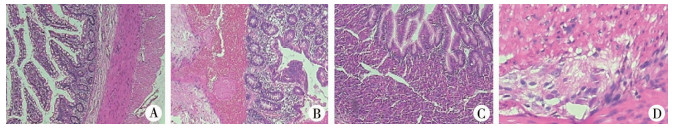
|
图 2 小儿肠道多发憩室、肠重复畸形的病理图片 注 A:病例1第一次术后切除梅克尔憩室HE染色病理图片,镜下形态符合梅克尔憩室并出血,憩室内衬肠黏膜;B:病例1第二次手术后切除肠源性囊肿HE染色病理图片,剪开肠腔可见回盲部一3.5 cm×2.5 cm×1.5 cm大小囊性肿物向肠腔凸起,剪开可见少量无色黏液流出,镜下形态结合临床符合肠源性囊肿;C、D:病例4术后切除回肠多发憩室HE染色病理图片,送检憩室肠管两节,分别长1 cm及3 cm,均可见指状突起结构,剪开均与肠腔相通,镜下形态结合临床符合梅克尔憩室,憩室分别内衬异位胃黏膜与肠黏膜 Fig.2 Pathological slides of children with multiple ileal diverticulum and intestinal duplication A: Case 1 H-E staining after an initial operation for Michael's diverticulum.Microscopic morphology conformed to Michael's diverticulum.With bleeding, intestinal mucosa was inside diverticulum; B: Case 1 H-E staining of intestinal duplication after a second operation.A 3.5 cm×2.5 cm×1.5 cm cystic mass in ileocecal area was projected into intestinal lumen.A small amount of colorless mucous runoff after cutting.Microscopic morphology conformed to intestinal duplication; C/D: Case 4 H-E staining of multiple ileal diverticulum.The length of two diverticulum was 1 and 3 cm respectively, Microscopic morphology conformed to Michael's diverticulum.And ectopic gastric and intestinal mucosa were inside diverticulum. |
梅克尔憩室、肠重复畸形是小儿较常见的消化系统畸形。梅克尔憩室在正常人群中发病率为1% ~2%,多发生于回肠末段。消化道重复畸形的发病率稍低,约为25/10万至1 000/10万,全消化道均可发生,以小肠和结肠多见[1]。小肠多发憩室或两者同时发生有少量文献报道[2],本研究对近8年内收治的546例肠道憩室、肠重复畸形患者进行分析,仅发现6例为多发憩室或憩室合并肠重复畸形,约占1.1%。
一、临床表现梅克尔憩室是由于胚胎时期卵黄管退化不全,常出现于回肠末端10~100 cm的回肠系膜对侧,其形态呈圆锥形或管状形。而肠重复畸形常位于近系膜侧,根据其外观形态分为囊肿型和管状型。梅克尔憩室、肠重复畸形常以下消化道出血、肠梗阻、继发肠套叠、感染、穿孔等并发症就诊,未出现并发症时可无临床症状,两者临床表现类似,部分肠重复畸形患者以体检发现腹部囊性包块而就诊[3, 4]。本文6例多发病变患者临床表现为肠套叠、便血、肠梗阻和腹腔感染,其临床表现与单发病变类似。
二、诊断梅克尔憩室及肠重复畸形主要依靠临床表现进行诊断,对单发病变腹部B超、CT、99Tc是重要的辅助检查手段,诊断准确率可达70% ~80%,但均存在一定的漏诊率和误诊率。梅克尔憩室在B超下表现为脐下水平黏膜增厚、形态异常的盲管状结构,如憩室并发感染时可见局部肠管肠壁增厚、粘连或成团块状改变[5, 6]。CT检查可以显示较大的囊性病变,且对病变大小及所在腹部位置显示更为直观。囊肿型肠重复畸形CT检查多表现为单房、界限清楚的低密度囊性肿块,一般囊内无分隔,典型病例可见软组织密度环即双环征,内环为囊壁水肿的黏膜和黏膜组成的低密度环,外环为完整肌层构成的高密度环,超声下可见囊性包块[7]。管状型肠重复畸形影像学表现与梅克尔憩室类似。99Tc核素扫描异位胃黏膜显影对该病的诊断有重要意义,尤其是在憩室或肠重复畸形并发出血时,其诊断灵敏度和特异性较高[8, 9]。Yang等报道采用99Tc诊断出2处梅克尔憩室和梅克尔憩室合并肠重复畸形,并在术中得到证实[10, 11]。胶囊内镜是一种无创检查方法,主要表现为双腔征、肠道正常黏膜的消失及胶囊潴留等,但其诊断阳性率较低[12]。部分患者以上检查均为阴性,需术中探查才能最后确诊。
多发病变的诊断主要依靠临床表现,99Tc对多发病变的诊断有一定的价值,但存在一定的漏诊率。本文中2例消化道便血患者均行99Tc,并未提示双处异位胃黏膜显影或双处病变,所以术中仔细探查容易发生憩室或重复畸形的肠段是发现和诊断多发憩室和畸形的关键。本研究中6例多发畸形患者术前辅助检查均未发现多处病变,均为术中探查发现,其中1例首次手术漏诊,后因同一症状进行二次手术确诊。如要避免漏诊,首先术者需要认识到有多发病变的可能;其次术中需要仔细探查回盲部、回肠末段等常发生病变的部位,探查通常从回盲部回肠末端开始,依次向回肠近端探查,至少探查末段100 cm回肠,不能因为在回肠远端发现了一处憩室,就不再继续探查近端回肠。肠重复畸形有时外观上与正常肠管壁一致,或位于肠系膜的一侧,术中探查(尤其是腹腔镜探查)时较难发现,对于局部肠管直径异常增大的部位,需要仔细检查有无合并肠重复畸形,同时需注意检查肠系膜两侧是否有异常。CT检查对于囊肿型肠重复畸形患者能够直观地显示囊肿大小以及在腹部的位置,对于术中探查发现病变所在位置或病变大小与影像检查结果不一致时,需要反复探查影像显示区域的回肠、结肠有无肠重复畸形,避免遗漏病变。
三、治疗梅克尔憩室、肠重复畸形的治疗通常采用病变肠段切除、肠吻合术。部分肠重复畸形患者可采用囊肿切除、囊肿黏膜剥除术。囊肿黏膜剥除术有时较为困难,剥除过程中可能造成正常肠壁损伤、缺血或穿孔,因此对于共壁型肠重复畸形如病变所在肠段吻合条件较好,通常优先采用病变肠段切除、肠吻合术[13]。如患者无明显腹胀、无弥漫性腹膜炎,可以考虑选择腹腔镜手术治疗,腹腔镜下病变肠段切除、肠吻合术具有创伤小、切口瘢痕小、恢复快等优势,但腹腔镜手术视野相对较小,增加了探查困难,因而术中探查应更为仔细,避免遗漏病变[14, 15]。对于多发病变,本研究中有4例患者因两处病变相距较远,超过30 cm,为避免过多切除正常肠管,采用分处切除病变肠管,保留两处病变中间正常肠管,并行两处肠吻合术。术后均恢复良好,未出现吻合口瘘等并发症。对于多处肠切除肠吻合术,理论上会增加吻合口瘘的风险,在临床工作中也碰到过多处吻合出现吻合口瘘的情况。Grimm等[16]报道,多处肠切除吻合后吻合口瘘的发生率较单处吻合稍高,但无明显统计学差异。因此如果术者对肠道条件把握较好并有良好的吻合技术,根据笔者的经验,多处肠吻合也是安全可行的。
因此对于诊断考虑梅克尔憩室、肠重复畸形患者,要认识到有多发病变的可能,结合B超、CT等辅助检查,术中仔细探查是诊断多发病变和减少漏诊的关键。如肠管吻合条件好,分段切除病变肠管、多处肠吻合术也是安全可行的。
| [1] |
李正, 王慧贞, 吉士俊. 实用小儿外科学[M]. 第1版. 北京: 人民卫生出版社, 2001: 711-723. Li Z, Wang HZ, Ji SJ. Practical Pediatric Surgery[M]. First Edition. First Edition, Beijing: People's Medical Publishing House, 2001: 711-723. (in Chinese) |
| [2] |
Yu M, Fang Z, Shen J, et al. Double simultaneous intussusception caused by Meckel's diverticulum and intestinal duplication in a child[J]. J Int Med Res, 2018, 46(8): 3427-3434. DOI:10.1177/0300060518777337 |
| [3] |
陈秀兰, 吴永隆, 李晓庆, 等. 儿童梅克尔憩室的诊断及并发症的临床分析[J]. 临床小儿外科杂志, 2017, 16(1): 60-64. Chen XL, Wu YL, Li XQ, et al. Diagnosis and complications of Meckel's diverticulum in children[J]. J Clin Ped Sur, 2017, 16(1): 60-64. DOI:10.3969/j.issn.1671-6353.2017.01.014 (in Chinese) |
| [4] |
Charki MT, Oukhouya MA, Benmassaoud Z, et al. Complications of Meckel's diverticulum in children: about 18 cases[J]. Pan Afr Med J, 2019, 33: 113. DOI:10.11604/pamj.2019.33.113.18756 |
| [5] |
霍亚玲, 郑彬, 谷慧慧, 等. 高频超声对小儿梅克尔憩室的诊断价值及漏诊误诊分析[J]. 中国超声医学杂志, 2019, 35(1): 29-31. Huo YL, Zheng B, Gu HH, et al. High-resolution ultrasound in the diagnosis of Meckel's diverticulum in pediatric patient[J]. Chinese J Ultrasound Med, 2019, 35(1): 29-31. DOI:10.3969/j.issn.1002-0101.2019.01.011 (in Chinese) |
| [6] |
Choi SY, Hong SS, Park HJ. The many faces of Meckel's diverticulum and its complications[J]. J Med Imaging Radiat Oncol, 2017, 61(2): 225-231. DOI:10.1111/1754-9485.12505 |
| [7] |
林玲玲, 宋樟伟, 赵雅萍, 等. 多层螺旋CT与超声对肠重复畸形的诊断价值[J]. 医学影像学杂志, 2018, 28(11): 1939-1942. Lin LL, Song ZW, Zhao YP, et al. Values of MSCT and ultrasound in diagnosing intestinal duplication[J]. J Med Imaging, 2018, 28(11): 1939-1942. (in Chinese) |
| [8] |
Spyridakis I, Lopresti D, Georga S, et al. Tubular intestinal duplication harboring gastric ectopia accurately diagnosed by Tc-99m pertechnetate single-photon emission computed tomography/computed tomography Meckel's scan[J]. Indian J Nucl, 2017, 32(4): 361-362. DOI:10.4103/ijnm.IJNM_25_17 |
| [9] |
Irvine I, Doherty A, Hayes R. Bleeding Meckel's diverticulum: A study of the accuracy of pertechnetate scintigraphy as a diagnostic tool[J]. Eur J Radiol, 2017, 11(96): 27-30. DOI:10.1016/j.ejrad.2017.09.008 |
| [10] |
Yang JG, Ma DQ, Hao RR, et al. Detection of double Meckel diverticulum by Meckel scan[J]. Clin Nucl Med, 2008, 33(10): 729-730. DOI:10.1097/RLU.0b013e318184bf45 |
| [11] |
Yang JG, Yin CH, Li CL, et al. Meckel's diverticulum and intestinal duplication detected by Tc-99m pertechnetate scintigraphy[J]. Clin Nucl Med, 2010, 35(4): 275-276. DOI:10.1097/RLU.0b013e3181d18eca |
| [12] |
Lin L, Liu K, Liu H, et al. Capsule endoscopy as a diagnostic test for Meckel's diverticulum[J]. Scand J Gastroenterol, 2019, 54(1): 122-127. DOI:10.1080/00365521.2018.1553353 |
| [13] |
梅董昱, 严志龙, 陈盛. 腹腔镜下儿童肠重复畸形的外科治疗[J]. 临床小儿外科杂志, 2017, 61(6): 569-573. Mei DY, Yan ZL, Chen S. Laparoscopy in the management of pediatric intestinal duplication[J]. J Clin Ped Sur, 2017, 61(2): 225-231. DOI:10.1111/1754-9485.12505 (in Chinese) |
| [14] |
闫学强, 李欢, 卞红强, 等. 完全腹腔镜下肠肠吻合技术在消化道畸形中的运用[J]. 中华小儿外科杂志, 2017, 38(9): 666-670. Yan XQ, Li H, Bian HQ, et al. Application of total laparoscopic enteroanastomosis for digestive tract malformation[J]. Chin J Pediatr Surg, 2017, 38(9): 666-670. DOI:10.3760/cma.j.issn.0253-3006.2017.09.005 (in Chinese) |
| [15] |
Duan X, Ye G, Bian H, et al. Laparoscopic vs laparoscopicallyassisted management of Meckel's diverticulum in children[J]. Int J Clin Exp Med, 2015, 8(1): 94-100. |
| [16] |
Grimm C, Harter P, Alesina PF, et al. The impact of type and number of bowel resections on anastomotic leakage risk in advanced ovarian cancer surgery[J]. Gynecol Oncol, 2017, 146(3): 498-503. DOI:10.1016/j.ygyno.2017.06.007 |
 2021, Vol. 20
2021, Vol. 20


